Eczéma atopique (dermatite atopique) chez l’adulte


À retenir
- L'eczéma atopique est une dermatose inflammatoire chronique, dont les piliers de la prise en charge sont le traitement symptomatique des exacerbations et le traitement d'entretien.
- Le diagnostic repose sur le tableau clinique, l'évolution de la maladie et l'exclusion d'autres affections cutanées.
- Eviter de supposer de façon injustifiée un lien avec des allergies, des aliments ou des infections cutanées.
Épidémiologie et étiologie
- Il s'agit d'une affection cutanée chronique prurigineuse qui peut survenir à tout âge (trouble d'apparition tardive), mais qui débute souvent dans l'enfance.
- Etiologie multifactorielle.
- La prédisposition à la maladie est génétique et celle-ci est souvent présente dans la famille proche également.
- Les patients ont souvent d'autres affections atopiques, comme une rhinoconjonctivite allergique ebm00864 ebm00834, des allergies alimentaires ebm01072 ou de l'asthme ebm00118 ebm00119.
- Il s'agit de l'une des affections cutanées les plus courantes. En Finlande, 20 à 30 % des adultes l'ont eue à un moment ou à un autre.
- La maladie peut avoir un impact négatif sur la qualité de vie (par exemple : prurit, problèmes esthétiques) et entraîner une souffrance psychosociale et des problèmes fonctionnels.
- Dans la plupart des cas, la maladie est bénigne et le pronostic est bon.
- Il n'existe aucun moyen de prévention connu.
Tableau clinique
- L'évolution de la maladie est généralement chronique. Les exacerbations, difficiles à prévoir, sont typiques de la maladie.
- Elle se manifeste par un eczéma chronique prurigineux à des endroits typiques (plis cutanés, visage, cou, paupières). Une lichénification due à un frottement chronique est souvent observée.
- Le tableau clinique est généralement variable et la maladie peut prendre de nombreuses formes différentes :
- prurigo de Besnier typique (plis du coude ou du genou [images Figure 1 Figure 2], poignets [image Figure 3], chevilles, cou)
- visage, haut du torse et cou (type tête et cou)
- sur le visage, en particulier au niveau des paupières et autour de la bouche ebm01123
- eczéma nummulaire ebm00284 ; images Figure 4 Figure 5 Figure 6
- eczéma atopique de la partie inférieure du tronc et des cuisses ; images Figure 7 Figure 8 Figure 9
- eczéma chronique des mains ebm00265 ; images Figure 10 Figure 11
- extrémités des doigts et paumes (dermatitis palmaris sicca ; image Figure 12)
- pieds (plante des pieds et dessous des orteils ; dermatitis plantaris sicca, dermatose plantaire juvénile, pied d'hiver atopique, images Figure 13 Figure 14)
- eczéma atopique des paupières, blépharite ebm01125 ; images Figure 15 Figure 16 Figure 17 Figure 18
- eczéma chronique ou démangeaisons du cuir chevelu, appelé cuir chevelu sensible
- eczéma chronique dans la région génitale
- eczéma des lèvres (chéilite atopique)
- érythème et macération de la peau aux commissures des lèvres (chéilite angulaire ou perlèche) Figure 19
- chez certains patients, un cercle vicieux chronique de prurit et de grattage provoque des manifestations compatibles avec une névrodermite (par exemple, sur les chevilles, le cou et la région génitale).
- un prurigo nodulaire peut être la caractéristique clinique prédominante (forme prurigineuse de l'eczéma atopique).
Facteurs aggravants
- Éléments à examiner :
- facteurs physiques (transpiration, frottement, environnement chaud chez certains patients, travail en milieu humide, voyages)
- utilisation de crèmes, de produits cosmétiques et d'hygiène
- allergies au pollen ou autres, aliments
- Une tendance atopique (sensibilisation IgE-médiée au pollen ou aux animaux, par exemple) n'explique pas à elle seule l'eczéma atopique, mais peut, chez certains patients, aggraver le tableau clinique (exacerbation de l'eczéma atopique pendant la saison pollinique ou par contact avec des animaux, par exemple, ou mécanismes immunologiques retardés).
- Un traitement efficace de l'eczéma peut réduire les symptômes de la rhinite allergique ou de l'asthme.
- Chez les adultes, une allergie alimentaire (IgE ou non-IgE médiée) n'explique pas à elle seule l'eczéma, mais peut, dans de rares cas, l'aggraver (mécanisme immunologique retardé, exacerbation des symptômes généralement retardée).
Diagnostic
- Il repose sur l'aspect clinique.
- Le tableau clinique varie en fonction de l'âge du patient.
- Plus les critères suivants sont nombreux, plus le diagnostic est probable :
- prurit (toujours présent ; si ce n'est pas le cas, le diagnostic est peu probable)
- évolution chronique et récidivante de la maladie
- peau sèche (surtout en hiver)
- apparition à un jeune âge, eczéma atopique pendant l'enfance (dermatite atopique infantile)
- tendance atopique (diagnostic d'une sensibilisation IgE-médiée)
- diagnostic d'asthme ou de rhinoconjonctivite allergique
- Chez de nombreux patients, seuls quelques-uns de ces critères sont remplis.
- Diagnostic différentiel selon les signes cliniques
- Des infections cutanées – infection bactérienne secondaire de l'eczéma (impétiginisation) ebm00274, herpès simplex (eczéma herpétique) ebm01127, verrues ebm00276 ou molluscum contagiosum ebm00277 – peuvent survenir plus facilement chez ces patients.
Diagnostic différentiel
- Tronc et membres
- eczéma nummulaire (souvent sur le dos et les jambes, prurit simple et plaques d'eczéma squameuses) ebm00284
- eczéma de contact allergique (peut s'étendre ou être initialement étendu, généralement en plaques) ebm00280
- gale (contacts intimes et autres, sillons sur les poignets, entre les doigts, sur les pieds, lésions dans la région génitale) ebm00269
- dermatite irritative de contact (limitée aux zones cutanées sujettes à l'irritation, comme le dos des mains) ebm00281
- psoriasis (sites typiques, nettement délimités, squames épaisses, antécédents familiaux, lésions des ongles, lésions du cuir chevelu) ebm00288
- dermatophytose (plaques squameuses en forme d'anneau avec un centre clair sur le tronc, les membres, l'aine et les fesses) ebm00267
- lymphome à cellules T de la peau (semblable cliniquement à de l'eczéma de prime abord, résistant au traitement, généralement chez les personnes âgées) ebm00329
- Mains ebm00265
- dermatite irritative de contact
- eczéma de contact allergique
- eczéma chronique intrinsèque (non allergique) des mains
- psoriasis
- Cuir chevelu
- dermatite séborrhéique
- psoriasis
- dermatophytose
- Visage ebm01123
- Région génitale
Bilan
- Aucune analyse biologique ni test allergologique spécifique ne permet de diagnostiquer l'eczéma atopique ; ces examens sont donc rarement utiles.
- Les taux d'IgE sériques totaux peuvent être élevés et/ou une éosinophilie peut être observée dans la numération formule sanguine complète. Des valeurs normales n'excluent pas la maladie.
- Chez certains patients adultes, l'eczéma atopique est exacerbé par des allergènes. Dans la plupart des cas, l'eczéma se développe par un mécanisme retardé à médiation cellulaire qui n'est pas mis en évidence par les tests d'allergie immédiate (tests cutanés ou prick-test ou dosage d'anticorps IgE spécifiques).
- Chez les adultes, l'eczéma n'est généralement pas directement associé à une allergie IgE-médiée. Chez certains patients, une allergie IgE-médiée (par exemple, aux aliments, aux animaux ou au pollen) peut exacerber l'eczéma atopique soit directement (exacerbation de l'eczéma atopique déclenché par une dermatite de contact aux protéines), soit par un effet combiné de mécanismes retardés (forme mixte). Dans ce cas, des prick tests ou le dosage d'anticorps IgE spécifiques peuvent être indiqués. Néanmoins, la sensibilisation doit toujours être interprétée en fonction des symptômes.
- Le diagnostic de l'eczéma atopique aggravé par une allergie alimentaire doit reposer sur des tests d'éviction/provocation, et non sur des tests d'allergie. Le patient peut effectuer les tests à domicile (sauf si les aliments ont provoqué des réactions graves).
- l'aliment doit être éliminé pendant 2 semaines. Si les symptômes disparaissent, il peut être réintroduit, tout en observant la réapparition des symptômes. Le patient doit être encouragé à évaluer de manière critique et systématique le lien entre les aliments et l'eczéma atopique. Dans de nombreux cas, le test de provocation doit être répété. Si l'on constate qu'un aliment aggrave l'eczéma, le patient doit être encouragé à répéter le test de provocation de temps en temps, car une tolérance aux aliments peut se développer ebm01072.
- Une culture bactérienne peut être effectuée en cas de suspicion de résistance aux antibiotiques, chez un patient ayant une infection cutanée évidente (telle qu'un eczéma infecté secondairement ou une impétiginisation).
- Les échantillons bactériens prélevés sur une zone avec de l'eczéma contiennent presque toujours le Staphylococcus aureus ; il s'agit d'une colonisation et non d'une infection. Les résultats de la culture ne permettent pas d'établir un lien de causalité, et la colonisation peut généralement être éliminée en traitant l'eczéma.
- Si nécessaire, prélever des échantillons d'herpès sur la peau (en particulier en cas de suspicion d'un eczéma herpétique), Herpes simplex de type 1 et 2, détection de l'ADN (PCR).
- En cas de suspicion d'une dermatophytose, des échantillons doivent être prélevés pour examen microscopique et mise en culture fongique. Il est important d'obtenir un échantillon représentatif en arrachant des poils ou en grattant une zone squameuse.
- En cas d'eczéma étendu ne répondant pas à un traitement approprié, un examen histologique d'un échantillon de biopsie cutanée peut être nécessaire pour exclure des maladies telles que le lymphome à cellules T de la peau.
Prise en charge
- Niveau de preuves
- La prise en charge est symptomatique et repose sur le traitement des exacerbations et sur un traitement de fond à visée prophylactique.
- La réponse est variable et la maladie peut se réactiver après plusieurs années de rémission. Les exacerbations sont difficiles à prévoir et surviennent souvent sans cause apparente.
- Les symptômes peuvent généralement être maintenus sous contrôle par un traitement intermittent avec des dermocorticoïdes d'activité modérée à forte (classe II à III) (par exemple, en cures de 2 à 3 semaines).
- Pour le visage, un traitement intermittent avec des dermocorticoïdes d'activité faible (classe I) (par exemple, en cures de 1 à 2 semaines) ou des inhibiteurs de la calcineurine en tant que traitement de fond ou intermittent (par exemple, deux fois par semaine) sont utilisés ebm01123.
- En cas d'inflammation atopique des lèvres, des dermocorticoïdes d'activité faible (classe I) utilisés de manière périodique (par exemple, en cures de 1 à 2 semaines) ou des inhibiteurs de la calcineurine utilisés de manière périodique ou en tant que traitement de fond (par exemple, deux fois par semaine) sont généralement efficaces. Chez certains patients, les allergies alimentaires aggravent l'inflammation des lèvres.
- Les crèmes non médicamenteuses ne guérissent pas l'inflammation due à l'eczéma atopique mais, à long terme, elles peuvent réduire les exacerbations et le recours aux crèmes à base de glucocorticoïdes B . En cas d'eczéma aigu suintant, il est possible d'utiliser des pansements ou des compresses humides en plus des dermocorticoïdes.
- Il convient de réduire ou d'éviter les facteurs qui ont aggravé l'affection cutanée par le passé (irritants, produits nettoyants, allergies).
- La peau peut être lavée normalement à l'aide de produits nettoyants doux. Du savon ou d'autres produits nettoyants, ou encore une crème aqueuse non médicamenteuse, peuvent être utilisés pour se laver.
- Une crème aqueuse non médicamenteuse émolliente appliquée sur le cuir chevelu tous les soirs et l'usage intermittent d'un dermocorticoïde en cures de 2 à 3 semaines sont efficaces pour le traitement de l'eczéma atopique du cuir chevelu.
- Si l'eczéma ne peut pas être contrôlé par l'utilisation intermittente d'un dermocorticoïde et le traitement de fond avec une crème non médicamenteuse, des inhibiteurs topiques de la calcineurine (tacrolimus et pimécrolimus) peuvent être utilisés, d'abord deux fois par jour jusqu'à ce que la situation soit sous contrôle, puis deux fois par semaine comme traitement d'entretien, par exemple.
- Les pré ou probiotiques (par exemple, des produits contenant des bactéries lactiques), les produits médicinaux à base de plantes (par exemple, l'huile d'onagre ou d'oméga), les vitamines (par exemple, des doses élevées de vitamine D), les oligo-éléments (par exemple, le zinc) et autres n'ont pas démontré d'utilité dans le traitement de l'eczéma D .
Autres traitements possibles
- S'assurer que le traitement est bien suivi. La lassitude engendrée par le traitement, la crainte des effets indésirables des dermocorticoïdes, etc. sont fréquentes.
- Il convient de toujours intensifier le traitement topique en plus des autres formes de traitement de l'eczéma.
- Des crèmes combinées contenant un agent antiseptique/antibiotique et un glucocorticoïde peuvent également être essayées.
Si l'eczéma fait l'objet d'une infection secondaire clinique (impétiginisation), un traitement antibiotique systémique peut s'avérer nécessaire, le médicament de première intention étant la céfalexine 500 mg 3 fois par jour ou la flucloxacilline 750 à 1 000 mg 3 fois par jour. La durée du traitement est généralement de 7 à 10 jours . Les mêmes antibiotiques que pour le traitement de l'impétigo peuvent être utilisés à des doses similaires ebm00274.
- Des glucocorticoïdes oraux, tels que la prednisolone 0,25 à 0,5 mg/kg (20 à 40 mg) tous les matins pendant 1 à 2 semaines, peuvent être envisagés pour le traitement à court terme des exacerbations sévères. Les glucocorticoïdes systémiques donnant des résultats à long terme médiocres, ce traitement ne doit être utilisé que dans des cas exceptionnels. Une récidive de l'eczéma peut survenir après le traitement.
- Comme les antihistaminiques non sédatifs à des doses normales peuvent aider à traiter le prurit chez certains patients, ils peuvent être utilisés en complément d'un traitement topique ; par exemple, cétirizine 10 mg 1 à 2 comprimés 1 ou 2 fois par jour. Étant donné que la dose dépasse celle recommandée par le fabricant, l'ordonnance doit donc comporter la mention locale appropriée indiquant qu'il s'agit d'une posologie exceptionnelle. La dose est ajustée en fonction de la réponse.
- Pour le traitement symptomatique du prurit, un antihistaminique sédatif peut être essayé la nuit (par exemple, 25 à 50 mg d'hydroxyzine). Il convient de garder à l'esprit l'effet sédatif du médicament et les interactions potentielles avec d'autres médicaments.
Consultation de spécialistes
- L'eczéma atopique sévère peut nécessiter la consultation d'un dermatologue et, dans certains cas, un traitement hospitalier en ambulatoire ou dans un service adapté.
- Les alternatives thérapeutiques pour l'eczéma étendu comprennent la photothérapie (UVB à bande étroite ou SUP) et, dans les cas extrêmement sévères ou résistant au traitement, des médicaments systémiques (tels que méthotrexate, ciclosporine A ou dupilumab , tralokinumab, baricitinib, upadacitinib, abrocitinib), sous la surveillance d'un dermatologue .
- Des tests épicutanés doivent être effectués en cas de suspicion de dermatite de contact allergique.
Images
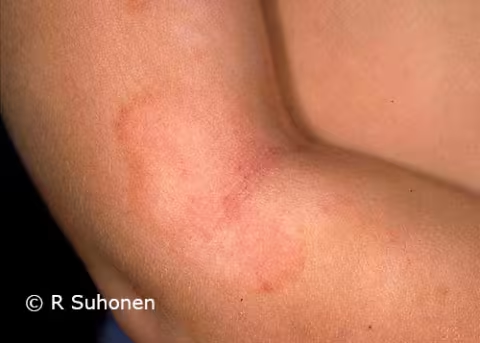
Figure 1.
Dermatite atopique au niveau du pli du coude. La tache dans la région du coude présente une marge active comme lors d'une infection fongique. La localisation et les symptômes à d'autres endroits de la peau typiques de l'eczéma aident à établir le diagnostic ; pour le confirmer, un échantillon peut être prélevé pour mise en culture fongique, si nécessaire.
Image : Raimo Suhonen
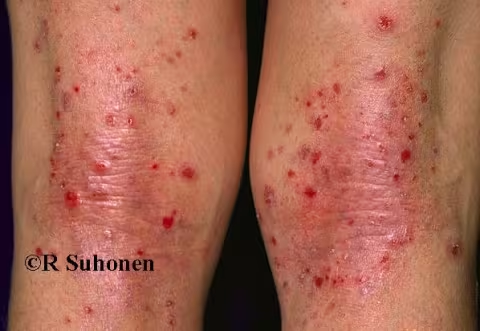
Figure 2.
Dermatite atopique avec infection secondaire dans la région poplitée.
Image : Raimo Suhonen
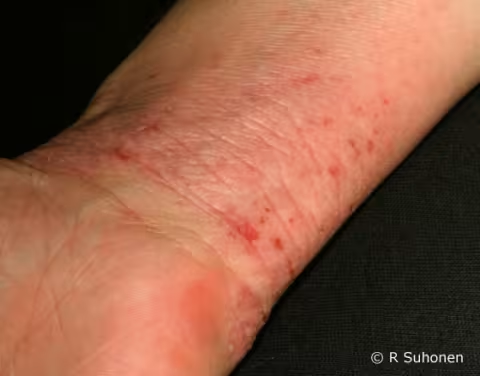
Figure 3.
Eczéma atopique lichénifié sur le poignet.. Eczéma atopique frotté et lichénifié sur le poignet. Sous l'effet des frottements, la peau s'épaissit et rougit, et les plis cutanés deviennent proéminents. La peau est partiellement lésée et enflammée. Il convient de garder à l'esprit la gale : rechercher des tunnels de sarcopte de la gale en cas de poignet gratté comme celui-ci, si le prurigo de Besnier (eczéma de flexion) n'est pas d'emblée le diagnostic évident.
Image : Raimo Suhonen
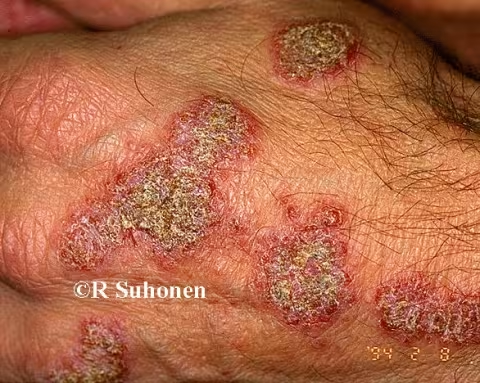
Figure 4.
Dermatite nummulaire sur la main. Plaques typiques de dermatite nummulaire (eczéma nummulaire) sur le dos de la main avec des croûtes sèches et une exfoliation (à grains fins).
Image : Raimo Suhonen
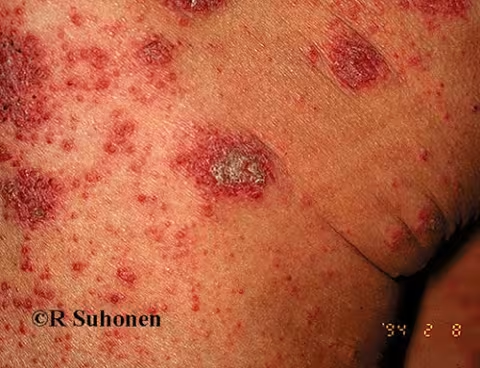
Figure 5.
Dermatite nummulaire sur la cuisse.
Image : Raimo Suhonen
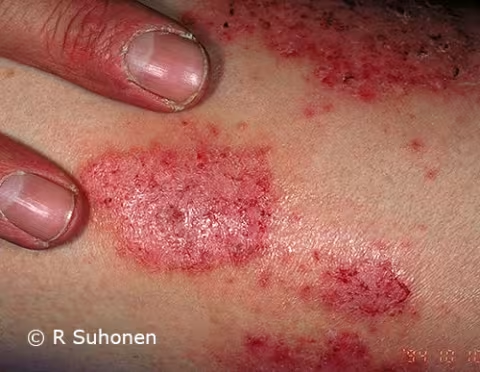
Figure 6.
Dermatite nummulaire sur la jambe.
Image : Raimo Suhonen
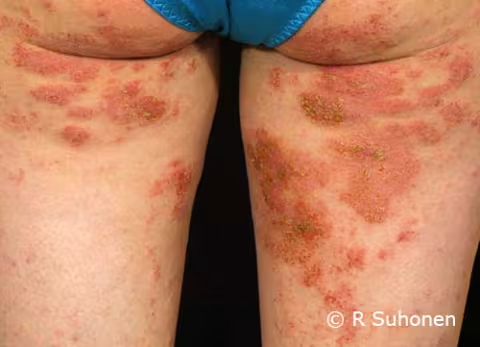
Figure 7.
Dermatite atopique à l'arrière des cuisses. Chez un jeune patient, une dermatite atopique sur les fesses ou les cuisses peut suggérer une dermatophytose. Des symptômes sur d'autres zones de la peau ainsi qu'une culture fongique négative aident à diagnostiquer l'eczéma.
Image : Raimo Suhonen
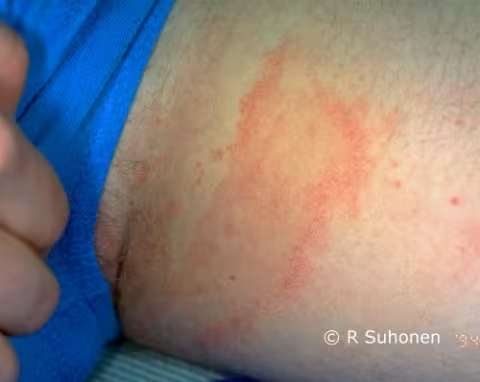
Figure 8.
Dermatite atopique à la base de la cuisse. Une dermatophytose à la base de la cuisse est assez rare chez un jeune homme. Le plus souvent, une éruption à cet endroit est une dermatite atopique, comme c'est le cas ici. Le patient est souvent en surpoids, et la dermatite atopique peut également être observée à d'autres endroits de la peau. Comme dans le cas de la dermatophytose, les bords d'un eczéma peuvent également être plus actifs que le centre.
Image : Raimo Suhonen
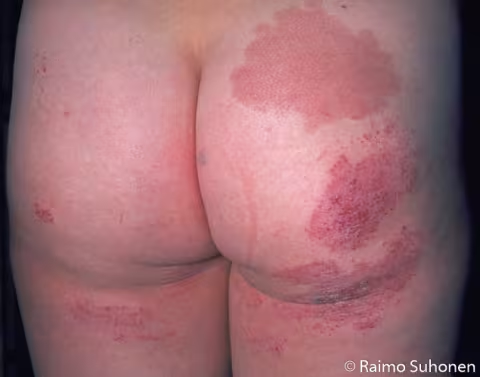
Figure 9.
Eczéma atopique ressemblant à une dermatophytose sur les fesses. La dermatophytose peut également apparaître sur les fesses, mais il s'agit généralement d'une localisation de l'eczéma atopique, comme c'est le cas ici.
Image et texte : Raimo Suhonen
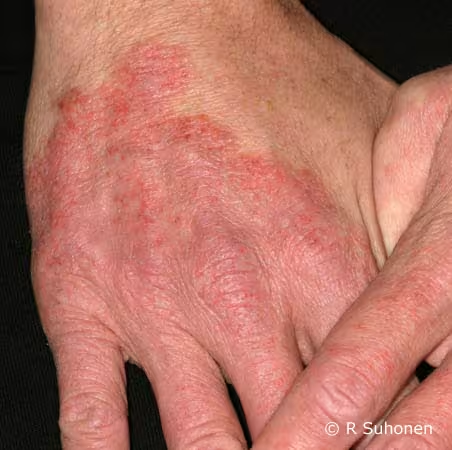
Figure 10.
Eczéma atopique sur les mains. Eczéma atopique chronique sur les mains, s'étendant assez loin sur le dos des mains. Une allergie de contact est possible. Une anamnèse précise est nécessaire, ainsi qu'un test épicutané et un prick test cutané.
Image : Raimo Suhonen
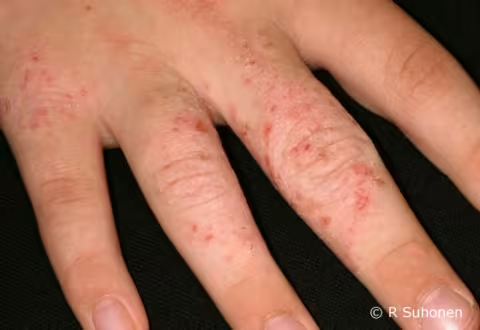
Figure 11.
Eczéma atopique sur les doigts. Les zones les plus fréquemment touchés par l'eczéma atopique sont les mains, en particulier les doigts et les articulations, ainsi que le bord de la paume. Les petites zones rouges de peau lésée sont des vésicules caractéristiques de l'eczéma aigu des mains qui ont été rompues par grattage. Elles provoquent un prurit intense et s'ouvrent facilement en cas de grattage. Peu à peu, la peau commence à desquamer et à s'épaissir. Comme dans le cas de ce patient, l'eczéma de la phase aiguë et de la phase chronique est souvent présent sur la même main.
Image : Raimo Suhonen
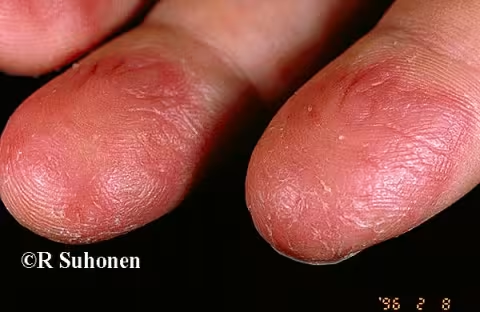
Figure 12.
Les « doigts boule de neige » – une manifestation de la dermatite atopique. La face palmaire des doigts est le siège d'une des manifestations de la dermatite atopique, les « doigts boule de neige ». Souvent, le patient a également le « pied d'hiver atopique », c'est-à-dire une dermatose plantaire juvénile.
Image : Raimo Suhonen
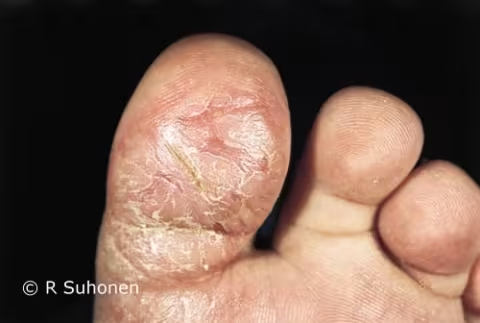
Figure 13.
Pied d'hiver atopique. Le « pied d'hiver atopique », ou dermatose plantaire juvénile, sur la face inférieure du gros orteil est une manifestation de l'eczéma atopique. Il n'y a aucune infection fongique. Ce symptôme apparaît généralement en hiver et guérit spontanément en quelques années avec l'âge. Le pied d'hiver atopique est plus fréquent chez les garçons d'âge préscolaire.
Image : Raimo Suhonen
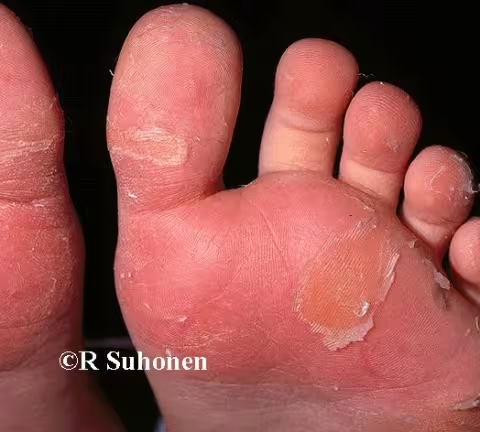
Figure 14.
Pied d'hiver atopique. Le pied d'hiver atopique (dermatose plantaire juvénile) affecte la surface de contact plantaire de la plante des deux pieds chez les enfants, en particulier les jeunes garçons. Après quelques années, les symptômes disparaissent spontanément. Il s'agit d'une manifestation de la dermatite atopique. Il est rare qu'une véritable allergie de contact provoque ce symptôme particulier.
Image : Raimo Suhonen
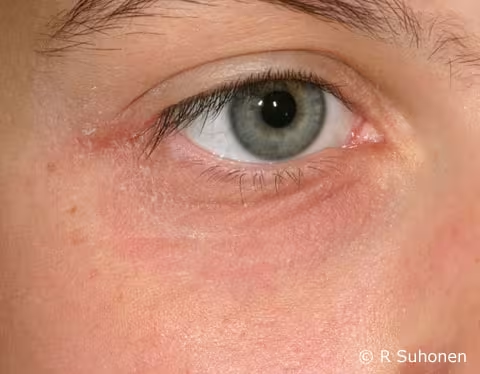
Figure 15.
Eczéma atopique sur les paupières. Chez les adolescents et les adultes, l'eczéma atopique se manifeste souvent localement sur les paupières. Les variations saisonnières des symptômes, ainsi que les symptômes et lésions supplémentaires sur le reste de la peau confirment le diagnostic. L'utilisation de produits cosmétiques tend à aggraver l'irritation. Parfois, une allergie de contact sous-jacente peut également être observée.
Image : Raimo Suhonen (photographie) et Suvi Cajanus (texte)
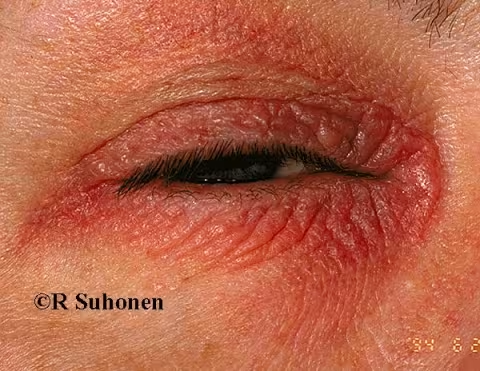
Figure 16.
Dermatite atopique sur les paupières. La dermatite atopique est souvent localisée sur les paupières. L'examen du reste de la peau du patient est utile pour le diagnostic.
Image : Raimo Suhonen
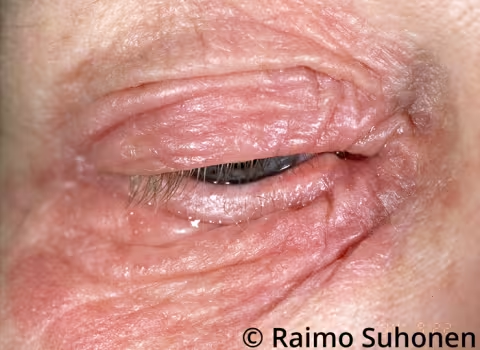
Figure 17.
Dermatite atopique sur les paupières. L'aggravation de la dermatite atopique autour de l'œil pouvant aller jusqu'à des symptômes sévères, peut être liée à des allergènes aéroportés (poussière animale, pollen) ou à une allergie de contact (cosmétiques, remèdes topiques). Il est recommandé d'effectuer des prick tests cutanés et des patch tests (ou tests épicutanés).
Image : Raimo Suhonen
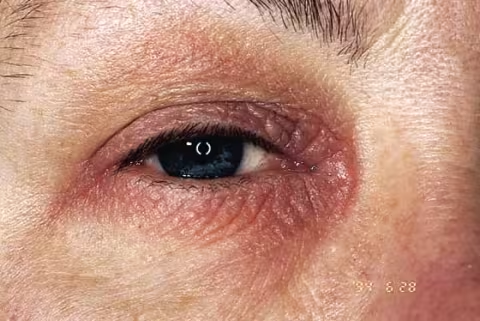
Figure 18.
Blépharite atopique. Le tableau clinique ne permet pas de savoir si le patient a un simple eczéma atopique, une allergie (d'origine animale) souvent associée à l'eczéma atopique ou une allergie retardée à des cosmétiques, des parfums ou des médicaments ophtalmiques.
Image et texte : Raimo Suhonen
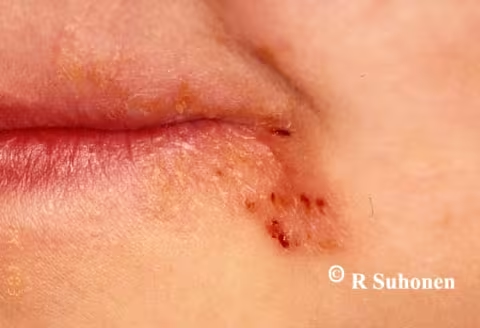
Figure 19.
Chéilite atopique angulaire chez un enfant. La chéilite angulaire chez un enfant est généralement causée par une dermatite atopique, rarement par une infection à levures. La chéilite persiste chez les patients allergiques au pollen de bouleau, par exemple, par contact récurrent avec des légumes, des légumes racines ou des fruits qui provoquent une urticaire de contact.
Image : Raimo Suhonen ; texte : Tuula Salo et Maria Siponen
Références
- Drucker AM, Morra DE, Prieto-Merino D, et al. Systemic Immunomodulatory Treatments for Atopic Dermatitis: Update of a Living Systematic Review and Network Meta-analysis. JAMA Dermatol 2022;158(5):523-532. PubMed
- Puar N, Chovatiya R, Paller AS. New treatments in atopic dermatitis. Ann Allergy Asthma Immunol 2021;126(1):21–31. PubMed
- Wang V, Boguniewicz J, Boguniewicz M, et al. The infectious complications of atopic dermatitis. Ann Allergy Asthma Immunol 2021;126(1):3–12. PubMed
- Musters AH, Mashayekhi S, Harvey J, et al. Phototherapy for atopic eczema. Cochrane Database Syst Rev 2021;(10):CD013870. PubMed
- Croce EA, Lopes FCPS, Ruth J, et al. Interventions to improve primary care provider management of atopic dermatitis: A systematic review. Pediatr Dermatol 2021;38(5):1004-1011. PubMed
- Axon E, Chalmers JR, Santer M, et al. Safety of topical corticosteroids in atopic eczema: an umbrella review. BMJ Open 2021;11(7):e046476. PubMed
- Siegels D, Heratizadeh A, Abraham S, et al. Systemic treatments in the management of atopic dermatitis: A systematic review and meta-analysis. Allergy 2021;76(4):1053-1076. PubMed
- Langan SM, Irvine AD, Weidinger S. Atopic dermatitis. Lancet 2020;396(10247):345–360. PubMed
- Hajar T, Leshem YA, Hanifin JM et al. A systematic review of topical corticosteroid withdrawal ("steroid addiction") in patients with atopic dermatitis and other dermatoses. J Am Acad Dermatol 2015;72(3):541-549.e2. PubMed
- Eichenfield LF, Tom WL, Berger TG et al. Guidelines of care for the management of atopic dermatitis: section 2. Management and treatment of atopic dermatitis with topical therapies. J Am Acad Dermatol 2014;71(1):116-32. PubMed
- Schmitt J, Langan S, Deckert S et al. Assessment of clinical signs of atopic dermatitis: a systematic review and recommendation. J Allergy Clin Immunol 2013;132(6):1337-47. PubMed
- Ring J, Alomar A, Bieber T et al. Guidelines for treatment of atopic eczema (atopic dermatitis) part I. J Eur Acad Dermatol Venereol 2012;26(8):1045–60. PubMed

Auteurs ebmfrance
Jean-Laurent Thebault , Jordan Scheer , Agnès Peltier et Anne-Sophie Ivanoff
Références de contextualisation
- Antibioclic. Impétigo. 2024 Voir la référence
- CPD 2025 : Centre de Preuves en Dermatologie, Société Française de Dermatologie. Recommandations françaises pour la prise en charge de la dermatite atopique. 2025 Voir la référence
- INSERM 2016 : Institut national de la santé et de la recherche médicale. Dermatite atopique (eczéma atopique) [Internet] 1/03/2016 Voir la référence


