CIM-10
90.9
A00 choléra
A01 fièvre typhoïde et paratyphoïde
A02 d'autres infections à Salmonella
A02.0 entérite à Salmonella
A03 shigellose
A04 d'autres infections intestinales infectieuses
A04.6 entérite à Yersinia enterocolitica
A04.7 entérocolite à Clostridium difficile
A04.8 d'autres infections intestinales bactériennes spécifiées
A05
A05*
A06 amibiase
A06*
A06.4 abcès amibien du foie
A07
A07*
A07.1 giardiase [lambliase]
A07.2 cryptosporidiose
A07.8 d'autres maladies intestinales spécifiées, à protozoaires
A08 infections virales et d'autres infections intestinales spécifiées
A08.0 entérite à rotavirus
A08.4 infection intestinale virale, non spécifiée
A09 diarrhée et gastro-entérite d'origine présumée infectieuse
A09*
A15 tuberculose de l'appareil respiratoire
A15.0 tuberculose pulmonaire, confirmée par un examen microscopique de l'expectoration, avec ou sans culture
A15.1
A15.2
A15.3
A16
A16.0
A16.1
A16.2
A18 tuberculose d'autres organes
A19 tuberculose miliaire
A20*
A22*
A23*
A27*
A30 lèpre [maladie de Hansen]
A30*
A31*
A32 listériose
A35 d'autres formes de tétanos
A37*
A38*
A41
A46 érysipèle
A50*
A51*
A52*
A52.3
A53*
A54*
A54.0 infection gonococcique de la partie inférieure du tractus génito-urinaire, sans un abcès périurétral et des glandes annexes
A56*
A59.0 trichomonase génito-urinaire
A63.0 condylomes ano-génitaux (vénériens)
A63.8 d'autres maladies spécifiées dont le mode de transmission est essentiellement sexuel
A68*
A69.2 maladie de Lyme
A75*
A77*
A78
A80 poliomyélite aiguë
A81.0 maladie de Creutzfeldt-Jakob
A81.1 panencéphalite sclérosante subaiguë
A81.2 leucoencéphalopathie multifocale progressive
A81.8 autre infection virale atpique du système nerveux central
A81.9 infection virale atypique, du système nerveux central, non spécifiée
A82*
A83
A83.0 encéphalite japonaise
A84
A84*
A84.8
A85
A85*
A86 encéphalite virale, non spécifiée
A87 méningite virale
A87*
A90*
A91 fièvre hémorragique due au virus de la dengue
A92*
A95*
A96.2 fièvre de Lassa
A98*
A98.5 fièvre hémorragique avec un syndrome rénal
A99 fièvre hémorragique virale, non spécifiée
B00 infections au virus de l'herpes [herpes simplex]
B00*
B00.0 eczéma herpétique
B00.1 dermite vésiculaire due au virus de l'herpès
B00.10
B00.11
B00.19
B00.2 gingivo-stomatite et pharyngo-amygdalite due au virus de l'herpès
B00.5 maladie oculaire due au virus de l'herpès
B01*
B02 zoster [herpès zoster]
B02*
B02.0 encéphalite zostérienne
B02.1 méningite zostérienne
B02.2 zoster avec d'autres atteintes du système nerveux
B02.3 zona ophtalmologique
B02.7 zona disséminé
B02.8 zona avec d'autres complications
B02.9 zona sans complication
B05 rougeole
B06 rubéole [German measles]
B08.4 stomatite vésiculaire avec exanthème, due au entérovirus
B08.5 pharyngite vésiculaire due au entérovirus
B15 hépatite aiguë A
B16 hépatite aiguë B
B17 autre hépatite aiguë virale
B18 hépatite virale chronique
B19 hépatite virale, non spécifiée
B20*
B21*
B22*
B23*
B24
B25
B26 orchite
B27 mononucléose infectieuse
B27*
B30 conjonctivites virales
B33.2 cardite virale
B34.2
B35 dermatophytose
B35*
B35.1
B35.6 teigne du membre inférieur
B36.0 pityriasis versicolor
B37 candidose
B37.0 stomatite à Candida
B37.2 candidose de la peau et des ongles
B37.3 candidose de la vulve et du vagin
B38*
B39*
B40*
B41*
B42 sporotrichose
B50 paludisme à Plasmodium falciparum
B51 paludisme à Plasmodium vivax
B52 paludisme à Plasmodium malariae
B53 autre paludisme spécifié
B54 paludisme, non spécifié
B55
B56
B57
B58*
B59
B59
B65.3
B68 infection à Taenia
B68*
B69 cysticercose
B69*
B70 diphyllobothriase et sparganose
B70*
B71*
B75 trichinose
B76 ankylostomiases
B77 ascaridiase
B77*
B78 anguillulose
B79 infection à Trichuris trichiuria
B79*
B80 oxyurose
B81 d'autres helminthiases intestinales, non classées ailleurs
B83 d'autres helminthiases
B86 gale
B87.0 myiase cutanée
B88.1 tungiasis [infestation par puce-chique]
B90 séquelles de tuberculose
B91 séquelles de poliomyélite
B92
B94.1
B94.2 séquelles d'hépatite virale
B94.80
B95.6
B96.7 clostridium perfringens, cause de maladies classées ailleurs
B96.80
B97.7 papillovirus, cause de maladies classées ailleurs
C00 néoplasme malin de la lèvre
C18 néoplasme malin du côlon
C19 néoplasme malin de la jonction recto-sigmoïdienne
C20 néoplasme malin du rectum
C21 néoplasme malin de l'anus et du canal anal
C32 néoplasme malin du larynx
C43 mélanome malin de la peau
C44*
C44.02 carcinome spinocellulaire de la face cutanée de la lèvre
C44.1 néoplasme malin autre et non spécifié de la peau de la paupière, y compris le canthus
C44.11 carcinome basocellulaire de la face cutanée de la paupière, y compris le canthus
C44.12 carcinome spinocellulaire de la face cutanée de la paupière, y compris le canthus
C44.22 carcinome spinocellulaire de la peau de l'oreille et du conduit auditif externe
C44.32 carcinome spinocellulaire de la peau de parties autres et non spécifiées de la face
C44.42 carcinome spinocellulaire de la peau du cuir chevelu et du cou
C44.52 carcinome spinocellulaire de la peau du tronc
C44.62 carcinome spinocellulaire de la peau du membre supérieur, y compris l'épaule
C44.72 carcinome spinocellulaire de la peau du membre inférieur, y compris la hanche
C45 mésothéliome
C50*
C51 néoplasme malin de la vulve
C52 néoplasme malin du vagin
C53 néoplasme malin du col de l'utérus
C54 néoplasme malin du corps utérin
C55 néoplasme malin de l'utérus, partie non spécifiée
C56 néoplasme malin de l'ovaire
C57 néoplasme malin d'organes génitaux féminins autres et non spécifiés
C58 néoplasme malin du placenta
C61 néoplasme malinde la prostate
C69 néoplasme malin de l'oeil et des annexes
C69.02&
C69.21&
C69.32&
C69.42&
C69.45&
C69.81&
C69.91&
C70 néoplasme malin des méninges
C71 néoplasme malin du cerveau
C72.0 néoplasme malin de la moelle épinière
C79.39
C81 lymphome hodgkinien
C82 lymphome folliculaire
C83 lymphome non follicullaire
C84 lymphomes à cellules T/NK matures
C85 d'autres types spécifiés et non spécifiés d'un lymphome non hodgkinien
C88.0 maladie de Waldenström
C90*
C91.1 leucémie lymphoïde chronique à cellules B
C92.4 leucémie promyélocytaire aiguë
C92.5 leucémie myélomonocytaire aiguë
C93.0 leucémie monoblastique/monocytaire aiguë
C94 autres leucémies à cellules spécifiées
C94.0 leucémie érythroïde aiguë
C94.2 leucémie aiguë à mégacaryoblastes
C94.4 panmyélose aiguë avec myélofibrose
C94.5
C95 leucémie à cellules non spécifiées
C95.4
D03.9&
D05*
D12 néoplasme bénin du côlon, du rectum, de l'anus et du canal anal
D14.1 néoplasme bénin du larynx
D22 naevus mélanocytaire
D23.1&
D25*
D26*
D27*
D28*
D32 néoplasme bénin des méninges
D32.0 néoplasme bénin des méninges cérébrales
D33 néoplasme bénin du cerveau et d'autres parties du système nerveux central
D33.4 néoplasme bénin de la moelle épinière
D35.30
D38.0 néoplasme à comportement imprévisible du larynx
D42 néoplasme à comportement imprévisible des méninges
D43 néoplasme à comportement imprévisible du cerveau et du système nerveux central
D43.1 néoplasme à comportement imprévisible du cerveau, infratentoriel
D43.4 néoplasme à comportement imprévisible de la moelle épinière
D45 polycythémie vraie
D46*
D47.1 maladie myéloproliférative chronique
D47.3 thrombocytémie essentielle (hémorragique)
D50 anémie par carence en fer secondaire
D50*
D51 anémie par carence en vitamine B12
D51*
D52 anémie par carence en acide folique
D52*
D53 autres anémies nutritionelles
D53.1 d'autres anémies mégaloblastiques, non classées ailleurs
D54
D55 anémie due à des troubles enzymatiques
D56 thalassémie
D56*
D57 drépanocytose
D57*
D58 d'autres anémies hémolytiques héréditaires
D59 anémie hémolytique acquise
D59.9 anémie hémolytique acquise, non spécifiée
D60 aplasie pure des globules rouges acquise [érythroblastopénie]
D61 d'autres anémies aplasiques et d'autres syndromes de faillite médullaire
D62 anémie posthémorragique aiguë
D63 anémie au cours de maladies chroniques classées ailleurs
D63.8 anémie au cours d'autres maladies chroniques classées ailleurs
D64 d'autres anémies
D64.9 anémie, non spécifiée
D66 carence héréditaire en facteur VIII
D67 carence héréditaire en facteur IX
D68 d'autres défauts de la coagulation
D68.0 maladie de von Willebrand
D68.3# trouble hémorragique dû à des anticoagulants circulants
D68.8 d'autres défauts spécifiés de la coagulation
D68.9 défaut de la coagulation, non spécifié
D69*
D69.0 purpura allergique
D70*
D72.1 éosinophilie
D73.0
D75 maladies autres et non spécifiées du sang et des organes hématopoïétiques
D75.2
D80
D80.2 déficience sélective en immunoglobuline A [IgA]
D81
D82
D83
D84
D84.11
D84.12
D84.13
D84.9 déficience immunitaire, non spécifiée
E03 autre hypothyroïdie
E03*
E03.1 hypothyroïdie congénitale, sans goitre
E03.2# hypothyroïdie due à des médicaments et à d'autres substances exogènes
E03.80
E03.9 hypothyroïdie, non spécifiée
E04*
E05 thyrotoxicose [hyperthyroïdie]
E05*
E05.0 hyperthyroïdie avec goitre diffus
E05.1 hyperthyroïdie avec un unique nodule thyroïdien toxique
E05.2 hyperthyroïdie avec goitre multinodulaire toxique
E06 thyroïdite
E06.1 thyroïdite subaiguë
E06.2 thyroïdite chronique avec hyperthyroïdie transitoire
E06.3 thyroïdite auto-immune
E10*
E10-E14
E10.00
E10.01
E10.1 diabète sucré du type 1 avec acidocétose
E10.2+
E10.4
E10.5
E10.6
E11 diabète sucré du type 2
E11*
E11.01 diabète sucré du type 2 avec hyperosmolarité avec coma
E11.1 diabète de type 2 avec acidocétose
E11.2+
E11.4
E11.5
E11.6
E12.1
E13*
E13.1 autre diabète sucré spécifié avec acidocétose
E14*
E14.1
E15 coma hypoglycémique non diabétique
E15# coma hypoglycémique non diabétique
E16.0 hypoglycémie induite par des médicaments, sans coma
E16.0# hypoglycémie induite par des médicaments, sans coma
E16.10
E16.11
E16.19
E16.2 hypoglycémie, non spécifiée
E20*
E21*
E23 hypofonctionnement et d'autres troubles de l'hypofyse
E23.05
E24*
E28.2 syndrome des ovaires polykystiques
E28.3 insuffisance ovarienne primaire
E31 dysfonctionnement polyglandulaire
E31.00
E34.3*
E34.4*
E34.40
E53.8 d'autres carences spécifiées en vitamines du groupe B
E55*
E55.0 rachitisme évolutif
E55.9 carence en vitamine D, non spécifiée
E64.3 séquelles de rachitisme
E66 surpoids et obésité
E66*
E66.2 obésite morbide (sévère) avec hypoventilation alvéolaire
E73*
E78*
E78.0 hypercholestérolémie essentielle
E78.1 hypertriglycéridémie essentielle
E78.5 hyperlipidémie, non spécifiée
E80 troubles du métabolisme des porphyrines et de la bilirubine
E80*
E80.0 porphyrie érythropoïétique héréditaire
E80.1 porphyrie cutanée tardive
E80.2 porphyrie autre et non spécifiée
E80.4 syndrome de Gilbert
E83.50
E83.50
E83.51 hypocalcémie
E84*
E85*
E86 déplétion volumique
E87.5 hyperkaliémie
E89.00
E89.01
E89.1*
E89.2 hypoparathyroïdie post-procédurale
E89.4 insuffisance ovarienne post-procédurale
F00
F00-F03
F01 démence vasculaire
F02 démence au cours d'autres maladies classées ailleurs
F02.1
F02.89
F03 démence non spécifiée
F05 delirium dû à une affection physiologique connue
F05.0
F1 2
F10 troubles liés à l'alcool
F10.0
F10.2 dépendance à l'alcool
F10.3*
F11 troubles liés aux opiacés
F13 troubles liés aux sédatifs, d'hypnotiques ou d'anxiolytiques
F13.2*
F14 troubles liés à la cocaïne
F15 troubles liés à d'autres stimulants
F16 troubles liés aux hallucinogènes
F17*
F18 troubles liés aux substances inhalées
F19 troubles liés à d'autres substances psychoactives
F20 schizophrénie
F22 troubles délirants persistants
F22.0
F23 troubles psychotiques aigus et transitoires
F23.3
F25 troubles schizo-affectifs
F28 d'autres troubles psychotiques non en raison d'une substance ou d'une affection physiologique
F30 épisode maniaque
F31 trouble bipolaire
F32 désordre dépressif majeur, épisode isolé
F32*
F33 trouble dépressif majeur récurrent
F33*
F34.0 cyclothymie
F34.1 dysthymie
F40 troubles d'anxiété phobiques
F41 d'autres troubles anxieux
F42 trouble obsessionnel-compulsif
F42*
F43.1 syndrome de stress post-traumatique (SSPT)
F45.31
F45.32
F50*
F51.0 insomnie non en raison d'une substance ou d'une affection physiologique
F52*
F52.4 éjaculation précoce
F52.5 vaginisme non en raison d'une substance ou d'une affection physiologique
F52.6 dysparéunie non en raison d'une substance ou d'une affection physiologique
F60.3 personnalité émotionnellement labile
F63 troubles des impulsions
F81.0 trouble spécifique de la lecture
F81.1
F82 trouble spécifique du développement motrice
F90*
F90.0 trouble avec altération de l'attention et hyperactivité (ADHD), type prédominant inattentif
F90.9 trouble avec altération de l'attention et hyperactivité (ADHD), type non spécifié
F94.0 mutisme électif
F95*
F95.2 forme associant tics vocaux et tics moteurs [syndrome de Gilles de la Tourette]
F98.2 autre trouble de l'alimentation de la petite enfance et l'enfance
G00*
G01 méningite au cours de maladies bactériennes classées ailleurs
G01*
G03*
G03.9 méningite, non spécifiée
G04 encéphalite, myélite et encéphalomyélite
G05 encéphalite, myélite et encéphalomyélite au cours de maladies classées ailleurs
G11 ataxie héréditaire
G12.2 maladies du neurone moteur
G20 maladie de Parkinson
G21 syndrome parkinsonien secondaire
G25.0 tremblement essentiel
G25.8 d'autres troubles extrapiramidaux et moteurs spécifiés
G30 maladie d'Alzheimer
G31.1 dégénérescence cérébrale sénile, non classée ailleurs
G31.2 dégénérescence du système nerveux liée à l'alcool
G35 sclérose en plaques
G40 épilepsie et crises récurrentes
G40.22
G40.51
G40.9 épilepsie, non spécifiée
G41
G41.9
G43*
G43.9 migraine, non spécifiée
G44*
G44.0 syndrome d'algie vasculaire de la face et d'autres céphalalgies autonomes du trijumeau
G44.2 céphalée dite de tension
G45.4 amnésie globale transitoire
G46 syndromes vasculaires cérébraux au cours de maladies cérébrovasculaires
G47.0 insomnie
G47.1 hypersomnie
G47.3 apnée du sommeil
G47.4 narcolepsie et cataplexie
G47.8 d'autres troubles du sommeil
G47.9 trouble du sommeil, non spécifié
G50.0 névralgie du trijumeau
G50.1 algie faciale atypique
G51.4 myokymies faciales
G53.0*
G53.0*B02.20
G54.0 troubles du plexus brachial
G56.0 syndrome du canal carpien
G57.6 lésion du nerf plantaire
G58.8
G59*
G61.0 syndrome de Guillain-Barré
G62.1 polynévrite alcoolique
G63.2
G63.2*
G70 myasthénie et d'autres troubles neuromusculaires
G70.0 myasthénie
G72.0# myopathie induite par des médicaments
G72.1 myopathie alcoolique
G72.4 myopathies inflammatoires et immunitaires, non classées ailleurs
G82 paraplégie (paraparésie) et tétraplégie (quadriparésie)
G82*
G83 d'autres syndromes paralytiques
G83.4 syndrome de la queue de cheval
G90.2 syndrome de Claude Bernard-Horner
G91*
G91.2 hydrocéphalie à pression normale
G93.2 hypertension intracrânienne bénigne
G93.6 oedème cérébral
G95 maladies de la moelle epinière autres et non spécifiées
G95.2 compression médullaire autre et non spécifiée
G97.0 écoulement du liquide céphalorachidien après une rachicentèse
G97.1 autre réaction secondaire à une rachicentèse
G99.0*
G99.2 myélopathies au cours de maladies classées ailleurs
H00.00
H00.03 abcès de la paupière
H00.1 chalazion
H01.0 blépharite
H01.1 dermatoses non infectieuses de la paupière
H01.89
H02.9 trouble des paupières, non spécifié
H04.0 dacryoadénite
H04.10
H04.3 inflammation aiguë en non spécifiée des voies lacrymales
H04.4 inflammation chronique des voies lacrymales
H05.0 inflammation aiguë de l'orbite
H10 conjonctivite
H10.0 conjonctivite mucopurulente
H10.1 conjonctivite atopique aiguë
H10.3 conjonctivite aiguë non spécifiée
H10.9 conjonctivite, non spécifiée
H15 troubles de la sclérotique
H15.0
H15.1
H16 kératite
H16*
H16.1 kératite superficielle autre et non spécifiée sans conjonctivite
H18.4 dégénération de la cornée
H18.6 kératocône
H19*
H20 iridocyclite
H22 troubles de l'iris et du corps ciliaire au cours de maladies classées ailleurs
H25*
H26*
H30 inflammation choriorétinienne
H33 décollements et ruptures de la rétine
H33.2 décollement séreux de la rétine
H35 d'autres troubles de la rétine
H35.30 dégénérescence maculaire, non spécifiée
H35.31 dégénérescence maculaire non exsudative, liée à l'âge
H35.4 dégénérescence périphérique maculaire
H35.7 décollement des couches de la rétine
H40 glaucome
H40.1 glaucome à angle ouvert
H40.2 glaucome primaire à angle fermé
H40.20 glaucome primaire à angle fermé non spécifié
H42 glaucome au cours de maladies classées ailleurs
H43 troubles du corps vitré
H43.1 hémorragie du corps vitré, oeil non spécifié
H43.8 d'autres troubles du corps vitré
H44 troubles du globe oculaire
H47 d'autres troubles du nerf optique et des voies optiques
H49.0 paralysie du nerf moteur oculaire commun (III)
H49.2 paralysie du nerf moteur oculaire externe (VI)
H50*
H50.9 strabisme, non spécifié
H51 d'autres troubles des mouvements binoculaires
H52*
H52.4 presbytie
H53 troubles de la vision
H53.2 diplopie
H53.5 troubles de la vision des couleurs
H54 cécité et basse vision
H54*
H57.0 anomalie de la fonction pupillaire
H57.1 douleur oculaire
H57.8 d'autres troubles spécifiés de l'oeil et de ses annexes
H57.9 trouble de l'oeil et de ses annexes, non spécifié
H58
H65 otite moyenne non suppurée
H65.3 otite moyenne mucoïde chronique
H66 otite moyenne suppurée spécifiée
H66*
H66.1
H66.3
H66.9 otite moyenne, non spécifiée
H71
H73 d'autres troubles du tympan
H73*
H73*
H80 otosclérose
H80.9 otosclérose, non spécifiée
H81.0 maladie de Ménière
H81.1 vertige bénin paroxystique
H81.2 neuronite vestibulaire
H90*
H92.1
I00 rhumatisme articulaire aigu, sans mention d'une atteinte cardiaque
I01.2 myocardite rhumatismale aiguë
I09.0 myocardite rhumatismale
I10 hypertension essentielle (primitive)
I11.0 cardiopathie hypertensive, avec défaillance cardiaque (congestive)
I13.0 cardiopathie hypertensive et néphropathie chronique, avec défaillance cardiaque et néphropathie hypertensive chronique stade 1 à 4 ou néphropathie chronique non spécifiée
I13.2 cardiopathie hypertensive et néphropathie chronique, avec défaillance cardiaque et néphropathie hypertensive chronique stade 5 ou insuffisance rénale terminale
I15*
I20 angine de poitrine
I21 infarctus du myocarde avec et sans élévation du segment ST (STEMI et NSTEMI)
I22 infarctus du myocarde subséquent avec et sans élévation du segment ST (STEMI et NSTEMI)
I23 certaines complications actuelles à la suite d'une infarctus du myocarde avec et sans élévation ST (dans un délai de 28 jours)
I24 d'autres cardiopathies ischémiques
I26 embolie pulmonaire
I26*
I26.0 embolie pulmonaire avec coeur pulmonaire aigu
I26.9 embolie pulmonaire sans coeur pulmonaire aigu
I30*
I31*
I31.9
I32*
I33 endocardite aiguë et subaiguë
I33.0 endocardite infectieuse aiguë et subaiguë
I34.0 insuffisance non rhumatismale (de la valvule) mitrale
I34.1 prolapsus non rhumatismal (de la valvule) mitrale
I34.2 sténose non rhumatismale (de la valvule) mitrale
I35.0 sténose non rhumatismale (de la valvule) aortique
I35.1 insuffisance non rhumatismale (de la valvule) aortique
I35.2 sténose non rhumatismale (de la valvule) aortique avec insuffisance
I36 troubles non rhumatismaux de la valvule tricuspide
I37 troubles non rhumatismaux de la valvule pulmonaire
I38 endocardite, valvule non spécifiée
I40*
I41*
I42 myocardiopathie
I42.0 myocardiopathie dilatée
I42.1 myocardiopathie obstructive hypertrophique
I42.2 d'autres myocardiopathies hypertrophiques
I42.6 myocardiopathie alcoolique
I42.7 myocardiopathie due à des médicaments et d'autres causes externes
I42.7#
I42.8 d'autres myocardiopathies
I42.9 myocardiopathie, non spécifiée
I43*
I44.0 bloc auriculo-ventriculaire du premier degré
I44.1 bloc auriculo-ventriculaire du second degré
I44.2 bloc auriculo-ventriculaire complet
I44.4 bloc fasciculaire antérieur gauche
I44.5 bloc fasciculaire postérieur gauche
I44.7 bloc de branche gauche, non spécifié
I45.0 bloc fasciculaire droit
I45.1 bloc de branche droite, autre et non spécifié
I45.2 bloc bifasciculaire
I45.3 bloc trifasciculaire
I45.5 autre bloc cardiaque spécifié
I45.6 syndrome de pré-excitation
I46 arrêt cardiaque
I46*
I46.9 arrêt cardiaque, non spécifié
I47.1 tachycardie supraventriculaire
I47.2 tachycardie ventriculaire
I48 fibrillation et flutter auriculaires
I48*
I49.0 fibrillation et flutter ventriculaires
I49.5 syndrome du dysfonctionnement sinusal
I49.8
I49.9
I50 défaillance cardiaque
I50*
I50.0
I50.1 défaillance ventriculaire gauche
I50.9 défaillance cardiaque, non spécifiée
I51.4 myocardite, non spécifiée
I51.7 cardiomégalie
I60 hémorragie sous-arachnoïdienne non traumatique
I61 hémorragie intracérébrale non traumatique
I61*
I61.9 hémorragie intracérébrale non traumatique, non spécifiée
I63 infarctus cérébral
I63*
I64
I65.2 occlusion et sténose de l'artère carotide
I69 séquelles de maladie cérébrovasculaires
I70.2
I73.0 syndrome de Raynaud
I73.9
I74.3
I78 maladies des capillaires
I78.0 télangiectasie hémorragique héréditaire
I79.2*
I80 phlébite et thrombophlébite
I80*
I80.0*
I81 thrombose de la veine porte
I82 autre embolie et thrombose veineuses
I82.88
I83*
I83.1
I84*
I85
I85.0
I86.1 varices scrotales
I87.0 syndrome post-thrombotique
I87.1
I87.2 insuffisance veineuse (chronique) (périphérique)
I89*
I89.1 lymphangite
I95.1 hypotension orthostatique
I97.2 lymphoedème après une mastectomie
J00
J01*
J01.0 sinusite maxillaire aiguë
J01.1 sinusite frontale aiguë
J02*
J03*
J04*
J05*
J05.1 épiglottite aiguë
J06
J06.0
J06.80
J06.89
J06.9
J10.0 grippe due à un autre virus grippal identifié, avec une pneumonie
J10.1 grippe due à un autre virus grippal identifié, avec d'autres manifestations respiratoires
J11.0 grippe due à un virus grippal non identifé avec une pneumonie
J11.1 grippe due à un virus grippal non identifé avec d'autres manifestations respiratoires
J12 pneumonie virale
J12*
J12.8 autre pneumonie virale
J12.8*U07.1
J13 pneumonie à Streptocoque pneumoniae
J14 pneumonie à Haemophilus influenzae
J15 pneumonie bactérienne, non classée ailleurs
J15*
J15.7
J16 pneumonie due à d'autres micro-organismes, non classée ailleurs
J16*
J17 pneumonie au cours de maladies classées ailleurs
J18 pneumonie, organisme non spécifié
J18.9 pneumonie, organisme non spécifié
J20*
J30.3
J30.4
J31.0 rhinite chronique
J31.1 rhinopharyngite chronique
J32*
J32.0 sinusite maxillaire chronique
J33 polype nasal
J33.0 polype des fosses nasales
J34.2 déviation de la cloison nasale
J35.1 hypertrophie des amygdales
J35.2 hypertrophie des végétations adénoïdes
J35.3 hypertrophie des amygdales et des végétations adénoïdes
J36 angine phlegmoneuse
J36*
J37.0 laryngite chronique
J37.1 laryngo-trachéite chronique
J38.0 paralysie des cordes vocales et du larynx
J40 bronchite, non spécifiée comme aiguë ou chronique
J43 emphysème
J43.9 emhysème, non spécifié
J44*
J45*
J45*
J46
J46*
J61 pneumoconiose due à l'amiante et à d'autres fibres minérales
J62 pneumoconiose due aux poussières contenant de la silice
J67*
J67.0 poumon de fermier
J68*
J69.0 pneumonite due à l'inhalation d'aliments ou de vomissements
J70.0 affections pulmonaires aiguës dues à des rayonnements
J70.1 affections pulmonaires chroniques et autres dues à des rayonnements
J81 oedème pulmonaire
J84.1 d'autres pneumopathies interstitielles avec fibrose
J92.0 plaque pleurale avec la présence d'amiante
J96.0 défaillance respiratoire aiguë
J96.0*U07.1
J96.1 défaillance respiratoire chronique
J99.1*M33.9
K00 troubles du l'odontogénèse et de l'éruption dentaire
K01 dents incluses et enclavées
K05.22 parodontite aiguë, généralisée
K08.80
K10.3
K11*
K11.2 sialadénite
K11.5 sialolithiase
K11.84
K13.3 tricholeucoplasie
K14
K14.0
K14.1
K14.2
K14.31
K14.5
K21 reflux gastro-oesophagien
K21*
K22*
K22.6
K24
K25 ulcère gastrique
K25.4
K26 ulcère duodénal
K26.4
K27 ulcère peptique
K28 ulcère gastro-jéjunal
K29 gastrite et duodénite
K29.4 gastrite chronique atrophique
K30 dyspepsie fonctionnelle
K31 autres maladies de l'estomac et du duodénum
K32
K35 appendicite aiguë
K35*
K36 d'autres formes d'appendicite
K37 appendicite, non spécifiée
K40*
K40.0 hernie inguinale bilatérale, avec obstruction, sans gangrène
K40.1 hernie inguinale bilatérale, avec gangrène
K40.3 hernie inguinale unilatérale, avec obstruction, sans gangrène
K40.4 hernie inguinale unilatérale, avec gangrène
K42*
K52 gastro-entérite et colite non-infectieuse autres et non spécifiées
K52.0 gastro-entérite et colite dues à des rayonnements
K52.2 gastro-entérite et colite allergiques et alimentaires
K56.1 invagination
K56.3 iléus biliaire
K57.2 diverticulite du gros intestin, avec une perforation et un abcès
K57.3 maladie diverticulaire sans perforation ou abcès
K58.0 syndrome de l'intestin irritable, avec diarrhée
K58.1 syndrome de l'intestin irritable, avec constipation
K59.0 constipation
K59.1 diarrhée fonctionnelle
K62.3 prolapsus rectal
K62.7 proctite radique
K70 maladie alcoolique du foie
K70.3 cirrhose alcoolique du foie
K73.80
K74*
K76.0 dégénérescence graisseuse du foie, non classée ailleurs
K76.6 hypertension portale
K80*
K81*
K83.0 angiocholite [cholangite]
K85.2 pancréatite aiguë alcoolique
K86*
K90.0 maladie coeliaque
K90.3 stéatorrhée pancréatique
K90.4 malabsorption due à une intolérance, non classée ailleurs
K92.0
K92.2
L00 syndrome d'épidermolyse staphylococcique aigu
L01 impétigo
L01.0 impétigo
L01.1 impétiginisation d'autres dermatoses
L03*
L03.9 cellulite et lymphangite aiguë, non spécifiés
L08.0 pyodermite
L08.1 érythrasma
L10 pemphigus
L12 pemfigoïde
L14*
L20 dermatite atopique
L20*
L20.0 prurigo de Besnier
L21 dermatite séborrhéique
L21*
L23 dermatite allergique de contact
L23*
L23.5 dermatite allergique de contact due à d'autres produits chimiques
L24 dermatite de contact d'irritation
L25 dermatite de contact, non spécifiée
L27*
L27.0 éruption généralisée due à l'ingestion de médicaments
L27.1 éruption localisée due à l'ingestion de médicaments
L27.2 dermatite due à l'ingestion d'aliments
L28 lichen simplex chronique et prurigo
L28*
L28.2 d'autres formes de prurigo
L30.0 dermatite nummulaire
L30.4 intertrigo érythémateux
L30.9 dermatites, non spécifiées
L40 psoriasis
L40*
L40.5+
L42 pityriasis rosé
L43*
L50*
L50.0 urticaire allergique
L50.2 urticaire provoqué par le froid et la chaleur
L50.3 dermographisme
L51 érythème polymorphe
L52 érythème noueux
L53.9 affections érythèmateuses, non spécifié
L56*
L56.4 lucite polymorphe
L57.0 kératose actinique
L58*
L60*
L60.0 ongle incarné
L60.1 onycholyse
L60.2 onychogryphose
L60.3 dystrophie des ongles
L60.4 lignes de Beau
L60.5 syndrome des ongles jaunes
L60.8 d'autres troubles des ongles
L60.9 trouble des ongles, non spécifié
L62*
L63 alopécie areata
L64 alopécie androgénétique
L65 perte de cheveux non cicatricielle
L66 alopécie cicatricielle
L68 hypertrichose
L68.0 hirsutisme
L70*
L71 rosacée
L71*
L71.0*
L71.1 rhinophyma
L71.8 d'autres formes de rosacée
L71.9 rosacée, non spécifiée
L73.0 acné chéloidienne
L73.2 hidrosadénite suppurée
L74*
L80 vitiligo
L81.0 hyperpigmentation postinflammatoire
L81.4 d'autres hyperpigmentations par la mélanine
L81.5 leucodermie, non classée ailleurs
L81.6 d'autres troubles liées à une diminution de la formation de mélanine
L82 kératose séborrhéique
L89 ulcère de pression
L90.0 lichen scléreux et atrophique
L91.0 cicatrices hypertrophiques
L92.1
L94.4 papules de Gottron
L97 ulcère chronique non dû à la pression du membre inférieur, non classé ailleurs
M00 arthrite pyogénique
M02 arthropathies postinfectieuses et réactives
M03
M03.2*
M05 arthrite rhumatoïde séropositive
M05.0 syndrome de Felty
M05.8 autre arthrite rhumatoïde séropositive
M05.9 arthrite rhumatoïde séropositive, non spécifiée
M06 autre arthrite rhumatoïde
M06.0 arthrite rhumatoïde séronégative
M06.1 maladie de Still survenant chez l'adulte
M06.8 autre arthrite rhumatoïde spécifiée
M06.9 arthrite rhumatoïde, non spécifiée
M07.4*
M07.5*
M08*
M10 goutte
M10*
M11 d'autres arthropathies dues à des microcristaux
M11*
M13 autre arthrite
M14 arthropathies au cours d'autres maladies classées ailleurs
M14.6
M14.8*D86.8
M15 polyarthrose
M15*
M16 coxarthrose [atrhrose de la hanche]
M16*
M17 gonarthrose [arthrose du genou]
M17*
M18 arthrose de la première articulation carpo-métacarpienne
M18*
M19 arthrose autre et non spécifiée
M20.1 hallux valgus (acquis)
M21.4 pied plat [pes planus] (acquis)
M21.8
M22.0 luxation récidivante de la rotule
M23.2 lésion du ménisque due à une déchirure ou un traumatisme ancien(ne)
M23.3 d'autres lésions du ménisque
M23.5 instabilité chronique du genou
M23.9 lésion interne non spécifiée du genou
M24.2 lésion ligamentaire
M30.3 syndrome adéno-cutanéo-muqueux [Kawasaki]
M31.5 artérite à cellules géantes avec polymyalgie rhumatismale
M32 lupus érythémateux disséminé
M33*
M35.0 syndrome sec (Gougerot-Sjögren)
M35.3 polymyalgie rhumatismale
M35.4 fasciite disséminée (à éosinophiles)
M35.8 d'autres atteintes systémiques spécifiées du tissu conjonctif
M36.0*
M40.0 cyphose posturale
M40.1 autre cyphose secondaire
M40.2 cyphose autre et non spécifiée
M41*
M42*
M43.1 spondylolisthésis
M45 spondylarthrite ankylosante
M46.1 sacro-iléite, non classée ailleurs
M49.5*
M51.1 atteintes d'un disc intervertébral, thoraco-lombaire, lombaire et lombo-sacré avec radiculopathie
M51.3 autre dégénérescence d'un disc intervertébral, thoraco-lombaire, lombaire et lombo-sacré
M51.4 nodules de Schmorl
M53.1 syndrome cervico-brachial
M54.1 radiculopathie
M54.2 cervicalgie
M54.3 sciatique
M54.4 lumbago avec sciatique
M54.5 lombalgie basse
M54.8 d'autres dorsalgies
M54.9 dorsalgie, non spécifiée
M60.8 autre myosite
M60.9 myosite, non spécifiée
M62.8 d'autres troubles spécifiés des muscles
M67.4 kyste (articulaire)
M71.2 kyste synovial poplité [Baker]
M72.0 fibromatose de l'aponévrose palmaire [Dupuytren]
M72.2 fibromatose de l'aponévrose plantaire
M75*
M75.9 lésion de l'épaule, non spécifiée
M76.3 syndrome de la bandelette de Maissiat (ilio-tibiale)
M76.5 tendinite rotulienne
M76.6 tendinite du tendon d'Achille
M76.8 d'autres enthésopathies spécifiées du membre inférieur, à l'exclusion du pied
M77.0 épicondylite médiale
M77.1 épicondylite latérale
M77.4 métatarsalgie
M79.0 rhumatisme, non spécifiée
M79.2 névralgie et névrite, non spécifiées
M79.6 douleur du membre, de la main, du pied, des doigts et des orteils
M79.7 fibromyalgie
M80*
M81*
M82*
M84.3 fracture de stress
M86*
M89.0 algoneurodystrophie
M89.2 d'autres troubles du développement et de la croissance osseux
M89.4 autre ostéoarthropathie hypertrophiante
M90.7*
M92.4 ostéochondrite juvénile de la rotule
M92.5 ostéochondrite juvénile du tibia et du péroné
M92.6 ostéochondrite juvénile du tarse
M92.7 ostéochondrite juvénile du métatarse
N00*
N00.9# syndrome néphritique aigu avec des altérations morphologiques non spécifiées
N01.9# syndrome néphritique d'évolution rapide avec des altérations morphologiques non spécifiées
N02.9# hématurie récurrente et persistante avec des altérations morphologiques non spécifiées
N03*
N03.9# syndrome néphritique chronique avec des altérations morphologiques non spécifiées
N04
N04*
N04.9 syndrome néphrotique avec des altérations morphologiques non spécifiées
N05*
N05.9# syndrome néphritique non spécifié avec des altérations morphologiques non spécifiées
N08
N08.0*A40.9
N08.2*D69.0
N08.2*D89.80
N08.3
N08.30
N08.5*
N10 néphrite tubulo-interstitielle aiguë
N11 néphrite tubulo-interstitielle chronique
N12 néphrite tubulo-interstitielle non spécifiée comme aiguë ou chronique
N17*
N17-N19
N17.9 défaillance rénale aiguë non spécifiée
N18*
N18.0
N18.9 néphropathie chronique non spécifiée
N19 défaillance rénale non spécifiée
N20*
N21*
N22*
N23 colique néphrétique non spécifiée
N25.8
N30*
N30.0 cystite aiguë
N30.4 cystite radique
N31 dysfonctionnement neuromusculaire de la vessie, non classé ailleurs
N34*
N34.1 urétrite non spécifique
N39.0 infection du tractus urinaire, site non spécifié
N39.1
N39.2
N39.3 incontinence urinaire d'effort (chez la femme / chez l'homme)
N39.4 d'autre incontinence urinaire spécifiée
N40 hypertrophie prostatique
N41 maladies inflammatoires de la prostate
N41.0 prostatite aiguë
N41.1 prostatite chronique
N41.2 abcès de la prostate
N41.3 prostato-cystite
N41.8 d'autres maladies inflammatoires de la prostate
N41.9 maladie inflammatoire de la prostate, non spécifiée
N43*
N44 d'autres troubles non inflammatoires du testicule
N45*
N46*
N47 troubles du prépuce
N48.1 balanite
N50.1 troubles vasculaires des organes génitaux masculins
N50.8 d'autres affections des organes génitaux masculins spécifiées
N61 affections inflammatoires du sein
N63 nodule mammaire non spécifié
N64.3 galactorrhée non associée à l'accouchement
N64.4 mastodynie
N70*
N70.9 salpingite et ovarite non spécifiées
N71 maladie inflammatoire de l'utérus, excepté le col de l'utérus
N71*
N71.0 maladie inflammatoire aiguë de l'utérus
N73 d'autres maladies inflammatoires du péritoine pelvien chez la femme
N73*
N73.0 paramétrite aiguë et phlegmon pelvien
N73.1 paramétrite chronique et cellulite pelvienne
N73.2 paramétrite et phlegmon pelvien non spécifiés
N73.3 pelvipéritonite aiguë chez la femme
N73.4 pelvipéritonite chronique chez la femme
N73.5 pelvipéritonite chez la femme, non spécifiée
N73.6 adhérences (post-infectieuses) du péritoine pelvien chez la femme
N73.7
N73.8 maladies inflammatoires spécifiées du péritoine pelvien chez la femme, d'autres
N73.9 maladie inflammatoire pelvienne chez la femme, non spécifiée
N74 affections inflammatoires pelviennes chez la femme, au cours de maladies classées ailleurs
N74*
N74.2
N74.3
N74.4
N74.4*A56.1
N76.0 vaginite aiguë
N80 endométriose
N80*
N80.9 endométriose non spécifiée
N83.0
N83.1
N83.2
N83.5 torsion de l'ovaire, du pédicule ovarien et de la trompe de Fallope
N84*
N85.0 hyperplasie endométriale
N91*
N91.2 aménorrhée non spécifiée
N92 menstruation excessive, fréquente et irrégulière
N92.0 ménorragie répétitive avec un cycle menstruel régulier
N92.1 ménorragie répétitive avec un cycle menstruel irrégulier
N92.2 ménorragie de la puberté
N92.3 hémorragie de l'ovulation
N92.4 hémorragie excessive en période de la pré-ménopause
N92.5 d'autres menstruations irrégulières spécifiées
N92.6 menstruations irrégulières non spécifiées
N93 autre hémorragie anormale de l'utérus et du vagin
N93.8 autre hémorragie anormale de l'utérus et du vagin spécifiée
N93.9 hémorragie anormale de l'utérus et du vagin non spécifiée
N94.0 douleur de l'ovulation
N94.1 dyspareunie
N94.2 vaginisme
N94.2 vaginisme
N94.3 syndrome de tension prémenstruelle
N94.4 dysménorrhée primaire
N94.5 dysménorrhée secondaire
N94.6 dysménorrhée non spécifiée
N95 troubles de la ménopause et de la périménopause
N95*
N95.0 hémorragie post-ménopausique
N95.1 états de la ménopause et du climatère chez la femme
N95.2 vaginite atrophique post-ménopausique
N95.3
N95.8 d'autres affections de la ménopause et de la périménopause, spécifiées
N95.9 affection de la ménopause et de la périménopause, non spécifiée
N96 fausses couches à répétition
N97*
N98.1 hyperstimulation des ovaires
N99.0 insuffisance rénale (aiguë ou chronique) post-procédurale
O00*
O01 môle hydatiforme
O01.9 môle hydatiforme, non spécifiée
O02 d'autres produits anormaux de la conception
O049
O069
O09.1 surveillance d'une grossesse avec antécédent de grossesse ectopique ou molaire
O12
O13 hypertension gestationnelle [induite par grossesse] sans protéinurie significative
O14 pré-éclampsie
O15 éclampsie
O21
O22.2 thrombophlébite superficielle au cours de la grossesse
O22.3 phlébothrombose profonde au cours de la grossesse
O23
O24 diabète sucré préexistant au cours de la grossesse, l'accouchement et la puerpéralité
O24.0 diabète sucré préexistant, type 1, au cours de la grossesse, l'accouchement et la puerpéralité
O24.1 diabète sucré préexistant, type 2, au cours de la grossesse, l'accouchement et la puerpéralité
O24.2
O24.3 diabète sucré préexistant non spécifié au cours de la grossesse, l'accouchement et la puerpéralité
O24.4 diabète sucré gestationnel
O24.9 diabète sucré non spécifié au cours de la grossesse, l'accouchement et la puerpéralité
O26
O26.0 prise de poids excessive au cours de la grossesse
O26.4 herpès gestationis
O26.6 troubles hépatiques et de la voie biliaire au cours de la grossesse, l'accouchement et la puerpéralité
O26.85 spotting compliquant la grossesse
O28
O28.3 résultats échographiques anormaux au cours d'un examen prénatal de la mère
O28.8 d'autres résultats anormaux au cours d'un examen prénatal de la mère
O36.6 soins maternels pour une croissance excessive du foetus
O47
O48 grossesse terme dépassé
O72.2 hémorragie du post-partum, retardée et secondaire
O73 rétention du placenta et des membranes, sans hémorragie
O80*
O80-O84
O83*
O85 sepsis post-partum
O87.0 thrombophlébite superficielle au cours de la puerpéralité
O87.1 phlébothrombose profonde au cours de la puerpéralité
O88.2 thromboembolie obstétricale
O92.6 galactorrhée
O99
P01 nouveau-né (suspect d'être) affecté par complications maternelles de la grossesse
P04.3 nouveau-né (suspect d'être) affecté par la consommation maternelle d'alcool
P05.9
P07*
P08.0 nouveau-né exceptionnellement gros
P12.0 céphalhématome dû à une lésion obstétricale
P13.4 fracture de la clavicule due à une lésion obstétricale
P14.0 paralysie de DuchenneErb due à une lésion obstétricale
P14.3 d'autres lésions obstétricales du plexus brachial
P22.0 syndrome de détresse respiratoire d'un nouveau-né
P27.1 dysplasie broncho-pulmonaire survenant au cours de la période périnatale
P38 omphalite légère
P39.1 conjonctivite et dacryocystite néonatales
P39.3 infection néonatale du tractus urinaire
P58*
P59*
P59.0 ictère néonatal associé à l'accouchement avant terme
P59.3 ictère néonatal dû à un inhibiteur de la lactation
P61.2 anémie de la prématurité
P70.4 d'autres hypoglycémies néonatales
P83.5 hydrocèle congénitale
P92.1 régurgitation et mérycisme (rumination) d'un nouveau-né
P92.2 alimentation lente d'un nouveau-né
P92.5 allaitement difficile d'un nouveau-né
Q21.0*
Q21.1*
Q23.0 sténose congénitale de la valve aortique
Q23.11
Q23.3 insuffisance mitrale congénitale
Q25.1 coarctation de l'aorte
Q38.1 ankyloglossie
Q40.0 sténose hypertrophique congénitale du pylore
Q62.7 reflux vésico-urétéro-rénal congénital
Q66*
Q66.5 pied plat congénital
Q67.6 pectus excavatum
Q67.7 pectus carinatum
Q70*
Q70.9 syndactylie, non spécifiée
Q74.1 malformation congénitale du genou
Q74.9 malformation congénitale de membre(s), non spécifiée
Q75.0 craniosynostose
Q76.3 scoliose congénitale due à une malformation osseuse congénitale
Q76.30
Q76.38
Q79.6 syndrome d'Ehlers-Danlos
Q89.9 malformation congénitale, non spécifiée
Q96 syndrome de Turner
Q96.0 caryotype 45,X
Q96.1 caryotype 46,X iso (Xq)
Q96.2 caryotype 46,X avec un chromosome sexuel anormal, sauf iso (Xq)
Q96.3 mosaïque chromosomique, 45,X/46,XX ou XY
Q96.4 mosaïque chromosomique, 45,X/autre(s) lignée(s) cellulaire(s) avec un chromosome sexuel anormal
Q96.8 d'autres formes du syndrome de Turner
Q96.9 syndrome de Turner, non spécifié
Q98.0 syndrome de Klinefelter, caryotype 47,XXY
Q98.1 syndrome de Klinefelter, homme avec plus de deux chromosomes X
Q98.2
Q98.4 syndrome de Klinefelter, non spécifié
Q98.7 phénotype masculin avec un mosaïque des chromosomes sexuels
R00.0 tachycardie, non spécifiée
R00.1*
R01 souffle cardiaque et d'autres bruits cardiaques
R01.0 souffle cardiaque physiologique bénin
R01.1 souffle cardiaque, non spécifié
R03.0 tension artérielle élevée, sans hypertension
R04.0 épistaxis
R04.2
R05 toux
R06.5 respiration buccale
R06.6 hoquet
R07.0 douleur de la gorge
R07.1 douleur thoracique respiro-dépendante
R07.2 douleur précordiale
R07.3
R07.4
R09.0 asphyxie et hypoxémie
R09.2 arrêt respiratoire
R10.0 syndrome abdominal aigu
R10.1 douleur localisée à la partie supérieure de l'abdomen
R10.2 douleur pelvienne et périnéale
R10.3 douleur localisée à d'autres parties inférieures de l'abdomen
R10.4
R11 nausée et vomissement
R12 pyrosis
R17 ictère, non spécifié
R18 ascite
R19.6 halitose
R21 rash et une autre éruption cutanée, non spécifiés
R22.9 tuméfaction et masse localisée, non spécifiée
R23.2 bouffée vasomotrice (flush)
R23.3 ecchymoses spontanées
R25.1 tremblement, non spécifié
R25.2 crampe et spasme
R26.0 démarche ataxique
R27.0 ataxie, non spécifiée
R30.1 ténesme vésical
R31 hématurie
R32 incontinence urinaire, non spécifiée
R33 rétention urinaire
R35 polyurie
R40.0 somnolence
R40.2 coma
R41.0 désorientation, non spécifiée
R41.3 autre amnésie
R42 étourdissements et éblouissements
R43*
R48 dyslexie et autres troubles de la fonction symbolique, non classés ailleurs
R48.1 agnosie
R48.2 apraxie
R49.0 dysphonie
R49.01
R50 fièvre d'origine autre et inconnue
R50*
R50.9 fièvre, non spécifiée
R51 céphalée
R51*
R51.80
R51.81
R52*
R52.9
R53 malaise et fatigue
R55 syncope et collapsus
R56.8
R58 hémorragie, non classée ailleurs
R60*
R61*
R62.0 maturation retardée durant l'enfance
R63.3 difficultés nutritionnelles
R63.4 perte de poids anormale
R68.0 hypothermie, non associée à une température environnementale basse
R71 anomalies des globules rouges
R73 augmentation de la glycémie
R75 examen de laboratoire non concluant pour le virus d'immunodéficience humaine (HIV)
R80 protéinurie
R82.7 examen microbiologique de l'urine anormal
R90.0 lésion intracrânienne expansive détectée par une imagerie diagnostique du système nerveux central
R93.1 résultats anormaux d'une imagerie diagnostique du coeur et de la circulation coronaire
R94.2 résultats anormaux d'explorations fonctionnelles pulmonaires
R94.3 afwijkende uitslagen van cardiovasculair functieonderzoek
R94.4
S00.5 traumatisme superficiel de la lèvre et de la cavité buccale
S02.0 fracture de la voûte du crâne
S02.1 fracture de la base du crâne
S02.5 dent cassée (par un traumatisme)
S03.0 luxation de la mâchoire
S03.2*
S05 lésion traumatique de l'oeil et de l'orbite
S06 lésion traumatique intracrânienne
S06*
S06.1 oedème cérébral traumatique
S06.9 traumatisme intracrânien non spécifié
S09.7
S13.4 entorse des ligaments de la colonne vertébrale cervicale
S14 lésion traumatique des nerfs et de la moelle épinière au niveau du cou
S24 lésion traumatique des nerfs et de la moelle épinière au niveau du thorax
S24.5
S30.2 contusion des organes génitaux externes
S34 lésion traumatique des nerfs et de la moelle épinière lombaire au niveau de l'abdomen, des lombes et du bassin
S34*
S39.0 traumatisme du muscle, fascia et tendon de l'abdomen, les lombes et le bassin
S42*
S42*
S42.0 fracture de la clavicule
S42.1 fracture de l'omoplate
S43.0 subluxation et luxation de l'articulation de l'épaule
S43.1 subluxation et luxation de l'articulation acromio-claviculaire
S46 traumatisme de muscle, de fascia et tendon au niveau de l'épaule et du bras
S46.0 traumatisme de muscle(s) et de tendon(s) de la coiffe des rotateurs
S52*
S60.1 contusion du doigt, avec un traumatisme unguéal
S62*
S72*
S73*
S76 traumatisme du muscle, fascia et tendon au niveau de la hanche et de la cuisse
S78*
S82*
S82.5 fracture de la malléole interne du tibia
S82.6 fracture de la malléole externe
S83*
S83.0 subluxation et luxation de la rotule
S83.2 déchirure du ménisque
S83.4 entorse du ligament collatéral du genou
S83.5 entorse du ligament croisé du genou
S83.6 entorse de l'articulation et ligament tibio-péroniers supérieurs
S83.7
S86 traumatisme du muscle, du fascia et du tendon au niveau de la jambe
S88*
S89.7
S89.8 d'autres traumatismes spécifiés de la jambe
S89.9 traumatisme non spécifié de la jambe
S92*
S92.0 fracture du calcanéum
S92.3 fracture d'os du métatarse
S92.4 fracture du gros orteil
S92.5 fracture de petit(s) orteil(s)
S92.7
S92.9 fracture non spécifiée du pied et de l'orteil
S93*
T09.1
T09.3
T11.1
T12.1
T14.1
T16 corps étranger dans l'oreille
T17.1 corps étranger dans une narine
T17.3 corps étranger dans le larynx
T17.4 corps étranger dans la trachée
T17.5 corps étranger dans la bronche
T17.8 corps étranger dans d'autres parties des voies respiratoires
T17.9 corps étranger dans les voies respiratoires, partie non spécifiée
T18*
T20 brûlure et corrosion de la tête, la face et le cou
T21 brûlure et corrosion du tronc
T22 brûlure et corrosion de l'épaule et du membre supérieur, sauf le poignet et la main
T23 brûlure et corrosion du poignet et de la main
T24 brûlure et corrosion du membre inférieur, sauf la cheville et le pied
T25 brûlure et corrosion de la cheville et du pied
T26 brûlure et corrosion limitées à l'oeil et ses annexes
T26.6 corrosion de la cornée et du sac conjonctival
T27 brûlure et corrosion des voies respiratoires
T29
T30 brûlure d'un degré non spécifié, d'une région corporelle non spécifiée
T31 brûlures classées selon l'étendue de la surface du corps atteinte
T33 gelure superficielle
T34 gelure avec nécrose des tissus
T35
T36#N02BE01 intoxication par, réaction secondaire aux et sous-dosage en antibiotiques systémiques
T36*
T36*
T40 intoxication par, réaction secondaire aux et sous-dosage en narcotiques et psychodysleptiques [hallucinogènes]
T51 effet toxique d'éthanol
T51.0 effet toxique d'éthanol
T58 effet toxique de monoxyde de carbone
T63.0 effet toxique du venin d'un serpent
T63.3 effet toxique du venin d'une araignée
T63.4 effet toxique du venin d'autres arthropodes
T66 maladie des rayons, non spécifiée
T67*
T67.1 syncope due à la chaleur
T68 hypothermie, non associée à une température environnementale basse
T70*
T70.2 effets de la haute altitude autres et non spécifiés
T74 abus, délaissement et autre mauvais traitement d'un adulte et d'un enfant, confirmés
T74*
T74.1 sévice physique, confirmé
T74.2 sévice sexuel, confirmé
T74.3 sévice psychologique, confirmé
T75.1 effets non spécifiés d'une noyade et submersion non mortelle
T75.3 mal des transports
T75.4 électrocution
T76 abus, délaissement et autre mauvais traitement d'un adulte et d'un enfant, présumés
T78.1 d'autres réactions secondaires alimentaires, non classées ailleurs
T78.2 choc anaphylactique, non spécifié
T78.3 oedème angioneurotique
T78.4 allergie autre et non spécifiée
T79.6 ischémie traumatique d'un muscle
T82.0 complication mécanique d'une prothèse valvulaire cardiaque
T84 complications de matériels prothétiques, implants et greffes orthopédiques internes
T84.0 complication mécanique d'une prothèse interne articulaire
T84.5 infection et réaction inflammatoire dues à une prothèse articulaire interne
T86*
T87*
T88.6 réaction anaphylactique dû à une réaction secondaire de la substance médicamenteuse appropriée et correctement administrée
T88.7
T88.7# réaction secondaire non spécifiée d'un médicament
T90.5
T91.3
T95
T95.9
U07.1 COVID-19
U07.2
U08.9
U09.9
U10.9
V95
V96
W00 chute due à la glace et la neige
W01 chute sur le même niveau par un glissade, faux pas et trébuchement
W19 chute non spécifiée
W199
W55 contact avec d'autres mammifères
W55*
W57 mordu ou piqué par un insecte et d'autres arthropodes non venimeux
W68
W69 noyade et submersion accidentelles dans des eaux naturelles
W71
W85 exposition aux lignes électriques
W86 exposition à d'autre courant électrique spécifié
W90.0 exposition aux fréquences radio
W90.3
W90.8 exposition à d'autres rayonnements non ionisants
W94
X20
X27
X28
X31 exposition à un froid naturel excessif
X32 exposition à la lumière du soleil
X44
X45
X69
X70
X71 traumatisme auto-infligé par noyade et submersion
X74 traumatisme auto-infligé par décharge d'autres armes à feu et fusils
X75 traumatisme auto-infligé par matériel explosif
X76 traumatisme auto-infligé par de la fumée, du feu et des flammes
X78 traumatisme auto-infligé par un objet tranchant
X80 traumatisme auto-infligé par un saut dans le vide
X81 traumatisme auto-infligé en sautant ou en se couchant devant un objet en mouvement
X82 traumatisme auto-infligée par collision d'un véhicule à moteur
X84
X85
X90
X91
X92 noyade et submersion par une agression
X93 agression par la décharge d'une arme de poing
X94 agression par un fusil, une carabine ou une arme à feu de plus grande taille
X95 agression par la décharge d'une arme à feu et d'un fusil
X99 agression par un objet tranchant
Y00 agression par un objet contondant
Y04 agression par la force physique
Y05
Y06
Y07 auteur d'agression, d'abus ou de négligence
Y070
Y08 agression par d'autres moyens spécifiés
Y09 agression par des moyens non spécifiés
Y57
Y58
Y87.1
Y90 évidence d'implication d'alcool sur base taux d'alcool dans le sang
Y91
Z00 contact pour examen général de sujets ne se plaignant de rien ou pour lesquels aucun diagnostic n'est rapporté
Z00.0 contact pour examen médical général d'adulte
Z00.1 contact pour examen de santé d'un nouveau-né, un nourrison ou un enfant
Z01.0 contact pour examen des yeux et de la vision
Z01.3 contact pour examen de la tension artérielle
Z01.5
Z01.6
Z02.5 contact pour examen pour la pratique de sport
Z04.0
Z08
Z11 contact pour examen de dépistage de maladies infectieuses et parasitaires
Z12*
Z12.5 contact pour examen de dépistage de néoplasme malin de prostate
Z13.3 contact pour examen de dépistage de troubles de la santé mentale et du comportement
Z20.1 contact avec et exposition (suspectée) à la tuberculose
Z20.8 contact avec et exposition (suspectée) à d'autres maladies transmissibles
Z21 statut d'infection asymptomatique par virus d'immunodéficience humaine [VIH]
Z22.3
Z22.4 sujet porteur d'infections à mode de transmission essentiellement sexuel
Z23*
Z23.2
Z23.5
Z24*
Z24.2
Z25*
Z25.1
Z26*
Z27*
Z28*
Z29.2
Z30*
Z30.0 contact pour conseils et avis généraux concernant la contraception
Z30.1
Z30.2 contact pour stérilisation
Z30.3
Z30.3
Z30.8 contact pour prise en charge d'autre contraceptif
Z32.1
Z34
Z35
Z35.9
Z38.1
Z39 contact pour soins maternels post-partum et examen
Z42.1 contact pour reconstruction de sein à la suite d'une mastectomie
Z47.0
Z50
Z50.4
Z51.0 contact pour radiothérapie antinéoplasique
Z51.5 contact pour soins palliatifs
Z51.6 contact pour la désensibilisation aux allergènes
Z55.9 problèmes liés à l'éducation et l'alphabétisation, non spécifiées
Z58.1
Z58.4
Z59.3 problèmes liés à la vie en institution résidentielle
Z61
Z61.4
Z61.5
Z61.6
Z61.8
Z61.9
Z62 difficultés liées à l'éducation
Z62.4
Z63 d'autres difficultés liées à l'entourage immédiat, y compris la situation familiale
Z63.7 d'autres événements difficiles ayant une incidence sur la famille et le foyer
Z71.4 conseil et surveillance pour alcoolisme
Z71.6 conseil pour tabagisme
Z72.0 usage de tabac
Z72.1
Z72.2
Z72.8 d'autres difficultés liées au mode de vie
Z73.0 surmenage, épuisement
Z73.6 limites imposées aux activités par un handicap, une infirmité
Z75.1 personne en attente d'admission dans un établissement adéquat
Z80.3 antécédents familiaux de néoplasme malin de sein
Z86.4
Z91.0 allergie, autre qu'à des médicaments et des substances biologiques
Z91.5 antécédent personnel de lésion auto-infligée
Z92.3 antécédent personnel de rayonnements
Z94*
Z95.2 présence de prothèse de valvule cardiaque
Z96.6 présence d'implants d'articulations orthopédiques
Maille
24 h urine protein
24-hour urine sample
4-hydroxybutyric acid
5-alpha-reductase inhibitors
AA amyloidosis
AAI
AAIR
ACTH Syndrome, Ectopic
ACTH deficiency
ACTH test
ADCS-ADL
ADP
AL amyloidosis
APECED
ASA preoperative assessment score
ASC-H
ASC-US
ASCUS
AST/ALT ratio
ATTR amyloidosis
AV sequential pacemaker
AXIN2
Abdomen
Abdomen, Acute
Abdominal Cavity
Abdominal Injuries
Abdominal Pain
Abdominal Pain;Arthritis
Abducens Nerve
Abnormalities
Abortion, Habitual
Abortion, Incomplete
Abortion, Induced
Abortion, Missed
Abortion, Septic
Abortion, Spontaneous
Abortion, Threatened
Abruptio Placentae
Abscess
Abscess;Analgesics;Cefadroxil;Cephalexin;Child;Clindamycin;Gonorrhea;Infectious Mononucleosis;Penicillin V;Peritonsillar Abscess;Streptococcus;Streptococcus pyogenes;Tonsil;Tonsillectomy;Tonsillitis;Trismus;antimicrobial therapy;arcanobacter;immediate test;penicillin allergy;recurrent tonsillitis;sore throat;streptococcal disease outbreak;throat bacterial culture
Accidental Falls
Accidents
Accidents, Occupational
Accommodation, Ocular
Acebutolol
Acetabulum
Acetaminophen
Acetaminophen;Amoxicillin;Analgesia;Analgesics;Earache;Ibuprofen;Middle Ear Ventilation;Naproxen;Otitis Media with Effusion;Otitis media;antimicrobial therapy;follow-up;penicillin allergy
Acetazolamide
Achilles Tendon
Achilles tendon rupture
Achilles tendonitis
Acid-Base Imbalance
Acidosis
Acidosis, Respiratory
Acids
Acinetobacter
Acinetobacter Infections
Acne Vulgaris
Acne Vulgaris;acne conglobata;acne fulminans;comedonic acne
Acoustic Impedance Tests
Acoustics
Acquired Immunodeficiency Syndrome
Acquired Immunodeficiency Syndrome;Acyclovir;Aged;Amitriptyline;Antiviral Agents;Carbamazepine;Chickenpox;Dermatitis;Diabetes Mellitus;Eye;Eye Diseases;HIV Infections;Herpes Zoster;Herpes zoster;Herpesviridae Infections;Hyperesthesia;Immunosuppression;Leukemia;Neuralgia
Acrodermatitis
Acromegaly
Acromioclavicular Joint
Acromion
Actinomyces
Activated Protein C Resistance
Activities of Daily Living
Acupuncture
Acute Bronchitis
Acute Bronchitis;Cough;Dyspnea
Acute glomerulonephritis
Acute pancreatitis
Acute polyneuropathy
Acyclovir
Adams-Stokes Syndrome
Addison Disease
Addisonian crisis
Addresses [Publication Type]
Adenocarcinoma
Adenoidectomy
Adenoids
Adenoma
Adenomatous Polyps
Adenomyoma
Adenosine
Adenoviridae Infections
Adie Syndrome
Adjustment Disorders
Administration, Topical
Adnexa Uteri
Adolescent
Adolescent;Aged;Coronary Disease;Hypothyroidism;Iron;Pregnancy;T4 free;Thyroglobulin;Thyrotropin;Thyroxine;follicular thyroid carcinoma;hypothyroidism
Adolescent;Antiviral Agents;Child;Disease Outbreaks;Incubation period;Influenza A;Influenza B;Influenza Vaccines;Influenza drug;Influenza epidemic;Influenza
Adolescent;Depression;major depressive disorder
Adrenal Glands
Adrenal Hyperplasia, Congenital
Adrenal Insufficiency
Adrenarche
Adrenergic alpha-Antagonists
Adrenergic beta-2 Agonists
Adrenergic beta-Agonists
Adrenergic beta-Antagonists
Adrenergic beta-Antagonists
Adrenergic beta-antagonists
Adrenocortical Adenoma
Adrenocorticotropic Hormone
Adson's test
Adult
Aerophagy
Aerosols
Affect
Age Groups
Aged
Ageusia
Aggression
Aggression;Child
Aggression;Child;Violence
Aging
Agnosia
Agomelatin
Agoraphobia
Agranulocytosis
Aid
Air Conditioning
Air Pollutants
Air Pollution
Air Pollution, Indoor
Air Pressure
Aircraft
Airway Obstruction
Alanine Transaminase
Albendazole
Albumins
Albuminuria
Albuterol
Alcohol Amnestic Disorder
Alcohol Deterrents
Alcohol Drinking
Alcohol Use Disorders Identification Test
Alcohol Withdrawal Delirium
Alcohol Withdrawal Seizures
Alcohol substitute
Alcoholic Beverages
Alcoholic Intoxication
Alcoholic Neuropathy
Alcoholism
Aldosterone
Alendronate
Alfentanil
Algorithms
Alkalies
Alkaline Phosphatase
Alkalosis, Respiratory
Allergens
Allopurinol
Alopecia
Alopecia Areata
Alprazolam
Alveolitis, Extrinsic Allergic
Alzheimer Disease
Amantadine
Amaurosis Fugax
Amblyopia
Ambulatory Care
Ambulatory Electrocardiography
Ambulatory Surgical Procedures
Amenorrhea
Amenorrhea;Contraceptives
Amiloride
Aminoglycosides
Aminophylline
Amiodarone
Amitriptyline
Amlodipine
Ammonia
Amnesia
Amniocentesis
Amnion
Amniotic Fluid
Amoxicillin
Amoxicillin-Potassium Clavulanate Combination
Amoxicillin;Anti-Infective Agents
Amphetamine
Amphetamines
Amphotericin B
Ampicillin
Amputation
Amputation Stumps
Amputation, Traumatic
Amylases
Amyloidosis
Amyloidosis, Familial
Amyotrophic Lateral Sclerosis
Anaemia
Anaemia;Anemia;Drepanocytic anaemia;Drepanocytic anemia;Ethnic background;Ethnic groups;Genetic counseling;Genetic counselling;Haemoglobin;Haemoglobin diseases;Haemoglobinopathy;Haemolysis;Haemolytic anaemia;Haemolytic disease;HbSS;Hemoglobin;Hemoglobin diseases;Hemoglobinopathy;Hemolysis;Hemolytic anemia;Hemolytic disease;Hereditary diseases;Immigrant;SCA;SCD;Sicklaemia;Sickle cell;Sickle cell anaemia;Sickle cell anemia;Sickle cell crisis;Sickle cell disease;Sicklemia
Anal Canal
Anal pain
Analgesia
Analgesia, Epidural
Analgesia, Obstetrical
Analgesics
Analgesics, Opioid
Anaphylaxis
Androgen Antagonists
Androgens
Anemia
Anemia, Aplastic
Anemia, Diamond-Blackfan
Anemia, Hemolytic
Anemia, Hemolytic, Autoimmune
Anemia, Iron-Deficiency
Anemia, Macrocytic
Anemia, Megaloblastic
Anemia, Pernicious
Anemia;Anemia
Anencephaly
Anesthesia
Anesthesia, Local
Anesthesia, Obstetrical
Anesthesia, Spinal
Anesthetics, Local
Aneurysm
Aneurysm, Ruptured
Angina Pectoris
Angina Pectoris
Angina pectoris
Angina, Unstable
Angina, unstable
Angiocardiography
Angiodysplasia
Angiography
Angiography, Digital Subtraction
Angioneurotic Edema
Angioplasty
Angioplasty, Balloon
Angiotensin II Type 1 Receptor Blockers
Angiotensin-Converting Enzyme Inhibitors
Angiotensin-Converting Enzyme Inhibitors;Arteriosclerosis;Arteriosclerosis Obliterans;Aspirin;Blood Coagulation Disorders;Body Mass Index;Body Weight;Cholesterol
Angiotensin-converting enzyme inhibitors
Animals
Animals, Wild
Anisocoria
Anisometropia
Ankle
Ankle Injuries
Ann Arbor classification
Anorexia
Anorexia Nervosa
Anovulation
Antacids
Antenatal clinic
Anterior Compartment Syndrome
Anthracyclines
Anthralin
Anthrax
Anti-Anxiety Agents
Anti-Arrhythmia Agents
Anti-Asthmatic Agents
Anti-Bacterial Agents
Anti-HIV Agents
Anti-Infective Agents
Anti-Infective Agents, Urinary
Anti-Inflammatory Agents
Anti-Inflammatory Agents, Non-Steroidal
Anti-arrhythmia agents
Antibacterial agents
Antibiotic Prophylaxis
Antibiotic Prophylaxis
Antibiotic Prophylaxis
Antibiotic Prophylaxis;Ciprofloxacin;Diarrhea;Disinfection;Food;Hygiene;Norfloxacin;Travel;Water Purification;diarrhea prevention;drinking water disinfection;drug prophylaxis;iodine tincture;prophylactic medication;travellers' diarrhea
Antibodies, Antiphospholipid
Antibodies, Viral
Anticholinergics
Anticoagulants
Anticonvulsants
Antidepressive Agents
Antidepressive Agents, Tricyclic
Antidotes
Antiemetics
Antifungal Agents
Antihypertensive Agents
Antimalarials
Antineoplastic Agents
Antineoplastic Agents
Antineoplastic Combined Chemotherapy Protocols
Antioxidants
Antiparkinson Agents
Antiphospholipid Syndrome
Antipsychotic Agents
Antirheumatic Agents
Antisocial Personality Disorder
Antistreptolysin
Antithrombin III Deficiency
Antithyroid Agents
Antitubercular Agents
Antiviral Agents
Anuria
Anxiety
Anxiety Disorders
Anxiety, Separation
Aorta
Aortic Aneurysm
Aortic Aneurysm, Abdominal
Aortic Aneurysm, Thoracic
Aortic Coarctation
Aortic Valve
Aortic Valve Insufficiency
Aortic Valve Stenosis
Apgar Score
Aphasia
Aphasia, Broca
Aphasia, Wernicke
Aplastic;Anemia
Apley's compression test
Apnea
ApoE typing
Apomorphine
Appendicitis
Apraxias
Arrhythmia
Arrhythmia
Arrhythmia
Arrhythmia
Arrhythmia
Art Therapy
Arterial Occlusive Diseases
Arteriosclerosis
Arteriosclerosis Obliterans
Arteriovenous Fistula
Arthralgia
Arthritis
Arthritis, Infectious
Arthritis, Juvenile Rheumatoid
Arthritis, Psoriatic
Arthritis, Reactive
Arthritis, Rheumatoid
Arthritis, rheumatoid
Arthrodesis
Arthroplasty
Arthroplasty, Replacement
Articulation Disorders
Asbestos
Asbestosis
Ascariasis
Ascaris lumbricoides
Ascites
Ascorbic Acid
Aspartate Aminotransferases
Asperger Syndrome
Asphyxia
Aspirin
Assistive device
Astemizole
Asthenopia
Asthma
Astigmatism
Astrocytoma
Asymptomatic bacteriuria
Ataxia
Atelectasis
Atenolol
Atherosclerosis
Athetosis
Athletic Injuries
Atlas
Atopy
Atrial Fibrillation
Atrial Fibrillation
Atrial Flutter
Atrial Flutter
Atrial Natriuretic Factor
Atrial Premature Complexes
Atrial Premature Complexes
Atrial fibrillation
Atrioventricular node
Atrophy
Atropine
Attention Deficit Disorder with Hyperactivity
Attention Deficit and Disruptive Behavior Disorders
Audiogram
Audiometry
Auditory Threshold
Auranofin
Auspitz's sign
Austin Moore prosthesis
Autistic Disorder
Autistic Disorder
Autoimmune Diseases
Automobiles
Autopsy
Avena sativa
Aviation
Azathioprine
Azithromycin
B symptoms
B-Lymphocytes
BCG Vaccine
BCG scar
Bacillus cereus
Bacillus cereus;Botulism;Campylobacter;Clostridium botulinum;Clostridium perfringens;Communicable Diseases;Diarrhea;Disease Outbreaks;Food;Food Poisoning;Hygiene;Norovirus;Salmonella;Staphylococcus aureus;Travel;Vomiting;stool culture;stool specimen;water-borne epidemic
Back
Back Pain
Baclofen
Bacteremia
Bacteria
Bacterial Infections
Bacterial Infections
Bacterial Infections;Hip Prosthesis
Bacterial Vaccines
Bacteriology
Bacteriuria
Baker's cyst
Balanitis
Balanitis Xerotica Obliterans
Bariatric Surgery
Barotitis
Barotrauma
Barrett Esophagus
Barthel index
Bartholin's Glands
Bazett's formula
Becker muscular dystrophy
Beclomethasone
Bees
Behavior
Behavior Therapy
Behavior and behavior mechanisms
Behavior therapy
Behavior, Addictive
Behavioral Symptoms
Behcet Syndrome
Bell Palsy
Benign Migratory;Mouth;Tongue;Tongue
Benzodiazepines
Benzoyl Peroxide
Bereavement
Bereavement;Cause of Death;Death;Family;Sudden Infant Death;death investigation;death of a child
Beriberi
Betahistine
Betamethasone
Betaxolol
Bethesda
Bezafibrate
BiPAP
Bicarbonates
Biceps tendinitis
Bile
Bile Ducts
Bile Ducts, Intrahepatic
Bilirubin
Biopsy
Biopsy, Fine-Needle
Biperiden
Bipolar Disorder
Bipolar Disorder;Epilepsy
Bipolar Disorder;Psychotic Disorders;hypomania
Bipolar Disorder;Psychotic Disorders;hypomania;mixed period
Birth Injuries
Bisacodyl
Bites, Human
Blast Crisis
Bleeding Time
Bleeding diathesis
Bleomycin
Blepharitis
Blepharoptosis
Blepharospasm
Blindness
Blister
Blood Circulation
Blood Coagulation Disorders
Blood Coagulation Disorders, Inherited
Blood Coagulation Factors
Blood Donors
Blood Gas Analysis
Blood Gas Analysis
Blood Glucose
Blood Glucose Self-Monitoring
Blood Group Incompatibility
Blood Grouping and Crossmatching
Blood Patch, Epidural
Blood Platelet Disorders
Blood Platelets
Blood Pressure
Blood Pressure Determination
Blood Pressure Monitoring, Ambulatory
Blood Pressure Monitoring, Ambulatory
Blood Protein Electrophoresis
Blood Sedimentation
Blood Transfusion
Blood Vessel Prosthesis
Blood lipids
Bockdalek's hernia
Body Mass Index
Body Temperature
Body Weight
Body louse
Bone
Bone Cements
Bone Conduction
Bone Density
Bone Marrow
Bone Marrow Examination
Bone Neoplasms
Bone and Bones
Bony Callus
Bordetella pertussis
Bordetella pertussis PCR
Bordetella pertussis culture
Borrelia
Borrelia Infections
Borrelia antibodies
Borrelia arthritis
Borrelia burgdorferi
Borrelia burgdorferi Group
Borrelia lymphocytoma
Borrelia meningitis
Botulinum Toxins
Botulism
Bowen's Disease
Braces
Brachiocephalic Trunk
Brachytherapy
Bradycardia
Brain
Brain Concussion
Brain Edema
Brain Injuries
Brain Stem
Brain Stem Neoplasms
Breast
Breast Diseases
Breast Feeding
Breast Implants
Breast Neoplasms
Breast feeding
Breast neoplasms
Breech Presentation
Bromhexine
Bromocriptine
Bronchial Hyperreactivity
Bronchiectasis
Bronchiolitis
Bronchitis
Bronchitis, Chronic
Bronchitis- Chronic
Bronchopulmonary Dysplasia
Brucellosis
Brugada Syndrome
Bruxism
Budesonide
Buerger's disease
Bulimia
Bulimia Nervosa
Bundle-Branch Block
Bundle-branch block
Buprenorphine
Bupropion
Burch colposuspension
Burkitt Lymphoma
Burnout
Burnout, Professional
Burns
Burns, Chemical
Burns, Electric
Burns, Inhalation
Bursitis
Busulfan
Buttocks
C-Peptide
C-Reactive Protein
C1 inhibitor deficiency
C566133
C566133;D006261;D008279;D012030;D014057;D019586;D051270;D059906;Encephalitis;brain neoplasms- central;migraine
CA-125
CA-125 antigen
CA-19-9 Antigen
CA125
CAGE questionnaire
CD4-Positive T-Lymphocytes
CEAP classification
CERAD
CIN
CIWA-Ar
CJD
COVID-19
CREST Syndrome
CSF
CSF ADA
CSF IgG index
Cabergoline
Cadaver
Cadmium
Calcaneus
Calcitonin
Calcitriol
Calcium
Calcium Carbonate
Calcium Channel Blockers
Calcium Chloride
Calcium Gluconate
Calcium channel blockers
Caldwell-Luc operation
Caliciviridae
Calymmatobacterium
Campylobacter
Cancer
Candida
Candida albicans
Candidiasis
Candidiasis, Oral
Canidae
Cannabis
Capillaries
Captopril
Carbachol
Carbamazepine
Carbidopa
Carbimazole
Carbohydrates
Carbon Dioxide
Carbon Monoxide
Carbon Monoxide Poisoning
Carcinoid Tumor
Carcinoma, Basal Cell
Carcinoma, Ductal
Carcinoma, Intraductal, Noninfiltrating
Carcinoma, Lobular
Carcinoma, Non-Small-Cell Lung
Carcinoma, Small Cell
Carcinoma, Squamous Cell
Cardiac Complexes, Premature
Cardiac Complexes, Premature
Cardiac Complexes, Premature
Cardiac Pacing, Artificial
Cardiac function tests
Cardiac pacing, artificial
Cardiomegaly
Cardiomyopathies
Cardiopulmonary Resuscitation
Cardiothoracic ratio
Cardiotocography
Cardiovascular Abnormalities
Cardiovascular Disease
Cardiovascular Diseases
Cardiovascular diseases
Carotid Arteries
Carotid Artery, Internal, Dissection
Carotid Sinus
Carotid Stenosis
Carpal Tunnel Syndrome
Carrier State
Carteolol
Cast
Cast application
Casting
Casts, Surgical
Cat-Scratch Disease
Cataplexy
Cataract
Cataract Extraction
Catatonia
Cathartics
Catheter Ablation
Catheter ablation
Catheterization
Catheters, Indwelling
Cats
Cauda Equina
Cause of Death
Cause of Death
Caustics
Cefadroxil
Cefotaxime
Ceftriaxone
Cefuroxime
Celiac Disease
Celiprolol
Cellulitis
Central Nervous System Infections
Cephalexin
Cephalopelvic Disproportion
Cephalosporins
Ceratopogonidae
Cerebellar Neoplasms
Cerebellum
Cerebral Hemorrhage
Cerebral Infarction
Cerebral Palsy
Cerebral Ventricles
Cerebral aqueduct
Cerebrospinal Fluid
Cerebrospinal Fluid Proteins
Cerebrospinal Fluid Shunts
Cerebrospinal fluid
Cerebrovascular Accident
Cerebrovascular Disorders
Cerumen
Cervical Intraepithelial Neoplasia
Cervical Ripening
Cervical Vertebrae
Cervix Uteri
Cesarean Section
Cesarean delivery
Cestoda
Chalazion
Chancre
Chancroid
Change in blood picture
Charcot-Marie-Tooth Disease
Cheek
Cheese
Cheilitis
Chemotherapy
Chemotherapy, Adjuvant
Chest Pain
Chest Pain
Chest Tubes
Chest pain
Cheyne-Stokes Respiration
Chickenpox
Chickenpox Vaccine
Child
Child
Child
Child
Child Abuse, Sexual
Child Behavior Disorders
Child Care
Child Day Care Centers
Child Development
Child Rearing
Child abuse
Child protection report
Child welfare law
Child;Cleft Lip;Cleft Palate;Dental Care;Hearing;Malocclusion;Middle Ear Ventilation;Otitis;Otitis Media;Palate
Child;Fever;Fever of Unknown Origin
Chin
China
Chiroptera
Chlamydia
Chlamydia Infections
Chlamydia trachomatis
Chlamydophila pneumoniae
Chlorambucil
Chloramphenicol
Chlordiazepoxide
Chlorhexidine
Chloride
Chlorine
Chloroquine
Chlorpromazine
Chlorprothixene
Chlumsky's solution
Cholangiopancreatography, Endoscopic Retrograde
Cholangitis
Cholangitis, Sclerosing
Cholecystitis
Cholecystitis, Acute
Cholelithiasis
Cholera
Cholera Vaccines
Cholestasis
Cholesteatoma
Cholesterol
Cholesterol, HDL
Cholesterol, LDL
Cholestyramine
Cholinergic Agents
Cholinergic Antagonists
Cholinesterase Inhibitors
Chondrocalcinosis
Chondromalacia Patellae
Chondrosarcoma
Chorea
Chorioamnionitis
Choriocarcinoma
Chorionic Gonadotropin
Chorionic Gonadotropin
Chorioretinitis
Chromones
Chromosome Aberrations
Chronic Disease
Chronic paroxysmal hemicrania
Chronic sinusitis
Chronobiology Disorders
Churg-Strauss Syndrome
Chvostek's sign
Cicatrix, Hypertrophic
Ciprofloxacin
Ciprofloxacin
Circadian Rhythm
Circumcision, Male
Cisapride
Cisplatin
Citalopram
Claudication
Cleft Lip
Cleft Palate
Climacteric
Clindamycin
Clomiphene
Clomipramine
Clonazepam
Clonidine
Clostridium botulinum
Clostridium difficile
Clostridium perfringens
Cloxacillin
Clozapine
Clubfoot
Cluster Headache
Coagulation Protein Disorders
Cocaine
Cochlear Implants
Codeine
Cognition
Cognitive Therapy
Coitus
Cold
Colic
Colitis
Colitis, Ischemic
Colitis, Lymphocytic
Colitis, Microscopic
Colitis, Ulcerative
Collateral Ligaments
Colonic Diseases, Functional
Colonic Neoplasms
Colonic Pseudo-Obstruction
Colonoscopy
Colonoscopy;cancer relapse
Color Perception
Color Vision Defects
Colorectal cancer
Colorectal neoplasms
Coma
Combined Modality Therapy
Commitment of Mentally Ill
Common Bile Duct
Communicable Diseases
Communication Disorders
Community Health Centers
Complement C1 Inhibitor Protein
Compliance
Compulsive Behavior
Condoms
Condoms;Latex;Sterilization
Conduct Disorder
Condylomata Acuminata
Cones (Retina)
Confusion
Conjunctiva
Conjunctivitis
Conjunctivitis, Allergic
Conjunctivitis, Inclusion
Conjunctivitis, Viral
Conscious Sedation
Consciousness Disorders
Constipation
Constriction
Contact Lens Solutions
Contact Lenses
Contact Lenses, Extended-Wear
Continuous Positive Airway Pressure
Contraception
Contraception
Contraception, Barrier
Contraception, Postcoital
Contraceptive Devices
Contraceptive Devices, Female
Contraceptives, Oral
Contraceptives, Oral, Combined
Contraceptives, Oral, Sequential
Contraceptives- Oral
Contraceptives- Oral- Combined
Contracture
Contrast Media
Contrast Sensitivity
Contusions
Convalescence
Conversion Disorder
Cookery
Coombs' Test
Copeland test
Cornea
Corneal Edema
Corneal Ulcer
Coronary Aneurysm
Coronary Angiography
Coronary Artery Bypass
Coronary Disease
Coronary Thrombosis
Coronary disease
Coronavirus
Corpus Luteum
Corpus Luteum Hormones
Corticosteroid treatment
Cortisone
Cough
Cough;Dyspnea;Forced Expiratory Volume;Spirometry;obstructive bronchitis
Cow's milk allergy
Coxackievirus infections
Coxsackievirus Infections
Cranial sutures
Craniocerebral Trauma
Craniopharyngioma
Creatine Kinase
Creatinine
Creutzfeldt-Jakob Disease
Creutzfeldt-Jakob Syndrome
Crimean;Hemorrhagic Fever
Crisis Intervention
Crisis intervention
Crohn Disease
Cromolyn Sodium
Cross Infection
Cross Reactions
Croup
Crown-Rump Length
Crying
Cryoglobulinemia
Cryotherapy
Cryptorchidism
Cryptosporidiosis
Cryptosporidium
Cryptosporidium parvum
Culicidae
Cultured Milk Products
Cumulative Trauma Disorders
Curettage
Cushing Syndrome
Cushing's habitus
Cyclizine
Cyclooxygenase 2 inhibitors
Cyclophosphamide
Cyclospora cayetanensis
Cyclosporiasis
Cyclosporine
Cyclothymic Disorder
Cystic Fibrosis
Cystic fibrosis
Cystitis
Cystocele
Cystoscopy
Cystostomy
Cysts
Cytology
Cytomegalovirus
D000019
D000028
D000029
D000058
D000058;D000368;D001172;D002805;D005528;D006073;D012775;D013167;D014009;D015535;D017719;D019636;D054039;D060831
D000092864
D000092864;D013406;D016728;Suicide
D000368
D001172
D002805
D005528
D006073
D006261
D008279
D010003
D010304
D011014
D011014;D011019;D013902;D018410
D011019
D011032
D012030
D012309
D012775
D013167
D013406
D013902
D014009
D014057
D015535
D016728
D017719
D018410
D018942
D019586
D019636
D051270
D054039
D059906
D060831
D061826
DDDR
DDI
DDIR
DMARD
DNA analysis
DNA sample
DNAse
DQ8
DTP
Dacryocystitis
Dactylitis
Dairy Products
Dalteparin
Danazol
Dantrone
Dapsone
Daunorubicin
De Quervain Disease
Deafness
Deamino Arginine Vasopressin
Death
Death, Sudden
Decompression Sickness
Deep venous thrombosis
Deer
Defecation
Defibrillators
Defibrillators, Implantable
Deglutition Disorders
Dehydration
Dehydroepiandrosterone Sulfate
Delayed-Action Preparations
Delirium
Delivery, Obstetric
Delusion
Delusions
Dementia
Dementia, Multi-Infarct
Dementia, Vascular
Demyelinating Diseases
Dengue
Dengue;Ebola;Encephalitis
Denial (Psychology)
Dental Amalgam
Dental Care
Dental Caries
Dental Enamel
Dental Enamel Hypoplasia
Dental Occlusion
Dental Plaque
Dental Prosthesis
Dental Pulp Necrosis
Dental abscess
Dental pain
Dentin Sensitivity
Dentition
Dentition, Permanent
Deoxyribonucleases
Dependency (Psychology)
Depression
Depression, Postpartum
Depression;Sick Leave;Stress;Workload
Dermatitis
Dermatitis Herpetiformis
Dermatitis, Allergic Contact
Dermatitis, Atopic
Dermatitis, Contact
Dermatitis, Irritant
Dermatitis, Occupational
Dermatitis, Perioral
Dermatitis, Photoallergic
Dermatitis, Phototoxic
Dermatitis, Seborrheic
Dermatomycoses
Dermatomyositis
Dermoid Cyst
Desensitization, Immunologic
Desogestrel
Developmental Disabilities
Dexamethasone
Diabetes Insipidus
Diabetes Mellitus
Diabetes Mellitus, Type 1
Diabetes Mellitus, Type 2
Diabetes mellitus
Diabetes, Gestational
Diabetic Diet
Diabetic Foot
Diabetic Ketoacidosis
Diabetic Nephropathies
Diabetic Neuropathies
Diabetic Retinopathy
Diabetic child
Diagnosis
Dialysis
Dialysis Solutions
Diaper Rash
Diarrhea
Diazepam
Diclofenac
Dientamoeba fragilis
Diet
Diet Therapy
Diet, Protein-Restricted
Diet, Sodium-Restricted
Dietary Fiber
Dietary trial
Digestive System
Digital Rectal Examination
Digitalis
Digitalis Glycosides
Digoxin
Dihydrotachysterol
Diltiazem
Diphosphonates
Diphtheria
Diphtheria-Tetanus Vaccine
Diphtheria-Tetanus-Pertussis Vaccine
Diphyllobothrium
Diplopia
Dipyridamole
Disabled Children
Disabled Persons
Disabled Persons;Overweight;Pediatric Obesity;accessibilité des services de santé
Disasters
Disease Notification
Disease Outbreaks
Disinfection
Dislocations
Disopyramide
Disorders of Excessive Somnolence
Disseminated Intravascular Coagulation
Distal Myopathies
Diuresis
Diuretics
Diurnal Enuresis
Diverticulitis
Diverticulosis, Colonic
Diverticulum
Diverticulum, Esophageal
Diving
Dogs
Domestic violence
Donovan body
Dopamine
Dopamine Agents
Dopamine Agonists
Doping in Sports
Down Syndrome
Doxazosin
Doxepin
Doxorubicin
Doxycycline
Doxycycline
Dr3
Drainage
Dreams
Drepanocytic anaemia
Drepanocytic anemia
Drinking
Drowning
Drug
Drug Administration Schedule
Drug Hypersensitivity
Drug Interactions
Drug Resistance
Drug Resistance, Microbial
Drug Therapy
Drug Therapy, Combination
Drug Tolerance
Drug poisoning
Drug-induced polyneuropathy
Drugs
Drugs, Non-Prescription
Dry Socket
Ductus Arteriosus, Patent
Dukes A
Dukes B
Dukes C
Dukes D
Dukes classification
Duodenal Ulcer
Duodenum
Dupuytren's Contracture
Dydrogesterone
Dysarthria
Dysentery
Dysgeusia
Dyskinesias
Dyskinesias
Dyslexia
Dyslipidemias
Dysmenorrhea
Dyspareunia
Dyspepsia
Dyspnea
Dyspnea
Dyspnea;Forced Expiratory Volume;Spirometry;bronchodilator agents;obstructive bronchitis;short-acting beta-2-agonist
Dysthymic Disorder
Dystocia
Dystonia
Dysuria
ECG in athletes
EEG
EMG biofeedback
EMG tetanization
ENA antibodies
Ear
Ear Canal
Ear Canal
Ear canal
Ear wax
Ear, External
Earache
Eating
Eating Disorders
Ebola
Ebola;Hemorrhagic Fevers
Ecchymosis
Echinococcosis
Echinococcosis, Hepatic
Echinococcosis, Pulmonary
Echinococcus
Echinococcus granulosus
Echinococcus multilocularis
Echocardiography
Echocardiography, Doppler
Echocardiography, Doppler, Color
Echocardiography, Doppler, Pulsed
Echocardiography, Stress
Echovirus Infections
Ecology
Ectodermal Dysplasia
Ectropion
Eczema
Edema
Egg Hypersensitivity
Eisenmenger Complex
Elbow
Elbow Joint
Electric Countershock
Electric Injuries
Electric Stimulation Therapy
Electric countershock
Electricity
Electrocardiography
Electrocardiography
Electrocardiography
Electrocardiography
Electrocoagulation
Electroconvulsive Therapy
Electroencephalography
Electrolytes
Electromyography
Elliptocytosis, Hereditary
Embolectomy
Embolism
Embolism, Air
Embolism, Cholesterol
Embolization, Therapeutic
Embryo
Embryo Implantation
Emergencies
Emergency Treatment
Emergency Treatment
Emotions
Enalapril
Encephalitis
Encephalitis, Herpes Simplex
Encephalitis, Japanese
Encephalitis, Tick-Borne
Encephalitis, Varicella Zoster
Encephalitis, Viral
Encephalopathy, Bovine Spongiform
Encopresis
Endarterectomy
Endarterectomy, Carotid
Endocarditis
Endocarditis, Bacterial
Endocarditis, Subacute Bacterial
Endocrine Gland Neoplasms
Endometrial Stromal Tumors
Endometriosis
Endometritis
Endometrium
Endophthalmitis
Endotracheal intubation
Enema
Energy Intake
Enoxaparin
Entamoeba dispar
Entamoeba histolytica
Enteritis
Enteritis
Enterobiasis
Enterococcus
Enterocolitis, Pseudomembranous
Enterovirus Infections
Entropion
Enuresis
Eosinophilia
Ependymoma
Ephedrine
Epicondylitis, Lateral Humeral
Epidemiology
Epidermal Necrolysis, Toxic
Epidermolysis Bullosa Acquisita
Epididymis
Epididymitis
Epidural Abscess
Epiglottitis
Epilepsies, Myoclonic
Epilepsies, Partial
Epilepsy
Epilepsy, Absence
Epilepsy, Generalized
Epilepsy, Rolandic
Epilepsy, Temporal Lobe
Epilepsy, Tonic-Clonic
Epinephrine
Epirubicin
Episiotomy
Epistaxis
Epstein-Barr Virus Infections
Epstein-Barr virus
Epworth Sleepiness Scale
Equinus Deformity
Ergotamine
Erysipelas
Erysipeloid
Erythema
Erythema Chronicum Migrans
Erythema Infectiosum
Erythema Multiforme
Erythema Nodosum
Erythrasma
Erythrocyte Transfusion
Erythrocytes
Erythromycin
Erythropoiesis
Erythropoietin
Escherichia coli
Esophageal Achalasia
Esophageal Motility Disorders
Esophageal Neoplasms
Esophageal Perforation
Esophageal Stenosis
Esophageal and Gastric Varices
Esophagitis
Esophagitis, Peptic
Esophagoscopy
Esophagus
Esotropia
Essential Tremor
Essential thrombocythemia
Estradiol
Estradiol;contraception;progestin-only oral contraceptives
Estrogens
Ethinyl Estradiol
Ethmoid Sinusitis
Ethnic background
Ethnic groups
Ethosuximide
Ethylene Glycol
Etilefrine
Etodolac
Eunuchism
EuroPASI
Eustachian Tube
Eustachian tube dysfunction
Evoked Potentials, Auditory, Brain Stem
Evoked Potentials, Somatosensory
Evoked Potentials, Visual
Exanthema
Exanthema Subitum
Exercise
Exercise Test
Exercise test
Exercise tolerance
Exertion
Exocrine Pancreatic Insufficiency
Exostoses
Exposure
Exposure to tuberculosis
Extraction, Obstetrical
Extraembryonic Membranes
Extremities
Eye
Eye Diseases
Eye Foreign Bodies
Eye Injuries
Eye Injuries, Penetrating
Eye pain
Eyeglasses
Eyelashes
Eyelids
FEV %
Face
Facial Injuries
Facial Nerve
Facial Pain
Facial Paralysis
Factor V Deficiency
Factor VII
Family
Family Therapy
Family crisis
Famotidine
Fanconi Syndrome
Farmer's Lung
Fasciculation
Fasciitis
Fasciitis, Necrotizing
Fasciitis, Plantar
Fatigue
Fatigue Syndrome, Chronic
Fats
Fatty Acids, Monounsaturated
Fatty Liver
Fatty Liver, Alcoholic
Fatty Liver, Alcoholic
Fear
Fecal Incontinence
Feces
Feeding Behavior
Feeding Methods
Feeding and Eating Disorders of Childhood
Felodipine
Femoral Fractures
Femoral Neck Fractures
Femoral Neuropathy
Femoral Vein
Femur
Fenoterol
Fentanyl
Ferritins
Fertility
Fertility Agents
Fertility Agents, Female
Fetal Alcohol Syndrome
Fetal Death
Fetal Distress
Fetal Growth
Fetal Growth Retardation
Fetal Hypoxia
Fetal Macrosomia
Fetal Membranes, Premature Rupture
Fetal Monitoring
Fetal Movement
Fetal Therapies
Fetal Viability
Fetal Weight
Fetoscopes
Fetoscopy
Fetus
Fever
Fever
Fever
Fever
Fever of Unknown Origin
Fibrocystic Breast Disease
Fibromuscular Dysplasia
Fibromyalgia
Fibrosarcoma
Filtration
Finasteride
Fine-Needle;Cysts;Cytology;Goiter;Goiter
Finger Joint
Fingers
Finkelstein's test
Finn Chamber
Fires
First Aid
Fish Oils
Fishes
Fissure in Ano
Fissured;Tongue
Fistula
Flail Chest
Flatfoot
Flatulence
Flecainide
Fluconazole
Fludrocortisone
Fluid Therapy
Fluid Therapy
Flumazenil
Fluorescent Treponemal Antibody-Absorption Test
Fluorine
Fluoroquinolones
Fluorouracil
Fluoxetine
Flupenthixol
Fluphenazine
Fluvoxamine
Folic Acid
Folic Acid Deficiency
Follicle Stimulating Hormone
Follicular cyst
Folliculitis
Food
Food Habits
Food Handling
Food Hypersensitivity
Food Poisoning
Foot Ulcer
Forced Expiratory Volume
Forearm
Forehead
Foreign Bodies
Foreign body
Formaldehyde
Fosfomycin
Fournier Gangrene
Fovea Centralis
Foxes
Fracture Fixation
Fractures, Closed
Fractures, Compression
Fractures, Open
Fractures, Spontaneous
Fractures, Stress
Fragile X Syndrome
Freiberg's disease
Frohse syndrome
Frontal Sinusitis
Frostbite
Fundoplication
Fundus Oculi
Fungi
Funnel Chest
Furosemide
Furunculosis
Fusidic Acid
Gaenslen's test
Gait Apraxia
Gait Ataxia
Galactorrhea
Galactose
Gallbladder
Gallstones
Ganglion Cysts
Gangrene
Gartner cyst
Gartner's cyst
Gas Gangrene
Gases
Gastric Lavage
Gastrinoma
Gastritis
Gastritis, Atrophic
Gastroenteritis
Gastroesophageal Reflux
Gastrointestinal Hemorrhage
Gastrointestinal Hemorrhage
Gastrointestinal Tract
Gastrointestinal Transit
Gastroparesis
Gastroplasty
Gastroscopy
Gemfibrozil
Gender Identity
Genetic Diseases, Inborn
Genetic Screening
Genetic counseling
Genetic counselling
Genitalia
Geriatric depression screening scale
Geriatrics
Gestational Age
Giant cell arteritis
Giardia lamblia
Giardiasis
Gigantism
Gilbert Disease
Gingival Hemorrhage
Gingivitis
Gingivostomatitis
Glasgow coma scale
Glaucoma
Glaucoma, Angle-Closure
Glaucoma, Open-Angle
Glioma
Glomerulonephritis
Glomerulonephritis, IGA
Glomerulonephritis, Membranous
Glossalgia
Glossitis
Glossitis, Benign Migratory
Glossitis;Glossitis
Gloves, Protective
Gloves, Surgical
Glucagon
Glucagonoma
Glucocorticoids
Glucocorticoids;Hyperthyroidism;Hypothyroidism;Prednisone;T4 free;Thyroiditis
Glucose
Glucose Intolerance
Glucose Tolerance Test
Gluten
Glycemic Index
Glycerol
Glycopyrrolate
Glycosuria
Glycosylated;Hydrochlorothiazide;Hydroxymethylglutaryl-CoA Reductase Inhibitors;Hyperglycemia;Hyperlipidemias;Hypertension;Impotence;Insulin
Glycyrrhiza
GnRH agonist
GnRH analogue
Goiter
Goiter, Nodular
Gold
Gonadotropins
Gonorrhea
Gout
Graft Rejection
Graft Survival
Granisetron
Granulation Tissue
Granulocyte Colony-Stimulating Factor
Granulocyte-Macrophage Colony-Stimulating Factor
Granulocytes
Granuloma Inguinale
Granuloma, Pyogenic
Graves Disease
Grief
Groin
Growth
Growth plate
Guideline [Publication Type]
Guillain-Barre Syndrome
Guilt
Guyon's canal
Gynaecological bleeding
Gynecomastia
HBc-IgM
HBsAg carrier
HCG
HCV-RNA
HDL;Cholesterol
HELLP Syndrome
HES
HFE gene
HFE protein, human
HIV
HIV
HIV Antibodies
HIV Infections
HIV carrier
HIV exposure
HIV infection in pregnancy
HLA-A3 Antigen
HLA-B27 Antigen
HLA-B7 Antigen
HLA-B8 Antigen
HLA-DR2 Antigen
HLADQ2
HMSN 1
HMSN 2
HPV
Haemoglobin
Haemoglobin diseases
Haemoglobinopathy
Haemolysis
Haemolytic anaemia
Haemolytic disease
Haemophilus
Haemophilus Vaccines
Haemophilus ducrey
Hair
Hairy;glossitis rhomboidea mediana;hair;varices of the tongue
Halitosis
Hallucinations
Hallucinogens
Hallux
Hallux Valgus
Haloperidol
Hand Dermatoses
Hand, Foot and Mouth Disease
Hand-Arm Vibration Syndrome
Haptoglobins
Hashimoto disease, subacute
HbSS
HbeAg
Head
Headache
Health Personnel
Health Priorities
Health check
Health examination
Hearing
Hearing Aids
Hearing Disorders
Hearing Impaired Persons
Hearing Loss
Hearing Loss, Conductive
Hearing Loss, Mixed Conductive-Sensorineural
Hearing Loss, Noise-Induced
Hearing Loss, Sensorineural
Hearing Loss, Sudden
Hearing Tests
Heart
Heart Arrest
Heart Auscultation
Heart Block
Heart Conduction System
Heart Defects, Congenital
Heart Diseases
Heart Failure, Congestive
Heart Failure, Congestive
Heart Massage
Heart Murmurs
Heart Rate
Heart Rate
Heart Rate
Heart Rate, Fetal
Heart Septal Defects, Atrial
Heart Septal Defects, Ventricular
Heart Sounds
Heart Valve Diseases
Heart Valve Prosthesis
Heart Valves
Heart failure, congestive
Heart rate
Heartburn
Heat
Heat Exhaustion
Heat Stress Disorders
Heat Stroke
Heavy metal neuropathy
Heel
Heimlich maneuver
Helicobacter
Helicobacter Infections
Heliotherapy
Heller's operation
Helminthiasis
Helminths
Helper-Inducer;drug prophylaxis;exposure;hygiene instructions;symptomatic phase;work capacity
Hemangioma
Hematemesis
Hematocrit
Hematologic Diseases
Hematoma
Hematoma, Epidural, Cranial
Hematoma, Epidural, Spinal
Hematoma, Subdural
Hematoma, Subdural, Acute
Hematoma, Subdural, Chronic
Hematoma, subdural
Hematopoietic Cell Growth Factors
Hematopoietic System
Hematuria
Hemianopsia
Hemochromatosis
Hemodialysis Units, Hospital
Hemodynamic processes
Hemoglobin
Hemoglobin A, Glycosylated
Hemoglobin diseases
Hemoglobinopathies
Hemoglobinopathy
Hemoglobins
Hemoglobinuria, Paroxysmal
Hemolysis
Hemolytic anemia
Hemolytic disease
Hemolytic;Anemia
Hemophilia
Hemophilia A
Hemophilia B
Hemoptysis
Hemorrhage
Hemorrhagic Disorders
Hemorrhagic Fever with Renal Syndrome
Hemorrhagic Fever, Crimean
Hemorrhagic Fever, Ebola
Hemorrhagic Fevers, Viral
Hemorrhoids
Hemospermia
Hemothorax
Heparin
Heparin, Low-Molecular-Weight
Hepatic Encephalopathy
Hepatic Insufficiency
Hepatitis
Hepatitis A
Hepatitis A Vaccines
Hepatitis B
Hepatitis B
Hepatitis B Surface Antigens
Hepatitis B Vaccines
Hepatitis B virus
Hepatitis B, Chronic
Hepatitis C
Hepatitis C Antibodies
Hepatitis C, Chronic
Hepatitis D
Hepatitis E
Hepatitis delta Antigens
Hepatitis, Alcoholic
Hepatitis, Autoimmune
Hepatitis, Chronic
Hepatitis, Chronic
Hepatitis, Viral, Human
Hepatolenticular Degeneration
Hepatomegaly
Hereditary Neuropathy with liability to Pressure Palsies
Hereditary diseases
Hereditary polyneuropathy
Hernia
Hernia, Abdominal
Hernia, Diaphragmatic
Hernia, Femoral
Hernia, Inguinal
Hernia, Umbilical
Hernia, Ventral
Heroin
Herpangina
Herpes Genitalis
Herpes Labialis
Herpes Simplex
Herpes Zoster
Herpes zoster
Herpesviridae Infections
Hiccup
Hip
Hip Dislocation
Hip Dislocation, Congenital
Hip Fractures
Hip Joint
Hip Prosthesis
Hirschberg test
Hirschsprung Disease
Hirsutism
Histamine H2 Antagonists
Histiocytoma
Histiocytoma, Malignant Fibrous
Hoarseness
Hodgkin Disease
Home Childbirth
Hordeolum
Hordeum
Hormone Replacement Therapy
Hormones
Horner Syndrome
Hospitals, Maternity
Houseflies
Human Engineering
Human papillomavirus infections
Human;Prophylaxis;Vaccination
Humeral fractures
Humidity
Huntington Disease
Hydatidiform Mole
Hydatidiform Mole, Invasive
Hydrarthrosis
Hydrocephalus
Hydrocephalus, Normal Pressure
Hydrochloric Acid
Hydrochlorothiazide
Hydrocortisone
Hydrogen Peroxide
Hydrogen Sulfide
Hydroxocobalamin
Hydroxycorticosteroids
Hydroxymethylglutaryl-CoA Reductase Inhibitors
Hydroxyurea
Hydroxyzine
Hygiene
Hygiene
Hymenoptera
Hyperaldosteronism
Hyperandrogenism
Hyperbaric Oxygenation
Hyperbilirubinemia
Hyperbilirubinemia, Neonatal
Hypercalcemia
Hypercalciuria
Hypercapnia
Hypercholesterolemia
Hyperemia
Hypereosinophilic Syndrome
Hyperesthesia
Hyperglycemia
Hyperinsulinism
Hyperkalemia
Hyperkinesis
Hyperlipidemia
Hyperlipidemia, Familial Combined
Hyperlipidemias
Hyperlipoproteinemia Type II
Hyperlipoproteinemia Type III
Hyperlipoproteinemia Type IV
Hypernatremia
Hyperopia
Hyperparathyroidism
Hyperparathyroidism, Primary
Hyperparathyroidism, Secondary
Hyperpigmentation
Hyperprolactinemia
Hypersensitivity
Hypersensitivity, Delayed
Hypersensitivity, Immediate
Hypersplenism
Hypertension
Hypertension, Portal
Hypertension, Pregnancy-Induced
Hypertension, Pulmonary
Hypertension, Renal
Hypertension, Renovascular
Hyperthermia, Induced
Hyperthyroidism
Hypertrichosis
Hypertrophy, Left Ventricular
Hypertrophy, Right Ventricular
Hyperuricemia
Hyperventilation
Hyphema
Hypoalbuminemia
Hypocalcemia
Hypocapnia
Hypochondriasis
Hypocortisolism
Hypoglycemia
Hypoglycemia
Hypoglycemic agents
Hypogonadism
Hypokalemia
Hypokinesia
Hyponatremia
Hypoparathyroidism
Hypophosphatemia
Hypopituitarism
Hypoproteinemia
Hypotension
Hypotension, Orthostatic
Hypothalamus
Hypothermia
Hypothyroidism
Hypoventilation
Hypovolemia
Hysterectomy
Hysteria
IBD
INR target
IPF
IUD pregnancy
Ibuprofen
Idiopathic pulmonary fibrosis
Ifosfamide
IgA Deficiency
IgE antibody
IgG antibody
IgG index
IgG subclass deficiency
IgM antibody
IgM-MGUS
Ileus
Imipenem
Imipramine
Immigrant
Immobilization
Immunization
Immunization Programs
Immunization, Secondary
Immunization, Secondary
Immuno-mediated polyneuropathy
Immunoglobulin A
Immunoglobulin E
Immunoglobulin G
Immunoglobulin M
Immunoglobulins
Immunologic Deficiency Syndromes
Immunophenotyping
Immunosuppression
Immunosuppressive Agents
Impetigo
Impotence
Impulse Control
Impulse Control Disorders
Impulsive Behavior
Inappropriate ADH Syndrome
Incest
Incubation period
Indapamide
Indomethacin
Infant
Infant Behavior
Infant Care
Infant Food
Infant Formula
Infant Welfare
Infant, Newborn
Infant, Postmature
Infant, Premature
Infant, Small for Gestational Age
Infection
Infectious Mononucleosis
Infertility
Infertility, Female
Infertility, Male
Inflammatory Bowel Diseases
Influenza A
Influenza B
Influenza Vaccines
Influenza drug
Influenza epidemic
Influenza, Human
Information Dissemination
Infusions, Intraosseous
Infusions, Intravenous
Inhalation Spacers
Injections
Injections, Intra-Articular
Inkoo virus
Inpatients
Insect Bites and Stings
Insects
Insemination
Insemination, Artificial
Insulin
Insulin Infusion Systems
Insulin Resistance
Insulin, Isophane
Insulin, Long-Acting
Insulinoma
Interferon-alpha
Interferon-beta
Interferons
Intermittent Claudication
International Normalized Ratio
International Prognostic Index
Intertrigo
Intervertebral Disk Displacement
Intestinal Obstruction
Intestinal Pseudo-Obstruction
Intestinal Volvulus
Intestine, Large
Intestine, Small
Intoxication
Intracranial Aneurysm
Intracranial Arteriosclerosis
Intracranial Hemorrhages
Intracranial Hypertension
Intracranial Pressure
Intradermal Tests
Intraocular Pressure
Intraoperative Complications
Intrauterine Devices
Intrauterine Devices, Copper
Intrauterine Devices, Medicated
Intrauterine Devices- Copper
Intravenous;T-Lymphocytes
Intubation
Iodine Radioisotopes
Iodoquinol
Ipratropium
Iridocyclitis
Iritis
Iron
Iron Overload
Iron-Deficiency;Anemia
Irritable Bowel Syndrome
Irritable Mood
Ischemia
Ischemic Attack, Transient
Ischemic ulcer
Isoniazid
Isophane;Intermittent Claudication;Lipids;Metabolic Syndrome X;Myocardial Infarction;Nephrosis;Patient Compliance;Proteinuria;Triglycerides;annual check-up;antidiabetic drug
Isospora belli
Isosporiasis
Isotretinoin
Isradipine
Itraconazole
Ixodes ricinus
Jacksonian seizure
Japanese encephalitis vaccine
Japanese;Hemorrhagic Fever
Jaundice
Jaundice, Neonatal
Jaundice, Obstructive
Jaw
Jaw Fractures
Joint Loose Bodies
Joint Prosthesis
Joints
Juvenile Rheumatoid;Arthritis
Kaposi;Sexually Transmitted Diseases;Spermatocidal Agents;Substance Abuse
Katz index of activities of daily living
Keloid
Keratitis
Keratitis, Dendritic
Keratoconus
Keratosis, Seborrheic
Kernicterus
Ketoacidosis
Ketoconazole
Ketone Bodies
Ketones
Ketoprofen
Ketosis
Kidney
Kidney Calculi
Kidney Diseases
Kidney Failure
Kidney Failure, Acute
Kidney Failure, Chronic
Kidney Function Tests
Kidney Transplantation
Kidney, Artificial
Kirchner wire
Klinefelter Syndrome
Klinefelter Syndrome
Knee
Knee Injuries
Knee Joint
Knee pain
Koebner phenomenom
Koehler disease
Korotkoff sounds
Korotkoff sounds;blood pressure cuff;digital blood pressure monitor
Korsakoff Syndrome
Kugelberg-Welander disease
Kwashiorkor
L4 root
L5 root
LB
LDL;Coronary Disease;Creatinine;Diabetes Mellitus
LHRH analogues
LMMA
LMWH prophylaxis
LQT1
LQT2
LQT3
LVH
LVH
Labetalol
Labor Onset
Labor Pain
Labor Presentation
Labor Stage, First
Labor Stage, Second
Labor Stage, Third
Labor, Induced
Labor, Obstetric
Laboratory Techniques and Procedures
Lacerations
Lachman test
Lactate Dehydrogenase
Lactation
Lactation Disorders
Lactose Intolerance
Lactose Tolerance Test
Lactulose
Lambert-Eaton Myasthenic Syndrome
Language
Language Development
Language Development Disorders
Language Disorders
Laparoscopy
Larva
Laryngeal Edema
Laryngeal Neoplasms
Laryngitis
Laser Surgery
Lassa Fever
Lateral Ligament, Ankle
Latex
Latex Hypersensitivity
Laugier-Hunziger syndrome
Lawton-Brody IADL
Le Fort I
Le Fort II
Le Fort III
Lead
Lead Poisoning
Learning Disorders
Leg
Leg Dermatoses
Leg Injuries
Leg Length Inequality
Leg Ulcer
Legionellosis
Leiomyoma
Leiomyosarcoma
Leishmaniasis, Visceral
Lennox-Gastaut syndrome
Lens, Crystalline
Leprosy
Leprosy, Lepromatous
Leprosy, Tuberculoid
Leptospirosis
Leriche's Syndrome
Leukemia
Leukemia, Hairy Cell
Leukemia, Lymphocytic, Acute
Leukemia, Lymphocytic, Chronic
Leukemia, Myelocytic, Acute
Leukemia, Myeloid, Chronic
Leukemoid Reaction
Leukocytes
Leukocytosis
Leukoencephalopathy, Progressive Multifocal
Leukopenia
Leukoplakia
Leukoplakia, Hairy
Leukoplakia, Oral
Leukorrhea
Leukostasis
Leukotriene Antagonists
Levodopa
Levonorgestrel
Lewy Body Disease
Lichen Planus
Lichen Planus, Oral
Lichen Sclerosus et Atrophicus
Lidocaine
Life Change Events
Light
Light Coagulation
Lightning Injuries
Lingual Frenum
Linton-Nachlas tube
Lip
Lipase
Lipids
Lipoproteins, HDL
Liposarcoma
Lisinopril
Listeria
Listeria Infections
Lithium
Lithotripsy
Liver
Liver Abscess
Liver Cirrhosis
Liver Cirrhosis, Alcoholic
Liver Diseases
Liver Function Tests
Liver Transplantation
Liver cirrhosis, biliary
Long QT Syndrome
Loperamide
Lorazepam
Los Angeles classification
Losartan
Low Back Pain
Low-Grade Squamous Intraepithelial Lesion
Lower Extremity
Lower Extremity Deformities, Congenital
Lumbar Vertebrae
Lung Diseases, Obstructive
Lung Diseases- Obstructive
Lung Neoplasms
Lung cancer
Lung transplantation
Lupus Coagulation Inhibitor
Lupus Erythematosus, Systemic
Lupus Nephritis
Luteinizing Hormone
Lye
Lyme Disease
Lyme Neuroborreliosis
Lymph Nodes
Lymphadenitis
Lymphadenopathy
Lymphedema
Lymphocytes
Lymphocytosis
Lymphogranuloma Venereum
Lymphoma
Lymphoma, B-Cell
Lymphoma, Follicular
Lymphoma, Lymphoblastic
Lymphoma, Mantle-Cell
Lymphoma, Non-Hodgkin
Lymphoma, T-Cell
Lymphopenia
Lymphoproliferative Disorders
Lysergic Acid Diethylamide
M component
M0000036
M000046
MAO A inhibitors
MEDIF
MEF25
MEF50
MEF75
MIDAS
MRSA
MRSA carrier
MRSA infection
Macrocytic;Anemia
Macrolides
Macula Lutea
Macular Degeneration
Magnesium
Magnesium Deficiency
Magnesium Sulfate
Magnetic Resonance Angiography
Magnetic Resonance Imaging
Malabsorption Syndromes
Malaria
Malaria, Falciparum
Malaria, Vivax
Malignant Carcinoid Syndrome
Mallory-Weiss Syndrome
Malnutrition
Malocclusion
Mammography
Mandatory Reporting
Mandible
Manipulation, Orthopedic
Manometry
Marburg Virus Disease
Marchiafava-Bignami syndrome
Marfan Syndrome
Marginalization
Mass Screening
Mastectomy
Mastitis
Mastoid
Mastoiditis
Maternal Behavior
Maternal Health Services
Maternal-Child Health Centers
Maternal-Child Health Centers
Maturity-onset diabetes of the young
Maxillary Sinus
Maxillary Sinusitis
McMurray's test
Measles
Measles Vaccine
Measles-Mumps-Rubella Vaccine
Meat
Mebendazole
Meclizine
Median Nerve
Mediastinum
Medical Staff
Medroxyprogesterone
Medroxyprogesterone acetate
Medulloblastoma
Mefenamic Acid
Mefloquine
Megacolon
Megaloblastic;Hemoglobins;Pregnancy;Reticulocytosis;Thalassemia;anemia
Meibomian Glands
Melanoma
Melena
Memory Disorders
Memory Disorders
Menarche
Meniere's Disease
Meningeal Neoplasms
Meningioma
Meningism
Meningism;antimicrobial therapy;eyelid edema;frontal pain
Meningitis
Meningitis, Bacterial
Meningitis, Fungal
Meningitis, Meningococcal
Meningitis, Pneumococcal
Meningitis, Viral
Meningocele
Meningococcal Vaccines
Meningoencephalitis
Menisci, Tibial
Menopause
Menorrhagia
Menstrual Cycle
Menstruation
Menstruation Disturbances
Mental Disorders
Mental Health
Mental Health Services
Mental health services
Mentally Ill Persons
Mesalazine
Mesenteric Vascular Occlusion
Mesothelioma
Metabolic Diseases
Metabolic Syndrome X
Metabolic polyneuropathy
Metacarpophalangeal Joint
Metacarpus
Metals
Metanephrine
Metatarsophalangeal I Joint
Metatarsophalangeal Joint
Metformin
Methadone
Methandrostenolone
Methanol
Methemoglobinemia
Methicillin-resistant Staphylococcus aureus
Methotrexate
Methotrimeprazine
Methylergonovine
Methylphenidate
Methylprednisolone
Metoclopramide
Metoprolol
Metronidazole
Metrorrhagia
Mianserin
Michigan Alcohol Screening Test
Miconazole
Microcephaly
Microscopy
Microsurgery
Midazolam
Middle Cerebral Artery
Middle Ear Ventilation
Migraine
Migraine Disorders
Migraine with Aura
Milk Ejection
Milk Hypersensitivity
Milk, Human
Mineralocorticoids
Minoxidil
Miosis
Misoprostol
Mites
Mitomycin
Mitral Valve
Mitral Valve Insufficiency
Mitral Valve Prolapse
Mitral Valve Stenosis
Mixed Connective Tissue Disease
Mixed incontinence
Mobitz I
Mobitz II
Moclobemide
Molar, Third
Molluscum Contagiosum
Monoamine Oxidase Inhibitors
Mononeuropathies
Mood Disorders
Morgagni's hernia
Morning Sickness
Morphine
Morphine Derivatives
Mother-Child Relations
Mothers
Motion Sickness
Motor Activity
Motor Neuron Disease
Motor Skills Disorders
Motor polyneuropathy
Mouth
Mouth
Mouth
Mouth Mucosa
Mouth, Edentulous
Movement Disorders
Mucocutaneous Lymph Node Syndrome
Mucous Membrane
Mucus
Multiple Endocrine Neoplasia Type 2a
Multiple Endocrine Neoplasia Type 2b
Multiple Myeloma
Multiple Sclerosis
Mumps
Mumps Vaccine
Munchausen Syndrome
Mupirocin
Muscle Cramp
Muscle Hypotonia
Muscle Rigidity
Muscle Spasticity
Muscle Stretching Exercises
Muscle Tonus
Muscle Weakness
Muscle Weakness
Muscles
Muscular Atrophy
Muscular Atrophy, Spinal
Muscular Diseases
Muscular Dystrophies
Muscular Dystrophies, Limb-Girdle
Muscular Dystrophy, Duchenne
Muscular Dystrophy, Facioscapulohumeral
Musculoskeletal Diseases
Musculoskeletal System
Mushroom Poisoning
Music Therapy
Mutism
Myasthenia Gravis
Myasthenia Gravis, Neonatal
Mycobacteria, Atypical
Mycobacterial Infections
Mycobacterium Infections
Mycobacterium leprae
Mycobacterium tuberculosis culture
Mycobacterium tuberculosis staining
Mycoplasma
Mycoplasma Infections
Mycoplasma pneumoniae
Mycoses
Mydriasis
Myelinolysis, Central Pontine
Myelitis
Myelodysplastic Syndromes
Myelofibrosis
Myelography
Myeloproliferative Disorders
Myeloproliferative Disorders
Myocardial Infarction
Myocardial Infarction
Myocardial Ischemia
Myocardial Revascularization
Myocardium
Myoclonus
Myoglobinuria
Myokymia
Myoma
Myometrium
Myopathies, Structural, Congenital
Myopia
Myositis
Myositis Ossificans
Myotonia
Myotonic Dystrophy
N,N-Dimethyltryptamine
N-Methyl-3,4-methylenedioxyamphetamine
NSAID
NSAID-induced peptic ulcer
NYHA class III
NYHA class IV
NYHA classification
Nails, Ingrown
Naloxone
Naltrexone
Naproxen
Narcolepsy
Narcotics
Nasal Polyps
Nasal obstruction
Nasu-Hakola disease
Natamycin
Natriuretic Peptide, Brain
Nausea
Neck Pain
Neck pain
Necrobiosis Lipoidica
Necrosis
Nedocromil
Needlestick Injuries
Neisseria gonorrhoeae
Neisseria meningitidis
Nematoda
Neoplasm Metastasis
Neoplasms
Neoplasms
Neoplasms, Bone Tissue
Neostigmine
Nephritis
Nephritis, Interstitial
Nephrosis
Nephrotic Syndrome
Nerve
Nerve Compression Syndromes
Nervous System Diseases
Nervus alveolaris inferior
Neural Tube Defects
Neuralgia
Neuralgia, Postherpetic
Neurasthenia
Neurilemmoma
Neuroblastoma
Neurodermatitis
Neurofibromatoses
Neurofibrosarcoma
Neurogenic pain
Neuroleptic Malignant Syndrome
Neurologic Examination
Neuroma, Acoustic
Neuromuscular Junction
Neuropathic pain
Neuropsychological Tests
Neuropsychology
Neurosyphilis
Neutropenia
Neutropenia
Neutrophils
Nevus
Niclosamide
Nicotine
Nifedipine
Nifedipine
Night Terrors
Nikolsky's test
Nipples
Nisoldipine
Nitrates
Nitrofurantoin
Nitrogen
Nitrogen Dioxide
Nitrous Oxide
Nocturia
Nocturnal Enuresis
Nodular;Thyroid Neoplasms;Thyroid Nodule;Ultrasonography;malignant lump;neck;solitary nodule;thyroid cyst
Nodule
Noise
Norethindrone
Norfloxacin
Normetanephrine
Norovirus
Nortriptyline
Nortriptyline;Pregnancy;Substance Withdrawal Syndrome;Weight Gain;group counseling;nicotine inhalator;nicotine nasal spray;nicotine patch
Nortriptyline;Substance Withdrawal Syndrome;Weight Gain;group counseling;nicotine inhalator;nicotine nasal spray;nicotine patch
Nose
Nuchal Translucency Measurement
Nucleic Acid Amplification Techniques
Nutrition Disorders
Nutrition Physiology
Nutrition Therapy
Nystagmus, Pathologic
Nystatin
ORS solution
Obesity
Obsessive-Compulsive Disorder
Obstetric Labor Complications
Obstetric Labor, Premature
Obstetrical Forceps
Occlusal Splints
Occlusion
Occlusive Dressings
Occupational Diseases
Occupational Diseases
Occupational Exposure
Occupational Health Services
Occupational Therapy
Occupational;Acquired Immunodeficiency Syndrome;Anti-HIV Agents;CD4-Positive T-Lymphocytes;Candidiasis;HIV Antibodies;HIV Infections;HIV carrier;Mycoses;Occupational Exposure;Pneumonia
Octreotide
Oculomotor Nerve
Odors
Ointments
Olfaction Disorders
Oligoclonal Bands
Oligodendroglioma
Oligomenorrhea
Oliguria
Omeprazole
Ondansetron
Onychomycosis
Oocysts
Oophoritis
Ophthalmia, Sympathetic
Ophthalmic Solutions
Ophthalmoplegia
Ophthalmoscopy
Opioid-Related Disorders
Opportunistic Infections
Optic Disk
Optic Nerve
Optic Nerve Diseases
Optic Neuritis
Oral Hygiene
Oral Surgical Procedures
Oral Ulcer
Oral Ulcer
Oral thrush
Oral;Metformin;Polycystic Ovary Syndrome
Orchiectomy
Orchitis
Organ Transplantation
Organic psychosis
Orthodontics
Ortolani's test
Osgood-Schlatter disease
Osmolar Concentration
Osmotic Fragility
Osteitis
Osteoarthritis
Osteoarthritis, Hip
Osteoarthritis, Knee
Osteoarthropathy, primary hypertrophic
Osteochondritis
Osteochondrodysplasias
Osteochondroma
Osteoma
Osteomalacia
Osteoporosis
Osteosarcoma
Osteotomy
Otitis
Otitis Externa
Otitis Media
Otitis Media with Effusion
Otitis Media with Effusion
Otitis Media, Suppurative
Otitis media
Otosclerosis
Otoscopes
Otoscopy
Outpatients
Ovarian Cysts
Ovarian Hyperstimulation Syndrome
Ovarian Neoplasms
Ovary
Overdose
Overweight
Ovulation
Oxalates
Oxazepam
Oxycodone
Oxygen
Oxygen Inhalation Therapy
Oxytocics
Oxytocin
Oxyuriasis
Ozone
P wave
P1
P2
P3
P4
P5
PAP smear
PAPP-A
PEA
PEF monitoring
PEF variation
PQ time
PSA
PSORS1
PTB cast
PTF
PUVA Therapy
PVC plastic catheter
Pacemaker
Pacemaker patient
Pacemaker syndrome
Pacemaker, Artificial
Pacifiers
Paclitaxel
Pain
Pain Clinics
Pain, Referred
Palate, Soft
Palliative Care
Palliative treatment
Pancreas
Pancreatectomy
Pancreatic Function Tests
Pancreatic cancer
Pancreatic insufficiency
Pancreaticoduodenectomy
Pancreatitis
Pancreatitis, Acute Necrotizing
Pancreatitis, Alcoholic
Pancreatitis, Chronic
Panic Disorder
Pap smear
Papanicolaou classification
Papanicolaou smear
Papilledema
Papilloma
Papillomaviridae
Papillomavirus Infections
Paracentesis
Paralyses, Familial Periodic
Paralysis
Parametritis
Paraneoplastic Polyneuropathy
Paraneoplastic Syndromes
Paranoid Disorders
Paranoid Personality Disorder
Paraparesis
Paraphimosis
Paraplegia
Paraproteinemias
Parasites
Parasomnias
Parathyroid Glands
Parathyroid Hormone
Parent-Child Relations
Parenting
Parents
Paresis
Paresthesia
Paresthesia
Parinaud's syndrome
Parity
Parkinson Disease
Parkinson Disease, Secondary
Parkinsonian Disorders
Paromomycin
Paronychia
Parotid Gland
Parotid Neoplasms
Paroxetine
Partial Thromboplastin Time
Parturition
Parvovirus
Patch Tests
Patella
Patellar Dislocation
Patient Care Planning
Patient Compliance
Patient Education
Patient Isolation
Patients
Peak Expiratory Flow Rate
Pediatric Obesity
Peer Group
Pellagra
Pelvic Inflammatory Disease
Pelvic Pain
Pelvimetry
Pemphigoid Gestationis
Pemphigoid, Bullous
Pemphigoid, bullous
Pemphigus
Penicillamine
Penicillin G
Penicillin G, Procaine
Penicillin Resistance
Penicillin V
Penicillins
Penile Erection
Penile Induration
Penis
Peptic Ulcer
Peptic Ulcer
Peptic Ulcer Hemorrhage
Peptic Ulcer Perforation
Periapical Abscess
Periapical Periodontitis
Pericarditis
Pericardium
Pericoronitis
Perindopril
Perineum
Periodontal Diseases
Periodontitis
Periodontitis
Peripheral Nervous System
Peripheral Nervous System Diseases
Peritoneal Dialysis
Peritoneal Dialysis, Continuous Ambulatory
Peritonitis
Peritonsillar Abscess
Permethrin
Perphenazine
Personality
Personality Disorders
Pertussis Vaccine
Pessaries
Phalen's maneuver
Pharmaceutical Preparations
Pharyngitis
Pharynx
Phenobarbital
Phenol
Phenothiazines
Phenylephrine
Phenytoin
Pheochromocytoma
Philadelphia Chromosome
Phimosis
Phlebitis
Phlebography
Phobic Disorders
Phosphates
Phosphorus Radioisotopes
Photodermatitis
Photophobia
Photosensitivity Disorders
Phototherapy
Phototherapy
Phrenic Nerve
Physical Therapy Modalities
Physical medicine
Physician-Patient Relations
Physiognomy
Pigmentation
Pigmentation Disorders
Pilocarpine
Pilonidal sinus
Pimozide
Piroxicam
Pituitary ACTH Hypersecretion
Pituitary Gland
Pityriasis
Pityriasis Rosea
Pityriasis;Pityriasis Rosea;Pruritus;Tinea Versicolor;herald patch;patch
Placenta
Placenta Previa
Placental Hormones
Plague
Plants
Plants, Toxic
Plasma Cells
Plasma glucose
Plasmacytoma
Plasmapheresis
Plasmodium
Plasmodium falciparum
Plasmodium malariae
Plasmodium ovale
Plasmodium ovale malaria
Plasmodium vivax
Platelet Aggregation Inhibitors
Platelet Transfusion
Platelets
Play Therapy
Pleura
Pleural Effusion
Pleurisy
Pleuropneumonia
Pneumococcal Vaccines
Pneumoconiosis
Pneumocystis jirovecii
Pneumocystis;Pregnancy;Sarcoma
Pneumonia
Pneumonia, Aspiration
Pneumonia, Mycoplasma
Pneumonia, Pneumococcal
Pneumonia, Pneumocystis
Pneumonia, Viral
Pneumothorax
Pneumothorax
Podophyllotoxin
Poison Control Centers
Poisoning
Poisons
Poliomyelitis
Poliovirus
Poliovirus Vaccine, Inactivated
Poliovirus Vaccines
Polyarteritis Nodosa
Polycystic Kidney Diseases
Polycystic Kidney, Autosomal Recessive
Polycystic Ovary Syndrome
Polycythemia
Polycythemia Vera
Polymyalgia Rheumatica
Polymyalgia rheumatica
Polymyositis
Polyneuropathies
Polyneuropathy, sensory
Polypharmacy
Polyps
Polyradiculopathy
Polysomnography
Polyuria
Pompidou form
Popliteal Cyst
Popliteal Vein
Porphobilinogen
Porphyria
Porphyria, Acute Intermittent
Porphyria, Variegate
Porphyrias
Portal Pressure
Positron-Emission Tomography
Post-Dural Puncture Headache
Posterior Cerebral Artery
Postherpetic;Neutropenia;Trigeminal Neuralgia;Uveitis;antineoplastic agent treatment;bone marrow depression;famciclovir;steroid medication;zoster pain
Postmenopause
Postnatal Care
Postoperative Complications
Postoperative Hemorrhage
Postpartum Hemorrhage
Postpartum Period
Postpartum bleeding
Postphlebitic Syndrome
Postpoliomyelitis Syndrome
Poststreptococcal glomerulonephritis
Posture
Potassium
Potassium Chloride
Potassium Permanganate
Practice Guidelines
Prader-Willi Syndrome
Pravastatin
Praziquantel
Prazosin
Pre-Eclampsia
Precancerous Conditions
Preconception Care
Preconception Care
Prediabetic State
Prednisolone
Prednisolone
Prednisone
Pregnancy
Pregnancy Complications
Pregnancy Complications, Infectious
Pregnancy Complications, Neoplastic
Pregnancy Tests
Pregnancy Trimester, First
Pregnancy Trimester, Second
Pregnancy in Diabetics
Pregnancy, Ectopic
Pregnancy, High-Risk
Pregnancy, Multiple
Pregnancy, Prolonged
Prehospital care
Premature Birth
Premenopause
Premenstrual Syndrome
Prenatal Care
Prenatal Diagnosis
Preoperative Care
Presbycusis
Presbyopia
Prescriptions, Drug
Preseptal cellulitis
Pressure Ulcer
Preventive Health Services
Priapism
Primary Prevention
Primary health care
Probenecid
Procainamide
Prochlorperazine
Proctitis
Proctocolitis
Proctoscopy
Professional;Depression;Occupational Health Services;Sick Leave;Stress;Workload
Progesterone
Progestins
Progestins
Progressive Patient Care
Prolactin
Prolactinoma
Prolapse
Prophylaxis
Propofol
Propranolol
Prostaglandins
Prostate
Prostate-Specific Antigen
Prostatectomy
Prostatic Hyperplasia
Prostatic Neoplasms
Prostatitis
Prosthesis-Related Infections
Protection order
Protein C Deficiency
Protein S Deficiency
Proteins
Proteinuria
Protozoa
Protozoan Infections
Pruritus
Pruritus Ani
Pseudomonas
Pseudomonas Infections
Pseudotumor Cerebri
Psoralens
Psoriasis
Psoriatic;Diclofenac;Ibuprofen;Naproxen;arthritis
Psychiatric Status Rating Scales
Psychiatric crisis services
Psychiatric emergency services
Psychoanalysis
Psychoanalytic Therapy
Psychodrama
Psychomotor Agitation
Psychotherapy
Psychotherapy, Brief
Psychotherapy, Group
Psychotic Disorders
Psychotropic Drugs
Pterygium
Pubertal stage M1
Pubertal stage M2
Pubertal stage M3
Pubertal stage M4
Pubertal stage M5
Puberty
Puberty phase G1
Puberty phase G2
Puberty phase G3
Puberty phase G4
Puberty phase G5
Puberty, Delayed
Puberty, Precocious
Pulmonary Disease, Chronic Obstructive
Pulmonary Disease- Chronic Obstructive
Pulmonary Edema
Pulmonary Embolism
Pulmonary Embolism
Pulmonary Emphysema
Pulmonary Eosinophilia
Pulmonary Fibrosis
Pulmonary Gas Exchange
Pulmonary Valve
Pulmonary Valve Stenosis
Pulmonary Ventilation
Pulmonary fibrosis
Pulpitis
Punctures
Pupil
Purpura
Purpura, Schoenlein-Henoch
Purpura, Thrombocytopenic
Purpura, Thrombocytopenic, Idiopathic
Puumala virus
Pyelonephritis
Pyloric Stenosis
Pyoderma
Pyrazinamide
Pyridoxine
Pyrimethamine
Pyuria
Q Fever
Q wave
QRS axis
QRS complex
QRS complex breadth
QRS complex broadening
QT dispersion
QT time
QTc
Quadriplegia
Quartz
Quinidine
Quinine
Quinolones
RBBB
Rabies
Rabies Vaccines
Radiation Injuries
Radiation Pneumonitis
Radiculopathy
Radioallergosorbent Test
Radiography
Radiography, Thoracic
Radiography, Thoracic
Radiography, Thoracic
Radiography, Thoracic
Radiography, Thoracic
Radiography, Thoracic
Radionuclide Imaging
Radiotherapy
Radius Fractures
Radius fractures
Radon
Raloxifene
Ramipril
Range of Motion, Articular
Ranitidine
Rape
Rapidly progressing acute glomerulonephritis
Raynaud Disease
Reactive;Child;Ciprofloxacin;Diarrhea;Reiter Syndrome;Yersinia Infections;antimicrobial therapy;stool culture
Reading
Receptors, Transferrin
Rectal Prolapse
Rectocele
Recurrence
Recurrent urinary tract infection
Red-Cell Aplasia, Pure
Reference Values
Referral and consultation
Reflex Sympathetic Dystrophy
Reflex, Babinski
Reflex, Stretch
Refractive Errors
Refrigeration
Refuge
Refuges
Rehabilitation
Rehabilitation, Vocational
Reindeer
Reiter Syndrome
Relapsing Fever
Renal Artery Obstruction
Renal Dialysis
Renal Insufficiency
Renal Insufficiency, Chronic
Renal cyst
Renin
Replantation
Reproductive Techniques, Assisted
Respiration
Respiration, Artificial
Respiratory Aspiration
Respiratory Function Tests
Respiratory Hypersensitivity
Respiratory Insufficiency
Respiratory Sounds
Respiratory Tract Infections
Respiratory tract Infections
Restless Legs Syndrome
Restraining order
Resuscitation
Reticulocytosis
Retina
Retinal Degeneration
Retinal Detachment
Retinal Diseases
Retinal Vein Occlusion
Retinal photography
Retinitis
Retinoblastoma
Retinoids
Retinopathy
Retinopathy of Prematurity
Rett Syndrome
Reye Syndrome
Rhabdomyolysis
Rhabdomyosarcoma
Rheumatic Fever
Rhinitis
Rhinitis, Allergic, Perennial
Rhinitis, Allergic, Seasonal
Rhinitis, Atrophic
Rhinitis, Vasomotor
Rhinophyma
Rib Fractures
Rickets
Rickettsia
Rickettsia Infections
Rifampin
Rigor Mortis
Riluzole
Rinne test
Risk Factors
Risperidone
Rods (Retina)
Romano-Ward Syndrome
Roos’ test
Rosacea
Rotator Cuff
Rotavirus
Roussy-Levy syndrome
Roxithromycin
Rubber
Rubella
Rubella Vaccine
Russia
S1 root
S1-nerve root
SARS-CoV-2
SCA
SCD
SDS-test
SSA-antibody
SSB-antibody
ST-segment
ST-segment
ST-segment depression
ST-segment elevation
ST-segment elevation
Sacroiliac Joint
Salicylic Acid
Saliva, Artificial
Salivary Calculi
Salivary Duct Calculi
Salivary Gland Calculi
Salivary Gland Neoplasms
Salivary Glands
Salivation
Salmonella
Salmonella Infections
Salmonella typhi
Salpingitis
Salts
Sarcoidosis
Sarcoidosis, Pulmonary
Sarcoma, Ewing's
Sarcoma, Kaposi
Sarcoma, Synovial
Sarcoptes scabiei
Scabies
Scalp
Scheuermann's Disease
Schilling Test
Schirmer's test
Schistosomiasis
Schizophrenia
Schizophrenia and Disorders with Psychotic Features
Schizophrenia, Paranoid
Schizotypal Personality Disorder
Schober's test
School Health Services
Sciatica
Sclera
Scleritis
Scleroderma, Limited
Scleroderma, Systemic
Sclerotherapy
Scopolamine
Scotoma
Scrotum
Seasonal Affective Disorder
Sebaceous Glands
Seborrheic dermatitis
Sebum
Secale cereale
Secondary thrombocytosis
Seizures
Seizures, Febrile
Selegiline
Self Care
Self-Injurious Behavior
Semen
Sengstaken-Blakemore tube
Senna Extract
Sepsis
Sepsis
Serology
Seroma
Serotonin Syndrome
Serotonin Uptake Inhibitors
Sertraline
Sever's disease
Severe Acute Respiratory Syndrome
Sex Hormone-Binding Globulin
Sex Offenses
Sexual Dysfunction, Physiological
Sexual Harassment
Sexuality
Sexually Transmitted Diseases
Shelter
Shelters
Shigella
Shigella dysenteriae
Shigella flexneri
Ships
Shock
Shock, Hemorrhagic
Shock, Septic
Shoulder
Shoulder Dislocation
Shoulder Impingement Syndrome
Shoulder Joint
Shoulder Pain
Shoulder joint
Sialorrhea
Sick Building Syndrome
Sick Leave
Sick Sinus Syndrome
Sicklaemia
Sickle cell
Sickle cell anaemia
Sickle cell anemia
Sickle cell crisis
Sickle cell disease
Sicklemia
Sigmoidoscopy
Sigmoidoscopy
Sign Language
Silicon Dioxide
Silicosis
Silver Nitrate
Simplexvirus
Sinoatrial Block
Sinus Thrombosis, Intracranial
Sinusitis
Sjogren's Syndrome
Skin Care
Skin Diseases
Skin Diseases, Eczematous
Skin Diseases, Infectious
Skin Manifestations
Skin Neoplasms
Skull
Skull Fracture, Depressed
Skull Fractures
Skull Fractures
Sleep
Sleep Apnea
Sleep Apnea Syndromes
Sleep Apnea, Central
Sleep Apnea, Obstructive
Sleep Disorders
Sleep Disorders, Circadian Rhythm
Sleep Initiation and Maintenance Disorders
Sleep Paralysis
Smell
Smoking
Smoking Cessation
Snake Bites
Snoring
Social Behavior Disorders
Social Behavior Disorders
Social Welfare
Social deprivation
Sodium
Sodium Bicarbonate
Sodium Chloride
Soft Tissue Infections
Soft Tissue Injuries
Soft;abnormality
Solvent polyneuropathy
Solvents
Somatosensory Disorders
Somatostatinoma
Somnambulism
Sore eye
Sotalol
Soybean Oil
Spasms, Infantile
Specimen Handling
Spectinomycin
Speech
Speech Disorders
Speech Therapy
Sperm Injections, Intracytoplasmic
Spermatocele
Spermatocidal Agents
Sphenoid Sinusitis
Spherocytosis, Hereditary
Sphygmomanometers
Spigel's hernia
Spinal Canal
Spinal Cord
Spinal Cord Compression
Spinal Cord Diseases
Spinal Cord Injuries
Spinal Dysraphism
Spinal Fractures
Spinal Injuries
Spinal Nerve Roots
Spinal Puncture
Spinal Stenosis
Spinal cord
Spine
Spiramycin
Spirochaeta
Spirometry
Spironolactone
Spleen
Splenectomy
Splenomegaly
Spondylitis, Ankylosing
Spondylolisthesis
Spondylolysis
Sporadic CJD
Sports
Sprains and strains
Sputum
St John's wort
Staphylococcal Scalded Skin Syndrome
Staphylococcus
Staphylococcus aureus
Staphylococcus saprophyticus
Startle Reaction
Status Asthmaticus
Status Epilepticus
Steatorrhea
Stem Cell Transplantation
Stereotaxic Techniques
Sterilization
Steroids
Stevens-Johnson Syndrome
Stll´s murmur
Stockings, Compression
Stomach
Stomach Ulcer
Stomas
Stomatitis
Stomatitis, Aphthous
Stomatitis, Aphthous
Stomatitis, Aphthous
Stomatitis, Denture
Stomatitis, Herpetic
Strabismus
Streptococcal Infections
Streptococcus
Streptococcus agalactiae
Streptococcus pneumoniae
Streptococcus pyogenes
Stress
Stress Disorders, Post-Traumatic
Stress Disorders, Traumatic
Students
Stuttering
Subacute Sclerosing Panencephalitis
Subacute;Thyrotropin;follow-up testing;systemic glucocorticoid therapy;thyroid antibodies;transient hypothyroidism
Subarachnoid Hemorrhage
Subclavian Steal Syndrome
Subconjunctival hemorrhage
Subcutaneous Emphysema
Subdural effusion
Substance Abuse Treatment Centers
Substance Abuse, Intravenous
Substance Withdrawal Syndrome
Substance abuse
Substance-Related Disorders
Substance-Related Disorders
Sucralfate
Suction
Sudden Infant Death
Suicide
Suicide, Attempted
Sulfadiazine
Sulfasalazine
Sulfonylurea Compounds
Sulfur Acids
Sulfur Dioxide
Sulfuric Acids
Sulpiride
Sumatriptan
Sunscreening Agents
Sunstroke
Superior Vena Cava Syndrome
Suppuration
Surgery, Oral
Surgery, Plastic
Surgical Procedures, Operative
Sweat test
Sweating
Swimming
Sydenhamn's chorea
Sympathomimetics
Syncope
Syncope, Vasovagal
Syndactyly
Syndrome post COVID-19 aigu
Synovial Fluid
Synovial leucocytes
Syphilis
Syringomyelia
Systemic glucocorticoid therapy
T inversion
T wave
T-Lymphocytes, Helper-Inducer
T-wave change
T4 free
TLESR
TNFR-Fc fusion protein
TPHA
TPHA test
TVT operation
Tabes Dorsalis
Tachycardia
Tachycardia
Tachycardia
Tachycardia, Ectopic Atrial
Tachycardia, Ectopic Junctional
Tachycardia, Paroxysmal
Tachycardia, Sinus
Tachycardia, Sinus
Tachycardia, Supraventricular
Tachycardia, Supraventricular
Tachycardia, Supraventricular
Tachycardia, Ventricular
Tachycardia, Ventricular
Tacrolimus
Taenia
Takayasu's Arteritis
Tamoxifen
Tanner scale
Tars
Tarsal Joints
Tarsal Tunnel Syndrome
Taste Disorders
Taxoids
Tear Gases
Temazepam
Temperature
Temporal Arteritis
Temporal arteritis
Temporomandibular Joint
Tendinopathy
Tendon Injuries
Tendons
Tennis Elbow
Tenosynovitis
Tension-Type Headache
Teratogens
Terbutaline
Terfenadine
Terminal Care
Testicular Hydrocele
Testis
Testosterone
Tetanus
Tetanus Antitoxin
Tetanus Toxoid
Tetany
Tetracycline
Tetracyclines
Tetrahydrocannabinol
Thalassemia
Theophylline
Therapeutics
Thiabendazole
Thiamine
Thiamine Deficiency
Thiazides
Thinness
Thiopental
Thioridazine
Thirst
Thompson
Thompson test
Thoracic Cavity
Thoracic Injuries
Thoracic Outlet Syndrome
Thorax
Thrombocythemia, Hemorrhagic
Thrombocytopenia
Thrombocytosis
Thrombocytosis, secondary
Thromboembolism
Thrombolytic Therapy
Thrombophilia
Thrombosis
Thumb
Thymectomy
Thymoma
Thyroglobulin
Thyroid Gland
Thyroid Neoplasms
Thyroid Nodule
Thyroiditis, Autoimmune
Thyroiditis, Subacute
Thyrotropin
Thyroxine
Tibial Fractures
Tic Disorders
Ticks
Tics
Tietze's Syndrome
Timolol
Tinea
Tinea Capitis
Tinea Pedis
Tinea Versicolor
Tinel's sign
Tinidazole
Tinnitus
Tiredness
Tissue Adhesives
Tobacco
Tobacco Use Disorder
Todd's palsy
Toe Joint
Toes
Tolerance
Tomography, Emission-Computed, Single-Photon
Tomography, X-Ray Computed
Tongue
Tongue, Fissured
Tongue, Hairy
Tonsil
Tonsillectomy
Tonsillitis
Tooth
Tooth
Tooth Abnormalities
Tooth Abrasion
Tooth Attrition
Tooth Avulsion
Tooth Discoloration
Tooth Erosion
Tooth Extraction
Tooth Injuries
Tooth Replantation
Tooth pain
Tooth, Deciduous
Tooth, Supernumerary
Tooth, Unerupted
Toothache
Toothpaste
Torsades de Pointes
Torticollis
Tourette Syndrome
Toxic Actions
Toxic polyneuropathy
Toxins, Biological
Toxoplasmosis
Toxoplasmosis, Congenital
Toxoplasmosis, Ocular
Trachea
Tracheal Stenosis
Tracheitis
Tracheostomy
Tramadol
Tranexamic Acid
Tranquilizing Agents
Transaminases
Transcutaneous Electric Nerve Stimulation
Transferrin
Translocation, Genetic
Transplantation
Transplants
Transportation
Transportation of Patients
Transsexualism
Transurethral Resection of Prostate
Travel
Travel
Travel
Trazodone
Tremor
Trenbolone
Trephining
Treponema pallidum
Tretinoin
Triage
Triamcinolone
Triamterene
Trichinella
Trichinella spiralis
Trichinosis
Trichomonas
Trichomoniasis
Tricuspid Valve
Trigeminal Neuralgia
Triglycerides
Trihexyphenidyl
Triiodothyronine
Trimethoprim
Trimethoprim-Sulfamethoxazole Combination
Trimipramine
Trismus
Trisomy
Triticum
Trophoblastic Neoplasms
Tropical Climate
Tropical Climate
Troubles postinfectieux
Trousseau's test
Trypanosomiasis
Tuberculoma
Tuberculosis
Tuberculosis Vaccines
Tuberculosis, Meningeal
Tuberculosis, Miliary
Tuberculosis, Pulmonary
Tuberous Sclerosis
Tularemia
Twins
Tympanic Membrane
Tympanic Membrane
Tympanic Membrane Perforation
Tympanometer
Tympanoplasty
Type 1 diabetes
Type 2;Diabetes mellitus;Diabetic Nephropathies;Diabetic Retinopathy;Dyslipidemias;Hemoglobin A
Typhoid Fever
U wave
U-wave
URTI
UTI
UVB
UVB phototherapy
Ulcer
Ulna Fractures
Ulnar Nerve Compression Syndromes
Ultrasonography
Ultrasonography, Doppler
Ultrasonography, Mammary
Ultrasonography, Prenatal
Ultraviolet Rays
Umbilical Cord
Unconsciousness
Unterberger’s marching test
Upper respiratory tract infection
Urea
Uremia
Uremic polyneuropathy
Ureter
Ureterolithiasis
Urethra
Urethral Obstruction
Urethritis
Uric Acid
Urinalysis
Urinary Bladder
Urinary Bladder Calculi
Urinary Bladder, Neurogenic
Urinary Calculi
Urinary Catheterization
Urinary Incontinence
Urinary Incontinence, Stress
Urinary Incontinence, Urge
Urinary Retention
Urinary Tract Infections
Urinary retention
Urinary tract infection
Urinary;Antibiotic Prophylaxis;Asymptomatic bacteriuria;Bacteriuria;C-Reactive Protein;Cefadroxil;Cefuroxime;Cephalexin;Ciprofloxacin;Coitus;Cystitis;Dysuria;Fosfomycin;Kidney Failure;Nitrofurantoin;Norfloxacin;Pseudomonas Infections;Pyelonephritis;Pyuria;Recurrence;Recurrent urinary tract infection;Renal Insufficiency;Trimethoprim;Trimethoprim-Sulfamethoxazole Combination;Ureter;Urethritis;Urinary Tract Infections;drug prophylaxis;methenamine hippurate;postcoital drug prophylaxis;prophylaxis;reinfection;self-medication
Urination
Urination Disorders
Urine
Urolithiasis
Urticaria
Urticaria
Uterine Cervical Dysplasia
Uterine Cervicitis
Uterine Contraction
Uterine Hemorrhage
Uterine Prolapse
Uterus
Uveitis
VAST
VDD pacemaker
VDDR pacemaker
VIN
VVI pacemaker
VVIR pacemaker
Vabra
Vaccination
Vaccination
Vaccines
Vaccines, Combined
Vaccines, Inactivated
Vacuum Extraction, Obstetrical
Vagicult
Vagina
Vaginal Discharge
Vaginal Smears
Vaginismus
Vaginitis
Vaginosis, Bacterial
Valproic Acid
Valsalva Maneuver
Vancomycin
Variant CJD
Varicella zoster
Varicocele
Varicose Ulcer
Varicose Veins
Vascular Surgical Procedures
Vasculitis
Vasopressins
Vasospasm, Intracranial
Vegetables
Venous Insufficiency
Venous Pressure
Venous Thrombosis
Venous thrombosis
Ventilation
Ventilator Weaning
Ventilators, Mechanical
Ventricular Fibrillation
Ventricular Function, Left
Ventricular Premature Complexes
Ventricular Premature Complexes
Ventricular response rate
Verapamil
Version, Fetal
Vertebrobasilar Insufficiency
Vertigo
Very low calorie diet
Vesico-Ureteral Reflux
Vestibular Diseases
Vestibular Neuronitis
Vincristine
Violence
Vipoma
Viral Hepatitis Vaccines
Viral Hepatitis Vaccines
Viral Vaccines
Viral;Lassa Fever;Marburg Virus Disease;Travel;Tropical Climate;Vaccination;Vaccines;Virus Diseases;Viruses;Yellow Fever;endemic area;incubation period;insect bites and stings;mosquito bite
Virilism
Virilism
Virulence
Virus Cultivation
Virus Diseases
Virus Diseases
Viruses
Vision
Vision Disorders
Vision Screening
Vision Tests
Vision, Low
Visual Acuity
Visual Fields
Visual Pathways
Visually Impaired Persons
Vitamin A
Vitamin B 12
Vitamin B 12 Deficiency
Vitamin B 6
Vitamin B Complex
Vitamin D
Vitamin D Deficiency
Vitamin K
Vitamins
Vitrectomy
Vitreous Detachment
Vitreous Hemorrhage
Vocal Cord Paralysis
Vocal Cords
Voice Disorders
Vomiting
Vulva
Vulvovaginitis
Waist-Hip Ratio
Waldenstrom Macroglobulinemia
Walking
Warfarin
Warts
Wasps
Water Deprivation
Water Intoxication
Water Purification
Water Supply
Water-Electrolyte Balance
Weber's test
Wegener Granulomatosis
Weight Gain
Weight Loss
Welding
Werdnig Hoffman disease
Wernicke Encephalopathy
Wheat Hypersensitivity
Whiplash injuries
Whooping Cough
Wickham's striae
Wild;Cats;Chiroptera;Dogs;Foxes;Immunoglobulins;Rabies;Rabies Vaccines;Sialorrhea;Ulcer;Vaccination;Wolves;Zoonoses;badger;bite wound;cattle;rabies immunoglobulin;wild animal bite
Wilson's test
Withholding Treatment
Wolff-Parkinson-White Syndrome
Wolff-Parkinson-White syndrome
Wolves
Workload
Wound Healing
Wound Infection
Wounds
Wounds and injuries
Wrestling
Wrist
Wrist Joint
Writing
Xerophthalmia
Xerostomia
Xylitol
Yeasts
Yellow Fever
Yellow Fever Vaccine
Yergason test
Yersinia
Yersinia Infections
Yolk Sac
Z-score
Zollinger-Ellison Syndrome
Zoonoses
Zoonoses
Zoonoses
Zygomatic Fractures
abdominal circumference
abdominal distress
abdominal obesity
abdominal probe
abduction stiffness
abductor paresis
aberrant conduction
aberrant supraventricula tachycardia
ablation
abnormality, congenital
abortus incipiens
abuse
accessibilité des services de santé
accessory conducting pathway
accessory navicular bone
accommodation ability
acetabular fractures
acetabular protrusion
acetic-acid wash
acetylcholinesterase antibody
acetylcholinesterase inhibitors
acne conglobata
acne fulminans
acquired lagophthalmos
acquired long QT syndrome
acrocyanosis
acromioclavicular dislocation
acromioclavicular ligament
acromioplasty
actinic cheilitis
action tremor
activated partial thromboplastin time
active hepatitis
acute angle-closure glaucoma
acute back pain
acute dyspnea
acute fulminant hepatitis
acute fulminant hepatitis A
acute fulminant hepatitis B
acute fulminant hepatitis C
acute giardiasis
acute headache
acute hemorrhage
acute hepatitis
acute interstitial nephritis
acute iritis
acute leukemia
acute low back pain
acute lower limb ischemia
acute lower respiratory tract infection
acute mania
acute mastoiditis
acute neutropenia
acute porphyria
acute prostatitis
acute psychosis
acute respiratory insufficiency
acute urticaria
acute viral hepatitis
acute whiplash injury
addiction
adenomatous hyperplasia
administration, inhalation
adnexal varices
adolescent
adolescent gynecomastia
adrenal gland neoplasms
adrenergic beta2-agonist, long-acting
adrenergic beta2-agonist- long-acting
adrenergic syndrome
adrenocortical neoplasms
aeroplain
aerosol infection
aggressive conduct disorder
air conduction
air conduction treshold
aircraft
akathisia
alarm mattress
albumin-creatinine ratio
alcohol withdrawal
alcohol withdrawal syndrome
alcohol-related diseases
alcoholic brain atrophy
alcoholics anonymous
aldolase
aldosterone-renin ratio
alexithymia
alkaline diuresis
alkalinization
alkalization of urine
allogeneic stem-cell transplantation
alpha 1-Antitrypsin Deficiency
alpha-1-blocking agents
alpha-1-fetoprotein
alpha-Fetoproteins
alpha-adrenergic agonists
alveolar process fracture
amalgam tattooing
ambulance equipment
amebiasis
amebic abscess
amebic cyst
amebic dysentery
ameboma
amnesia, transient global
amniotic fluid index
amyloidosis, cardiac
amyloidosis, reactive
amyloidosis, senile
anal abscess
anal cleft eczema
anal fistula
anal hematoma
analgesic headache
analgesics, non-narcotic
androgenic effects
anemia, secondary
aneurysm surgery
angioectasia
angle of the mouth
angle of the mouth fissuring
angle of the mouth ulceration
animal dander allergy
ankle dorsiflexion
ankle fracture
ankle instability
ankle ligament injury
ankle pressure
ankle-brachial index
annual check-up
anodontia
anosmia
anovulatory bleeding
anoxemia
anoxia
anoxia
anterior cerebral artery
anterior cruciate ligament injury
anterior fossa fracture
anterior ischemic opticus neuropathy
anterior serrate muscle
anterior talo-fibular ligament
anti-Fxa
anti-HBc antibodies
anti-HBs antibodies
anti-Hbe antibodies
anti-IgA antibodies
anti-IgA antibody
anti-cholinesterases
anti-gliadin antibody
anti-phospholipid syndrome
antiandrogenic drugs
antibiotic treatment
antibiotic treatment
antibiotic treatment
antibiotic-associated diarrhea
anticholinergic syndrome
anticholinergic syndrome, central
anticoagulant therapy
anticoagulation
antidiabetic drug, oral
antidote for benzodiazepine
antihistamines
antileukotrienes
antimicrobial therapy
antimicrobial therapy
antimicrobial therapy
antimicrobial therapy guidelines
antimicrosomal antibody
antineoplastic agent treatment
antineutrophil cytoplasmic antibodies
antior perineal anus
antiphospholipid syndrome, primary
antipsychotic agents, high-dose
antipsychotic agents, small dose
antiseptic bath
anxiety, reactive
aortic arch angiography
aortic dissection
aortic ejection sound
aortic valve replacement
apathetic depression
aperitif
apnea index
apnea-hypopnea index
apolipoproteins B
apolipoproteins E
apraxias
arcanobacter
aromatase inhibitors
arousal index
arterial blood gas analysis
arterial blood gas analysis
arterial occlusion
arthritis, rheumatoid, seronegative
arthrocentesis
artificial mitral valve
ascites puncture
aseptic bursitis
aseptic synovitis of the hip
aspartylglucosaminuria
aspiration sample
asplenia
associated disease
astestos exposure
asymmetric polyneuropathy
asymmetric tonic neck reflex
asymptomatic bacteriuria
asymptomatic chlamydial infection
asymptomatic glucosuria
atopic cheilitis
atovaquone
atrial demand pacemaker
atrial pacing
atrophic corpus gastritis
atrophic macular degeneration
atrophic vaginitis
attack of unconsciousness
attention deficit disorder
attention-deficit disorder
atypic hyperplasia
atypical facial pain
auditory agnosia
aura
auscultation of the abdomen
autoimmune adrenal insufficiency
autoimmune urticaria
autonomic neuropathy
avoidance diet
avoidance-exposure test
avulsed limb
avulsion fracture
azoles
back pain in pregnancy
background retinopathy
bacterial culture
bacterial culture
bacterial diarrhea
bacterial pneumonia, secondary
bacterial sample
bacterial spondylitis
bacterial tracheitis
bacterial vaginosis in pregnancy
bacteriuria in pregnancy
badger
bag urine
balanitis
balanitis circinata
balanoposthitis
balloon tamponade
barley allergy
bartholin cyst
bartholinitis
basal insulin
base deficit
base excess
basic ointment
basilar migraine
basilar skull fracture
basophilia
battery
bear meat
bed bug bite
bed patient
bee sting
bee sting allergy
beef
behavior disorder, reactive
benign positional vertigo
benzathine penicillin
benzodiazepines
beta-1 selective adrenergic blocker
betasympathomimetic, long-acting
better ear hearing level
bicarbonates, standard
bicornuate uterus
bifascicular block
big toe
bilateral edema
bilateral subdural hematoma
bile duct stricture
bile pancreatitis
bile vomiting
biliary pain
binge eating disorder
biological valve
biperiden
biphasic T wave
biphasic defibrillator
biphasic oral contraceptives
biphasich p wave
bipolar pacemaker
birch pollen allergy
bird flea
bite wound
black fly
black stool
bladder irritation
bladder punction
bladder puncture
bladder tamponade
blast cells
bleeding angiodysplasia
bleeding complication
blepharoptosis, congenital
blighted ovum
blood alcohol concentration
blood cell count
blood clot
blood compatibility test
blood culture
blood exposure
blood flow murmur
blood gas monitoring, transcutaneous
blood group antibodies
blood lipids
blood oxygen saturation
blood pH
blood picture
blood pressure cuff
blood pressure, systolic
blood sample
blood smear
blood viscosity
blood-borne infection
bloodstained liquor
blue spot
boat
body building
body louse
body louse bite
body part warming
bone age
bone cancer
bone conduction threshold
bone density measurement
bone healing
bone injury
bone marrow aspiration
bone marrow depression
bone metastasis
bone pain
bone scan
bowel sounds
bradyarrhythmia
brain contusion
brain neoplasms
brain neoplasms, central
brain neoplasms- central
break-through bleeding
break-through pain
breast duct obstruction
breast edema
breast examination
breast feeding, exclusive
breast growth
breast lump
breast milk jaundice
breast packing
breast tenderness
breast-feeding position
breastfeeding counselling
breastfeeding techniques
brief intervention
bright light therapy
brinzolamide
brittle diabetes
broad-complex tachycardia
bronchial obstruction
bronchodilation test
bronchodilator agents
bubo
building
bulbar sign
bulbitis
bulk laxatives
bullous disease
bullying
bumblebee allergy
bumblebee sting
bumetadine
burn treatment
burn, superficial
burned area
burnout, professional
bursal fluid
bursitis, prepatellary
bursitis, septic
cabergoline
calcaneal fracture
calcaneal stress fracture
calcific shoulder tendinitis
calcified aortic valve
calcified arthritis
calcified bursitis
calcium chloride
calcium deficiency
calcium glucobionate
calcium lactate
calcium oxalate stone
calcium supplementation
calcium-channel blocker antidote
calcium-phosphate product
calculation of expected date of delivery
calf edema
calf pain
calf thrombosis
cancer follow-up
cancer pain
cancer patient
cancer recovery
cancer relapse
cancer screening
cancer sequela
cancer stage
cancer, secondary
capillary blood gas analysis
capillary refill
carbohydrate-deficient transferrin
carbon dioxide laser
carbon dioxide partial pressure
carbon dioxide partial pressure
carboxyhemoglobin
carboxyhemoglobinemia
cardiac axis
cardiac syncopee
cardiolipins
care subvention
carhart notch
carotic massage
carotid TIA
carotid angiography
carotid ultrasonography
carpal ganglion
carpal tunnel syndrome
cast boot
cast treatment
casts, surgical
cat bite
catarrhal stage
catheter sample
catheterization frequency
catheterization, long-time
cation-exchange resin
cattle
cauda equina syndrome
cavernous body of the penis
cefuroxime axetil
celecoxib
celiac disease diet
cellulitis, preseptal
central nervous system agents
central nervous system injury
central retinal artery occlusion
central;hypothyroidism
cephalosporin allergy
cercaria
cereal allergy
cerebellar atrophy
cerebellar degeneration
cerebellar disease
cerebellar hemorrhage
cerebellar herniation
cerebellopontine angle tumor
cerebral atrophy
cerebral lymphoma
cerebral metastasis
cerebral venous thrombosis
cerebrospinal fluid cytology
cerebrospinal fluid leak
cervical canal
cervical disc replacement
cervical nerve roots
cervical rotation-lateral flexion test
cervical spine injury
cervical vertebral dislocation
cervical vertigo
cervix
cestoda infections
chamber test
chamber-counting
change in blood picture
cheek edema
cheek lesion
chest auscultation
chickenpox in pregnancy
child
child abuse
child care subsidies
child development
child health surveillance
child protection act
child resuscitation
child with cancer
child, preschool
childhood anemia
childhood asthma
childhood balanitis
childhood convulsions
childhood diabetes
childhood epiglottitis
childhood epilepsy
childhood immunodeficiency
childhood itch
childhood meningitis
childhood otitis media
childhood pneumonia
chlamydia, ocular
chlamydia-induced arthritis
chlamydial antibodies
chlamydial cervicitis
chlamydial culture
chlamydial urethritis
chloride excretion
chlorine dioxide
chloroguanide
choanal polyp
cholinergic antagonists
cholinergic crisis
cholinergic syndrome
cholinergic urticaria
chondromalacia patellae
choreoathetosis
chorion villous sampling
chorion villous sampling
chrisis intervention
chromosome examination
chronic asthma
chronic atrial fibrillation
chronic back pain
chronic diarrhea
chronic eczema
chronic frontal sinusitis
chronic giardiasis
chronic headache
chronic inflammatory bowel disease
chronic ischemia
chronic keratoconjunctivitis
chronic low back pain
chronic maxillary sinusitits
chronic neuroborreliosis
chronic neutropenia
chronic otitis externa
chronic pain syndrome
chronic parotitis
chronic paroxysmal hemicrania
chronic prostatitis
chronic pulmonary disease
chronic sphenoidal sinusitis
chronic thyroiditis
chronic toxoplasmosis
chronic ulcer
chronic urticaria
chronic whiplash injury
circulatory disturbance
circulatory stabilization
circumcorneal injection
clasp-knife spasticity
class III antiarrhythmic agents
class Ia antiarrhythmic agents
claudication, spinal
clavicle
clavicle fracture
clavicle luxation
clean-voided urine specimen
clearing the airway
cleft palate, hidden
climate therapy
clonic seizures
clue cell
clue cells
clumsy child
coccygodynia
coccyx fracture
cognitive capacity
cognitive function
cognitive therapy
coilocytic atypia
cold agglutinins
cold urticaria
collateral ligament injury
collection of a specimen
colloid cyst
colonic carcinoma
colonization
colorectal cancer
columnar atypia
combined hepatitis A and B vaccine
combined valcular disease
combustion gases
comedonic acne
common peroneal nerve
common peroneal nerve entrapment
communicable diseases act
community care assessment
community-acquired pneumonia
complete atrioventricular block
complete atrioventricular block
complete blood count
complete uterovaginal prolapse
compression therapy
compression ultrasonography
compulsory treatment
conazoles
conduction time
confused aged
congenital muscular dystrophy
congenital;cleft palate
conjugated bilirubin
conjunctival discharge
connective tissue disease
conscript
conservative treatment
conservative treatment
constipation
constipation in pregnancy
contact burn
contact isolation
contact urticaria
continence
continuous combination hormone replacement therapy
continuous murmur
contraception
contraceptive foam
contraceptive implant
contraceptive injection
contraceptive patch
contraceptive ring
contraction of the uterus
contrast study
convergence, ocular
convulsions
cooling
copper allergy
coproporphyria
coracoclavicular ligament
core temperature
corneal erosion
corneal surgery
corpus luteum cyst
corpus luteum insufficiency
corpus luteum rupture
cortical vascular dementia
corticosteroid emulsion
corticosteroid injection
corticosteroid injections
corticosteroid treatment
costocondral junction
cough irritation
cough medicine
coughing phase
coughing spell
counting
cover test
cramp
cranial traction
cremor
crista biopsy
critical ischemia
crush injury
cyanide antidote
cyclooxygenase 2 inhibitors
cylindrical eyeglasses
cystic acne
cystine stone
cystometry
cytological examination of urine
dark adaptation
dark stools
dark urine
daytime fatigue
death investigation
death of a child
debriefing
deciduous tooth injury
decreased consciousness
decubitus mattress
deep burn
deep venous insufficiency
deep venous thrombosis
deep venous thrombosis prophylaxis
deer fly
deformity
defusing
degradation hemolysis
delayed growth
delayed language and speech development
delivery of the placenta
delta wave
demand pacemaker
dementia paralytica
demyelination
dental agenesis
dental anesthesia
dental crown fracture
dental radicular fracture
depression
depression, adolescent
depression, psychotic
depression, reactive
dermographism
dermoid cyst rupture
desquamative gingivitis
determining time of death
detrusor hyperreflexia
detrusor muscle
development, psychic
developmental disabilities services
developmental disturbance
dexamethasone
dexamethasone test
diabetes, secondary
diabetic amyotrophy
diabetic maculopathy
diabetic ulcer
dialysis amyloidosis
diarrhea prevention
diarrhea, prolonged
diastolic blood pressure
diastolic heart failure
diastolic heart failure
diastolic murmur
diazepam loading
diazepam rectiole
dietary habit
differential blood count
difficulty falling asleep
digital blood pressure monitor
digitalis effect
digitalis intoxication
diloxanide furoate
dimethyl sulfate
dioptre
diplegia
dipsogenic polydipsia
dipstick test
direct inguinal hernia
disability
discharging tympanostomy tube
dislocated fracture
disorder of cerebrospinal fluid circulation
display screen work
disseminated borreliosis
diverticular bleeding
dog bite
domestic water
domiciliary oxygen
dominant hemisphere
doppler stethoscope
dorzolamide
double depression
drawer test
drinking water
drinking water disinfection
drop attack
drug
drug abuse screening test
drug addict
drug addict mother
drug overdose
drug prophylaxis
drug prophylaxis
drug prophylaxis
drug provocation test
drug research
drug safety
drug safety test
drug-induced parkinsonism
drug-induced pneumonitis
drug-induced syncope
drugs
dry cheilitis
dry eyes
dry powder inhaler
dual energy x-ray absorptiometry
dust mite allergy
dynamic hip screw
dynamic mattress
dyscalculia
dyserythropoiesis
dysfibrinogenemia
dysfunctional uterine bleeding
dysgraphia
dyslipidemia, secondary
dysmenorrhea, primary
dysmenorrhea, secondary
dysosmia
dysphasia
dysplasia
ear canal exostosis
ear canal polyp
ear canal tumor
ear drops
ear injury
ear tampon
ear wax removal
early pregnancy
early rehabilitation
early repolarization
echinococcal antibodies
ectopic tooth
eczema
eczema of the ocular region
eczema, secondary
edema, orthostatic
ejection fraction
ejection murmur
elastic bandage
electric stimulation therapy
electrical axis
electrical axis of the heart
electrolyte balance
electrolyte imbalance
embolism, cardiac
embolization, systemic
emmetropia
emotional disorder
emotional disorder, reactive
emotional disturbance
enamel caries
enchondromatosis
encountering the family
end-expiratory wheezing
endemic area
endocarditis prophylaxis
endometrial ablation
endometrial biopsy
endometrial cancer
endometrial cyst rupture
endometrial neoplasms
endometrial polyp
endometrioma
endometritis in pregnancy
endomysium antibodies
endoprosthesis
endoprosthesis detachment
endoscopic treatment
endotoxine shock
enteroarthritis
enterocele
enterotoxigenic Escherichia coli
environmental toxin
enzymatic debridement
eosinophilic fasciitis
epicutaneous light-sensitivity test
epidermoid tumor
epididymal pain
epididymo-orchitis
epilepsy, tonic
episcleritis
episodic tension headache
epithelial atypia
equianalgesic dose
equivalent dose
eradication treatment
erectile dysfunction
erection drugs
erosion
erosive gastritis
erythema infectiosum in pregnancy
erythrocyte concentrate
erythrocyte mass
erythrocyte morphology
erythrocyte volume, mean cell
erythrocytosis, relative
erythrodermic psoriasis
erythroplasia
erythroplasia of Queyrat
escitalopram
esophageal achalasia
esophageal carcinoma
esophageal dilatation
esophageal hemorrhage
esophageal hemorrhage
esophageal pH
esophageal pH monitoring
esophageal tamponade
esophageal ulcer
estimated weight
estradiol valerate
estrogen therapy
euthyroid nodular goiter
euthyroidism
evening insulin
evoked potential study
excessive alcohol use
excitability
excretion exposure
exercise restriction
expected length
expiratory difficulty
exploitation
exposure
exposure challenge test
extrapulmonary tuberculosis
extrapyramidal symptoms
exudates and transudates
exudative macular degeneration
eye contusions
eye-opening
eyelid edema
eyelid injury
eyelid wound
facial itch
facial laceration
facial muscle spasm
facial paralysis, central
famciclovir
fasciotomy
fast-growing lymphoma
fasting blood glucose
fat pad
fatigue syndrome
fatty acids, omega-3
fatty cremor
fear of childbirth
fecal blood
fecal blood
feeding bottle
femora nerve entrapment
femoral diaphyse fracture
femoral nerve entrapment
femoral pain
femoral pulse
femoral stress fracture
fentanyl patch
fentanyl, transdermal
fetal bradycardia
fetal chromosome study
fetal injury
fetal malfrmation
fetal morphology
fetal premature cardiac complexes
fetal screening
fetal tachycardia
fiberglass cast
fibrate
fibrin fibrinogen degradation products
fibrosis, preretinal
fibular fracture
fibulocalcanear ligament
finger amputation
fingertip dermatitis
first aid kit
first aid, psychological
first degree atrioventricular block
first-degree burn
first-void urine
fissure fracture
fixation of the sample
fixed erythema
flaccid paralysis
flame burns
flat condyloma
flea bite
flexural psoriasis
flight
fluticasone
focal dystonia
focal epilepsy
focal epileptic seizure
folate substitution
follicle
follicular thyroid carcinoma
folliculitis, fungal
follow-up
follow-up endoscopy
follow-up test
follow-up testing
follow-up tests
follow-up visit
food handler
food intolerance
food vomiting
foot deformity
foreign body
foreign body of cornea
fosfenytoin
foveal hemorrhage
fracture
fracture of a finger
fracture of femoral bone shaft
fracture of the patella
fractures
free running test
frontal lobe tumor
frontal pain
frozen plasma
frozen shoulder
fulminant colitis
functional dyspepsia
functional dysphonia
functional endoscopic sinus surgery
functional ovarian cyst
functional proteinuria
fundal height measurement
fungal culture
furuncle, fungal
gait
gait disorders, neurologic
gait disturbance
gallbladder neoplasms
gallstone ileus
gamma-Globulins
gamma-Glutamyltransferase
gas exchange disturbance
gas leak
gastric heterotopia
gastritis
general condition
generalized anxiety disorder
generalized itch
genu valgus deformity
genu varum
gestodene
gingival abscess
gingival caries
gingival swelling
gland cyst
glandular tularemia
glans penis
glioblastoma multiforme
glossitis rhomboidea mediana
glucocorticoid course, oral
glucocorticoid substitution therapy
glucocorticoid suppression
glucocorticoid therapy
glucose tolerance test, oral
glutamic acid decarboxylase antibody
gluten-free diet
glycosuria in pregnancy
gold sodium thiomalate
gonadotropin deficiency
gout, secondary
granulating ulcer
granulocytosis
grasp reflex
greenstick fracture
groin pain
group counseling
growing pains
growth
growth chart
growth disorders
growth hormone
growth spurt
guarding
gunshot wound to the face
guttate
guttate psoriasis
gynatresia
gynecological infection
gynecological ultrasound
habitual luxation of patella
habitual patellar luxation
haemochromatosis
hair
hair loss
hallux fracture
hallux valgus angle
haptoglobins, serum
hazards of anesthesia
head circumference
head protective reflex
head weight bearing
headache
headache in pregnancy
headache, psychogenic
health examination
health examination of an elderly person
health protection act
health supervision
hearing level
heart diseases
heart enzymes
heart failure, congestive, chronic
heart failure, systolic
heart injury
heart murmur, systolic
heart rate objective
heartburn in pregnancy
heat edema
heat urticaria
heavy metal poisoning
heel pain
heel-buttoch test
helicobacter pylori antibodies
hemarthrosis of the knee
hematochezia
hematological malignancy
hematoma, subdural, subacute
hemiarginate
hemiballism
hemiplegia
hemiprosthesis
hemochromatosis, primary
hemochromatosis, secondary
hemocompatibility test
hemolytic icterus
hemorrhagic anemia
hemorrhoid classification
hemorrhoid strangulation
hemorrhoidal crisis
hemorrhoids, prolapsed
heparin prophylaxis
heparin therapy
hepatic cholestasis of pregnancy
hepatic metastasis
hepatitis B carrier
hepatitis B exposure
hepatitis C exposure
hepatitis exposure
hepatitis serology
hepatitis, autoimmune
herald patch
hereditary angioneurotic edema
hereditary cancer
hereditary colorectal cancer
hereditary developmental disorder
hereditary long QT syndrome
hereditary myopathy
hereditary neuropathy
hereditary retinal degeneration
hereditary taint
hernia reposition
heroin addiction treatment
heroin antidote
heroin overdose
herparin prophylaxis
herpes infection, primary
herpes, primary
herpesvirus 1, human
herpesvirus 2, human
hidden WPW
hidden;speech therapy;surgical therapy
high-grade squamous intraepithelial neoplasia
high-resolution computed tomography
hilus
hip arthritis
hip osteoarthritis
hip pain
home monitoring
hook plate
hormonal contraception
hormone effect
hormone implants
hormone-releasing IUD
horsefly bite
hourly diuresis
humeroulcan dislocation
humidifier
hyaluronate
hydatid cyst
hydrogen-ion concentration
hygiene instructions
hymenoptera hypersensitivity
hyperactivity
hypercholesterolemia, secondary
hyperimmunoglobulin
hyperkeratosis
hyperlipidemia, secondary
hypermobile testis
hyperosmia
hyperphosphatemia
hyperreactivity
hypertension, orthostatic
hypertensive crisis
hypertensive retinopathy
hypertonic dehydration
hypertrophic lichen planus
hyperventilation
hyperventilation syndrome
hyperventilation test
hyperventilation, psychogenic
hyperviscosity
hypervolemia
hypnagogic hallucination
hypnotic medication
hypogonadism, primary
hypohidrotic ectodermal dysplasia
hypomagnesemia
hypomania
hypopnea
hyposmia
hypothyroidism, central
hypothyroidism, postpartal
hypothyroidism, subclinical
hypotonic dehydration
iatrogenic hyponatremia
idiopathic chronic urticaria
idiopathic hyponatremia
idiopathic intracranial hypertension
idiopathic obstipation
idiopathic proctalgia
iliotibial band pain
immediate test
immersion injury
immobilization period
immunohemolysis
impaired fasting glucose
impaired joint mobility
impaired vision
impotence, organic
impotence, primary
impression fracture
in-dwelling urinary catheterization
inability to work
incarcerated hernia
incarceration
incidental exercise
incipient asthma
incomplete LBBB
incomplete RBBB
incubation period
incubation period
incubation period
indirect inguinal hernia
individual psychotherapy
indoor air
induction loop
industrial gases
inequality of length
infant, premature
infected burn
infection, primary
infectious diarrhea
infectious eczema
inflammatory myelopathy
infraspinatus muscle
infraspinatus test
infusion cannula
inguinal rash
inhalation anthrax
inhalation therapy
inhaled anticholinergics
inhaled beta-2 agonists
inhaled cromoglycate
inhaled steroids
inherited thrombophilia
inhibin A
initial dose
initiation of warfarin treatment
injection needle
innocent heart murmur
insect bites and stings
insertion
insomia
insomnia
inspiration difficulty
instability
instrumental activities of daily life
insulin analogue
insulin injection techniques
insulin sensitivity
insulin treatment
insulin, neutral
intention tremor
intermetatarsal angle
intermittent catheterization
intermittent strabismus
internal corticosteroid treatment
internuclear ophthalmoplegia
interpersonal psychotherapy
intestinal diseases
intestinal lavage
intestinal metaplasia
intestinal villi
intolerance
intracavernous injections
intracavernous prostaglandin
intracranial aneurysm
intracranial pressure
intramedullary nail
intraurethral prostaglandin
intrauterine device removal
intrauterine sampling
intravascular hemolysis
intravesical treatment
intrinsic sympathomimetic activity
intubation, gastrointestinal
intussusception
inverse psoriasis
inversion injury
inversion test
involuntary crying
involuntary laughing
involuntary movements
involuntary weight loss
iodine tincture
ionized calcium
iritic neovascularization
iron substitution
iron substitution, oral
iron supplement
iron treatment
irritant gas
irritated cough
ischemic ulcer
islet cell antibody
isolated fibular fracture
isolated systolic hypertension
isolated tibial fracture
isotonic dehydration
jaw claudication
joint amyloidosis
joint examination
joint replacement
joint swelling
joint tap
joints, clinical examination
jumper's knee
juvenile autoimmune thyroiditis
juvenile rheumatoid arthritis
kerion
knee examination
knee instability
knee pain
labium
laboratory test
laboratory test result
lacrimal sac
lactose-ethanol test
lactose-hydrolyzed milk
lacunar infarction
lagophthalmos
large for date
laryngotracheitis
laser uvulopalatoplasty
late borreliosis
late infection
late symptoms
latent autoimmune diabetes of adulthood
lateral malleolar fracture
lateral meniscus
latex-free gloves
laxatives, stimulating
learning to stay dry
left anterior fascicular block
left atrial hypertrophy
left bundle branch block
left posterior fascicular block
leg cramp in pregnancy
leg edema
leg pain
legislation of social work with intoxicant abusers
lercanidipine
leukemia, secondary
leukocyte-depleted packed red cells
leukoencephalopathy
leukokoria
levator ani muscle
level of consciousness
levomepromazine
lichen bullosus
lichen hypertrophicus
lichen planus, reticular
licorice-induced syndrome
lifestyle change
lifestyle counselling
ligament injury
ligament injury
light chain myeloma
light colored stools
light urticaria
light water mattress
limb ache
limb itch
limping
linear skull fracture
lip swelling
listeria infection in pregnancy
lithotomy
live vaccine
live virus vaccine
liver cyst
load and go
loading dose
local anesthesia
local anesthetic hypersensitivity
local itch
locked knee
lofexidine
long QT time
long abductor muscle of thumb
long thigh-and-leg plaster
long thoracic nerve
long-chain triglycerides
long-time steroid treatment
loop diuretics
lotion
louse bites
louse comb
low back pain
low back pain, subacute
low output syndrome
low pressure
low-dose aspirin
lower abdominal pain
lower extremity cast
lower extremity embolism
lower extremity weakness
lower limb fracture
lower limb ischemia
lower motor neuron injury
lubricant
lumbal nerve roots
lumbar spinal stenosis
lumbar spine
lumbar spine fracture
lung cyst
lung injury
lung irradiation
lung maturation
lung perfusion scan
lung perfusion scan
luteal phase endometrium
lymph node package
lymphangitis carcinomatosa
lymphocytoma
lymphoma, small-cell
lymphstasis
lynestrenol
maceration
macroalbumiuria
macrocytosis
macroglobulinemia
macropsia
macroscopic hematuria
macular edema
macular hole
macular hyperkeratosis
macule
maculopapular rash
magnesium supplement
magnet ECG
maintenance therapy
major depressive disorder
malaria prophylaxis
malassezia
male hypogonadism
malignant lump
malleolar ankle fracture
malleolar distance
malleolar fracture
marsupialization
maturation index
maxillary sinus ultrasonography
mean cell volume
mechanical hemolysis
mechanical ileus
mechanical valve
mechanical wound debridement
media sclerosis
medial meniscus
medial tibial syndrome
medical examination in pregnancy
medication of an elderly person
medication review
medicolegal autopsy
medium-acting insulin
medium-depth burn
megaloblactic erythropoiesis
megestrol
melanotic macule
melena
memory screen
meningeal carcinosis
menorrhagia
mental health act
menthol lotion
meralgia paresthetica
mercury battery
mesalazine
metabolic acidosis
metabolic alkalosis
metabolic myopathy
metabolic spinal cord disease
metabolic tremor
metal taste
metamorphopsia
metastases
metastatic cancer
metatarsal V fracture
metatarsal fracture
metatarsal stress fracture
methanol poisoning
methenamine hippurate
miconazole gel
microadenoma
microalbuminuria
microangiopathy
microcytic anemia
micropsia
microscopic hematuria
microscopic polyangiitis
microwave therapy
mid-urine sample
migraine
migraine drug
migraine in pregnancy
migraine nausea
migraine prophylaxis
mild depression
mild depression
milk restriction
milk substitutes
mini-mental-state examination
mini-mental-state examination
miniheparin
minus glasses
mitochondrial diabetes
mixed cryoglobulinemia
mixed dust pneumoconiosis
mixed flora
mixed infection
mixed period
mixed poisoning
mixture insulin
moccasin tinea pedis
moccasin-type tinea pedis
mode of delivery evaluation
moderate alcohol use
moderate depression
moderate depression
mogigraphy
mold allergy
mold damage
mold exposure
mold problem
monoarthritis
monocytosis
monophasic defibrillator
morning hyperglycemia
morning nausea
morphology
mosaic wart
mosquito bite
motor development
motor response
mouth opening difficulty
mouth, stomach tube
mouth-to-mouth resuscitation
moyamoya disease
mucous membrane atrophy
mucous membrane bleeding
mucous membrane irritation
mucous membrane pemphigoid
mucous membrane prolapse
mucous membrane swelling
multi-injection regimen
multiple cerebral infarctions
multiple mononeuropathy
multiple sleep latency test
multiple-drug chemotherapy
multiprofessional rehabilitation
muscle biopsy
muscle compartment syndrome
muscle cyst
muscle hematoma
muscle injury
muscle necrosis
muscle relaxant
muscle strain
muscle-eye-brain disease
muscular disease in early childhood
muscular diseases, secondary
musician's cramp
myasthenic crisis
mycid reaction
mycophenolate mofetil
myelin proteins
myelinolysis
myelotomy
myocardial ischemia
myocarditis
myoma necrosis
myoma torsion
myoma, submucotic
myringitis
myringoplasty
nail diseases
nap
narrow-complex tachycardia
nasal CPAP
nasal dilator
nasal foreign body
nasal polyp extirpation
nasal septal deviation
nasal steroids
native x-ray of spine
nausea
navicular fracture
navicular stress fracture
near vision
near vision acuity
nebulizers and vaporizers
neck
neck lump
necrotic pustule
necrotic ulcer
need for sleep
neglect
neonatal herpes infection
neoplasms, submucotic
neovascularization
nerve injury
nerve root compression
neuralgia
neuroadaptation
neurofibromatosis type 2
neurogenic impotence
neuroglucopenic symptoms
neurological development
neuromuscular junction disease
neuropathic pain
neuropathic ulcer
neuropathy, ocular nerve
neuropathy, sensory
neuropsychological disorder
neuroradiology
neutrophilic leukocytosis
nicotine addiction test
nicotine chewing gum
nicotine inhalator
nicotine nasal spray
nicotine patch
nicotine replacement therapy
nicotine tablet
night urine
night urine albumin
night urine collection
nightmare
nipple abrasion
nit
nitrate infusion
nitrite test
nitroglycerin
nitroglycerin induced syncope
nitroglycerine
nociceptive pain
non-A non-B hepatitis
non-ketotic hyperglycaemic hyperosmolaric coma
non-pharmacological treatment
nonbleeding aneurysm
nondominant hemisphere
nonketotic coma
nonphysiologic pacemaker
nonselective beta-blocker
nonspecific low back pain
nonsynchronized shock
norethindrone acetate
normal flora
normoblastic erythropoiesis
normocytic anemia
normovolemia
normovolemic anemia
nostril
nuchal translucency screening
nucleic acid amplification test
nummular atopic eczema
nummular eczema
obesity hypoventilation syndrome
obligation to give evidence
obsession
obsessive fear
obsessive thought
obstruction
obstructive bronchitis
obstructive ileus
obstructive respiratory infection
occipital lobe tumour
occipital-wall distance
occipitofrontal diameter
occlusion of the central retinal vein
occupational asthma
occupational health examination
occupational viral exposure
ocular muscle paresis
ocular syndrome
oculoglandular tularemia
oculomotor nerve paresis
ofloxacin
oily patch
olanzapine
olecranon bursitis
olfactory hallucination
oligoarthritis
oligoarticular rheumatoid arthritis
onycholysis
operative risk
ophthalmia
ophthalmia electrica
opiate antidote
opiate withdrawal
opiate withdrawal syndrome
optic nerve compression
optic path compression
oral anticoagulant
oral burning
oral erythema multoforme
oral exposure test
oral eyrthroplakia
oral fungal infection, pseudomembranotic
oral lupus erythematosus, discoid
oral moistening substances
oral mucosal pigmentation
oral pain
oral pemphigoid, bullous
oral pemphigus
oral;beta-1 selective adrenergic blocker;evening insulin;fasting blood glucose;home monitoring;lifestyle change;lifestyle counselling;microalbuminuria;night urine albumin;prevention
orbital cellulitis
organ transplant recipient
orthodontic retainer
orthostatic test
osmotic diuresis
osmotic laxative
osteoarthritis
osteochondritis of the knee
osteonecrosis
osteopenia
osteoporosis, secondary
osteoporotic fracture
ovarian cyst rupture
ovarian cyst torsion
ovarian injury
ovarian neoplasms
ovarian torsion
ovarian tumor torsion
ovarion cyst torsion
overactive bladder
overflow diarrhea
ovulation bleeding
ovulation pain
ovulatory bleeding disorder
oxitropium
oxybutynin
oxygen desaturation index
oxygen partial pressure
oxygen partial pressure
oxygen therapy device
pain
painful arch
palate edema
palindromic rheumatism
palliative cancer surgery
palliative radiotherapy
palmar aponeurosis
pancreas-kidney transplantation
pancreatic adenocarcinoma
pancreatic enzymes
pancreatic neoplasms
panencephalitis
panic-associated dizziness
papillary
papillitis
papular urticaria
papule
parabasal cell
paracusis Willisii
paraesophageal hernia
paralysis, oculomotor nerve
paralysis, psychogenic
paranoid depression
parasitic diarrhea
parenchymal icterus
parietal lobe tumor
parosmia
parotitis, purulent
paroxysmal proteinuria
paroxysmal supraventricular tachycardia
paroxysmal vertigo
partial bundle branch block
partial nail avulsion
patch, primary
patellar grinding
patient with a heart valve prosthesis
pectus carinatum
pelvic floor muscles
pelvic floor weakness
pelvic fracture
pelvic inflammatory disease
pelvic stress fracture
pelvis spastica
pen doppler
penicillin allergy
pepper gas
perception
perception disturbance
percutaneous transluminal coronary angioplasty
perforation
perfusion scan
periampullar pancreatic adenocarcinoma
perianal abscess
perichondritis
perimetry
perimyocarditis
periocular dermatitis
periorbital cellulitis
periostitic pain
peripheral circulation
peripheral facial paralysis
peripheral neuropathy
peripheral neutropenia
peripheral paralysis
peripheral paresis
peroneal nerve entrapment
peroneal paralysis
pharyngeal edema
pharyngeal exudate
phencamphamine
phenolization
phlebitis, superficial
phobic disorders
phosphate deficiency
phosphate restriction
phosphenytoin
phosphorus restriction
photoallergic reaction
photocontact allergy
physician's certificate
physiological murmur
physiological pacing
pill rolling tremor
pilocytic astrocytoma
pin point-tenderness
pineal neoplasms
piriformis syndrome
pitting edema
pituitary neoplasms
plantar wart
plaque
plaque psoriasis
plasma cell disease
plasma glucose
plasma sodium
plate and screw fixation
plate fixation
pleural aspiration
pleural effusion sample
pleural tap
pleurocentesis
pleurocentesis
plexus injury
plexus neuritis
pneumonia
pneumonia, hospital
pneumothorax, secondary
pneumothorax, spontaneous
pollen allergy
polyaromatic hydrocarbons
polyarthritis
polyclonal immunoglobulin
polycythemia, secondary
polydipsia
polydipsia, primary
polydipsia, psychogenic
polyethylene glycol
polymenorrhea
polyunsaturated fatty acid
polyvidon chloride
pons hemorrhage
porcellain gallbladder
pork
position therapy
post-tonsillectomy bleeding
postcoital drug prophylaxis
posterior cruciate ligament injury
posterior fossa fracture
posterior pelvic tilt
posterior talo-fibular ligament
posterior tarsal tunnel syndrome
posterior tibial artery
posterior tibial nerve entrapment
posterior wall echo
postictal state
postmenopausal atrophy
postmenopausal bleeding
postmortem lividity
postoperative urinary retention
postpartal;hypothyroidism
postpartum examination
postrenal anuria
posttonsillectomy hemorrhage
potassium hydroxide test
potassium permanganate bath
potassium substitution
precocious puberty
preface
pregnancy planning
premature infant formula
premature uterine contractions
preoperative procedures
preparation
preparation for examination
pressure balancing
pressure gradient
pressure index
pressure neuropathy
pressure therapy
prevention, secondary
primary biliary liver cirrhosis
primary immunization
primary symptom
primary;psoriasis
prion diseases
probing
procetofen
proctalgia fugax
progesterone effect
progestin capsule
progestin injection
progestin intrauterine device
progestin test
progestin-only oral contraceptives
progestins, cyclic
progressive muscular dystrophy
progressive stroke
prokinetic
proliferative mucous membrane
proliferative retinopathy
proliferative verrucous leukoplakia
prolintane
prolonged PQ interval
prolonged cough
promethazine hydrochloride
pronator syndrome
prophylactic medication
prophylactic medication for urinary tract infections
prophylaxis
prophylaxis of thrombosis
prostaglandin antagonists
prostatodynia
prosthesis
prosthetic endocarditis
prosthetic tricuspid valve
protection
protein contact dermatitits
proteinuria in pregnancy
prothrombin mutation
proton pump inhibitor
provocation test
provoked vomiting
proximal interphalangeal joint
proximal neuropathy
proximal venous thrombosis
pseudoallergic reaction
pseudodementia
pseudohypertension
pseudohypocalcemia
pseudohyponatremia
pseudopapilledema
pseudothrombocytopenia
psoriasis
psoriasis, guttate
psoriasis, pustular
psychic trauma
psychological shock
psychophysiologic disorders
psychosis
psychosis, adolescent
psychosis, puerperal
psychosomatic medicine
ptosis
pubic hair
pubic lice
pubic louse
puerperal psychosis
pulmonary amyloidosis
pulmonary angiography
pulmonary anthrax
pulmonary artery stenosis
pulmonary disease
pulmonary disease, restrictive
pulmonary ejection sound
pulmonary embolism
pulmonary embolism prophylaxis
pulmonary fibrosis
pulmonary metastasis
pulmonary opacity
pulpitis pain
pulsating toothache
pulse deficit
pulse oximeter
pulse pressure
pulse treatment
punctuate nail dystrophy
pustule
pustules
putrefaction
putting a child to sleep
pyelonephritis
pyelonephritis in pregnancy
pyometra
pyramidal track injury
quantitative EEG
quinine amblyopia
quinolone antibiotics
rabeprazole
rabies immunoglobulin
racemic epinephrine
radial nerve compression
radial nerve entrapment
radial nerve palsy
radial neuropathy
radiating pain
radiating symptom
radiation thyroiditis
radical operation
radicular symptoms
radiofrequency treatment
radiological shadow on the lung
rales
ramus fracture
rape
rapid cycling
rat flea
rebound anxiety
rebound insomnia
recovery, secondary
rectal bleeding
rectal bleeding
rectal cancer
rectal chlamydia
rectal temperature
rectal touch
rectal tube
recurrent abdominal pain
recurrent fever
recurrent herpes infection
recurrent otitis media
recurrent respiratory tract infections
recurrent syncope
recurrent tonsillitis
recurrent urticaria
recurrent venous thrombosis
recurrent ventricular fibrillation
red eye
red reflex
red reflex
red-green color blindness
reducing medication
reentry activation
refecoxib
referral and consultation
reflectometer
reflex incontinence
reinfection
relative humidity
remission
removal of a foreign body
removal of intramedullary nail
removal of osteosynthetic material
renal amyloidosis
renal anemia
renal biopsy
renal function
renal salt loss
repeated open application test
reposition
residual urine
resistant schizophrenia
resorption hydrocephalus
respiratory depression
respiratory failure
respiratory muscle weakness
respiratory rate
respiratory sinus arrhythmia
rest pain
rest tremor
resting heart rate
restless Legs Syndrome
restriction of extension
resuscitation drugs
resuscitation of the newborn infant
retention
reticulocytopenia
retinopathy, preproliferative
retrobulbar neuritis
rhagades
rheumatic diseases
rheumatoid
riding therapy
right atrial hypertrophy
right bundle branch block
right-sided heart failure, congestive
ringed sideroblast
risk of bleeding
risk of infection
risk of thromboembolism
room air
root vegetables
roots of the sacral nerves
rose spots
roseola
rotator cuff
rotator cuff rupture
rotatory vertigo
round atelectasis
rubber band ligation
rubeosis
rumination
rust ring
rye allergy
sacroiliitis
sactosalpinx
saddle block anesthesia
saddle block exanthema
saddle block syndrome
salicyl petrolatum
salivary gland edema
salmonella arthritis
salmonella carrier
salpingosonography
salt hunger
salt loss
sarcoma
saturated fat
scab
scaling
scalp pruritus
scapula
scapular fracture
scar repair
scar sarcoidosis
school maturity
school performance problems
school phobia
school physician
scratch test
screening for depression
screening markers
scrotal swelling
scrotum, enlarged
sebaceous cyst
seborrheic infantile eczema
second degree atrioventricular block
second heart sound
second-degree burn
second-trimester hemorrhage
secondary
secondary;macrocytosis;mean cell volume;microcytic anemia;normocytic anemia;reticulocytopenia
sedative syndrome
sediment examination
segment pressure
seizure threshold
seizures
selective mutism
selective serotonin and noradrenalin uptake inhibitors
selective ultraviolet phytotherapy
selective ulttraviolet phytotherapy
self monitoring
self-medication
sella turcica tumor
semen analysis
semiautomated external defibrillator
sensitization
sensory border
sensory level
septic bursitis
seronegative;juvenile rheumatoid arthritis;live virus vaccine;oligoarthritis;polyarthritis
serotonergic syndrome
serotonin antagonists
serotonin-3 receptor antagonists
serous otitis
serpiginous corneal ulcer
serum hydrocortisone
serum lactate dehydrogenase
serum screening
severe depression
severe depression
sex-change operation
sexual dysfunctions, psychological
sexual indifference
sexual reassignment
shool-aged
short QT interval
short dexamethasone test
short extensor pollicis muscle
short orthostatic test
short plaster cast
short-acting beta-2-agonist
shortening
shoulder joint examination
shoulder joint reduction
shunt
shunt dysfunction
sialadenitis
silicone catheter
silver nitrate cautery
sindbis virus
single catheterization
single fiber electromyography
sinoatrial node physiopathology
sinus arrest
sinus bradycardia
sinus bradycardia
sinus perforation
skin atrophy
skin biopsy
skin color
skin metastasis
skin retraction
skin swelling
sleep EEG
sleep apnea syndromes, mixed
sleep diary
sleep hygiene
sleep problems in children
sleep study
sleep talking
sleep-deprived EEG
sliding hernia
slow virus infections of central nervous system
slow-growing lymphoma
small bowel biopsy
small bowel lymphoma
small intestine invagination
small particle
smear
smoker's melanosis
smoking cessation
snake serum
snapping hip
snow blindness
social functioning
sock-glove anesthesia
sodium in 24-hour urine sample
soft tissue injection
soft tissue sarcoma
solar keratosis
sole eczema
solitary nodule
somatic disease
somatic symptom
sonohysterography
sore eye
sore throat
spastic pelvis floor syndrome
special foods
special glasses
specific COX-2 inhibitors
speech frequency
speech response
speech therapy
spherocytosis
sphincter of Oddi
sphincterotomy
spider bite
spinal cord disease
spinal cord disease, spinal osteophytic
spinal cord neoplasms
spinal shock
spinal stenosis
split heart sound
sports drink
spotting
squirrel flea
stanazolol
staphylococcus saprophyticus
static pressure reducing mattress
stay and play
stereotest
sternal puncture
steroid doping
steroid medication
steroid ointment
steroid solution
steroid therapy
steroid-anethetic injection
steroid-injections
stool culture
stool specimen
strangulation
streptococcal disease outbreak
stress collapse
stress disorder
stress fracture of femoral bone shaft
stress fracture of fibula
stress fracture of the patella
stress reaction
stress situation
stress syncope
stress tolerance
stripping
strong opioid
styloid process
subacromial bursa
subacromial bursitis
subclinical;thyroid cancer
subcutaneous infusion
subluxation
suboptimal medication
subscapular muscle
substance abuse
substance abuse and crime
substance abuse testing
substance withdrawal treatment
substance withdrawal treatment
substance-related disorders
substitution therapy
substitution treatment
subungual hematoma
sugillation
suicidality
suicide risk
sulfa
sulfhydryl compounds
sulphur compounds
superficial cell
superficial venous insufficiency
superficial venous thrombosis
superselective adrenergic beta-antagonists
supinator syndrome
supportive bandage
supportive psychotherapy
supracondylar femoral fracture
suprapubic cystostomy
supraspinatus muscle
supraspinatus tendinitis
supraspinatus test
supraventricular arrhythmia
surgical therapy
surgical wound infection
susceptibility to infections
suspension from work
suspicion of malaria
sustained ventricular tachycardia
swallowing pain
swimmer's itch
swimmer's lump
swollen epiglottis
sycosis barbae
sympathicotonia
sympatholytics
symphysial-fundal height
symphysis-fundus measure
symptom questionnaire
symptom, secondary
symptomatic phase
symptomatic tremor
symptomless bacteriuria in pregnancy
synchronized shock
syndactyly of fingers
syndactyly of toes
syndesmosis rupture
syndesmosis screw
syndesmosis screw excision
synovial leucocytes
syphilis serology
syphilis, cutaneous
syphilis, primary
syphilis, secondary
systemic disease
systemic glucocorticoid therapy
t-score
tachyarrhythmia
tachycardia, ventricular, pulseless
tachyzoite
tactile agnosia
talar fracture
talar stress fracture
talipes calcaneovalgus
talipes metatarsovarus adductus
tamponade
tangled headache
tardive dyskinesia
target blood pressure
tarry preparation
tarsal-metatarsal dislocation
tarso-metatarsal fracture-dislocation
tarsorrhaphy
taste
tazarotene
tear secretion
temporal artery biopsy
temporal lobe tumor
temporomandibular dislocation
tendency to fall
tendinitis
tendon sheath
tendon xanthoma
tenesmus
tension pneumothorax
tension-type headache
teratogenicity
terazosine
terbinafine
teres minor muscle
testicular neoplasms
testicular torsion
testis, enlarged
testosterone deficiency
testosterone derivative
testosterone replacement therapy
tetanus booster immunization
tetracyclic antidepressants
thalamic stimulation
thalamotomy
thalassemia minor
thelarche
therapeutic pleural tap
therapeutic trial
therapy, psychomotor
thigh measure
third heart sound
third trimester
third trimester bleeding
third-degree burn
thoracic roots
thoracic spine fracture
thoracic spine radiculopathy
threatened premature labor
threatening preterm labor
three-injection regimen
throat bacterial culture
thrombocytosis, secondary
thrombophlebitis migrans
thromboplastin time
thrombosed hemorrhoid
thrombosis prophylaxis
thyroid antibodies
thyroid cancer
thyroid cancer, papillary
thyroid cyst
thyroid dysfunction
thyroid peroxidase antibodies
tibia stress fracture
tibial muscular dystrophy
tibial traction
tick bite
tick removal
tick-borne encephalitis virus vaccine
tilt provocation
timing of meals
tinea incognito
tissue edema
titer
toe fracture
toe-standing
toenail
tomography, spiral computed
tongue swelling
tooth socket tamponade
topical corticosteroid
topical corticosteroids
torsades de pointes
torsion of the appendix testis
total anodontia
total body itching
toxic lung reaction
toxic nodular goiter
toxic retinopathy
toxic tremor
toxoplasmosis in pregnancy
tracheal bleeding
tracheal puncture
transabdominal ultrasound examination
transferrin saturation
transfusion hepatitis
transglutaminase antibodies
transient erythroblastopenia
transient hypothyroidism
transient proteinuria
transient ventricular tachycardia
transudate
transvaginal ultrasound examination
transverse presentation
transverse process fracture
trauma patient
trauma therapy
traumatic crisis
traumatic event
traumatic pneumothorax
traveler's diarrhea
travellers' diarrhea
tremor analysis
triage, primary
triage, secondary
trichinella cyst
tricuspid regurgitation
trifascicular block
trigger point
triphasic oral contraceptives
triplet pregnancy
triptan
triptans
trisomy markers
trochanteric bursitis
trochlear paresis
tropisetron
trospium chloride
true erythrocytosis
tuberculin test
tubular proteinuria
tularemia, oropharyngeal
tumor grade
tumor headache
tumor of the Wernicke's area
tumor staging
turbulence
twice-daily injection therapy
twin pregnancy
tympanostomy tubes
typhoidal syndrome
typhoidal tularemia
ulcer prophylaxis
ulcer, primary
ulcer-type dyspepsia
ulcerated neoplasm
ulceroglandular tularemia
ulnar nerve sulcus- entrapment
ultrasound examination of blood vessels
umbilical artery doppler
umbilical cord transection
unconjugated bilirubin
unconscious patient
undescended testicle
unilateral edema
unilateral finding
unilateral symptom
unipolar pacemaker
unstable cervical fracture
unstable fracture
unstable pelvic fracture
unstable personality disorder
upper airway resistance syndrome
upper extremity blood pressure
upper motor neuron damage
urethrocele
uric acid stone
urinalysis
urinary leucocytes
urinary osmolality
urinary protein
urinary sediment
urinary tract infection in pregnancy
urine albumin
urine culture
urine drug test
urine protein electrophoresis
urine sample
urine sample for drug use detection
urine sodium
urine test
urticarial wheal
uterine cancer
uterine cervical neoplasms
uterine cervicitis in pregnancy
uterine size
uvulopalatopharyngoplasty
vCJD
vaccination contraindications
vaccination program
vaccination reaction
vaccination technique
vaginal bleeding
vaginal probe
vaginal vestibule
vagus stimulation
valvular insufficiency
valvular ostium
valvular stenosis
valvular thrombosis
vapor breathing
vardenafil
variceal bleeding
varices of the tongue
varicose eczema
varix, superficial
vascular disease
vascular disease of the spinal cord
vasodilating drug
vasospasm
vegan
vegetative temperature elevation
vena tibialis posterior
venesection
venlafaxine
venous hum
venous hypertension
venous lake
venous stasis
ventilation-perfusion scan
ventricular arrhythmia
ventricular conduction abnormality
ventricular hypertrophy
ventricular pacing
ventricular tachycardia, uniform
verapamil
verruca plana
vertebral fracture
vertebralis angiography
vertebralis-TIA
vertebrobasilar TIA
very low calorie diet
very rapidly-acting insulin
vibration
villus atrophy
viper bite
viral arthritis
viral diarrhea
viral exposure
virus isolation
visceral injury
visceral pain
visceral pleura
visual agnosia
visual handicap
visual impairment
vital capacity
vitamin D analogue
vitamin D prophylaxis
vitamin D substitution
vitamin deficiency
vitamin substitution
vocational guidance
voltage criteria
vomiting stool
von Willebrand Disease
von Willebrand Factor
vulvar vestibulitis syndrome
vulvodynia
vulvovaginal candidiasis in pregnancy
vulvovaginitis, cyclic
waddling
waist circumference
walking
walking cast
walking reflex
warfarin
warfarin treatment
wart of the nail margin
washing
wasp sting
wasp venom allergy
water birds
water break
water damage
water damage
water diuresis
water excess
water restriction
water-borne epidemic
waterbed
watering eye
weak opioid
weak urinary stream
wedge resection
weight bearing
weight screen
wheal
wheezing in children
white blood cell growth factor
wild animal bite
winged scapula
women
work capacity
wound care
wound cleansing
wound closure
wound dressing
wound tape
wounds
wounds, gunshot
x-ray contrast examination
x-ray control
xanthomatosis
xylitol chewing gum
yersinia arthritis
zafirlukast
zaleplon
zinc chloride
zoster immunoglobulin
zoster pain








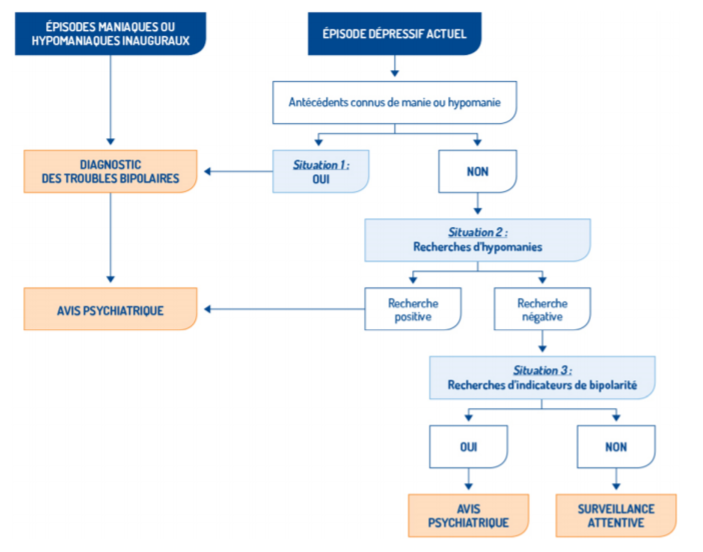
 Une question, une remarque ou un bug sur ce contenu ?
Une question, une remarque ou un bug sur ce contenu ?




