Hépatite C : prise en charge simplifiée chez l'adulte

Publication par la HAS
03/01/2019
Thématiques
À retenir
- L'infection par le virus de l'hépatite C (VHC) peut évoluer vers une maladie hépatique sévère avec risque de cirrhose et de ses complications : hypertension portale et carcinome hépatocellulaire.
- Objectif de l'OMS : élimination de l'infection par le VHC pour 2030 (diminution de 90% des nouvelles infections et réduction de 65% de la mortalité liée au VHC).
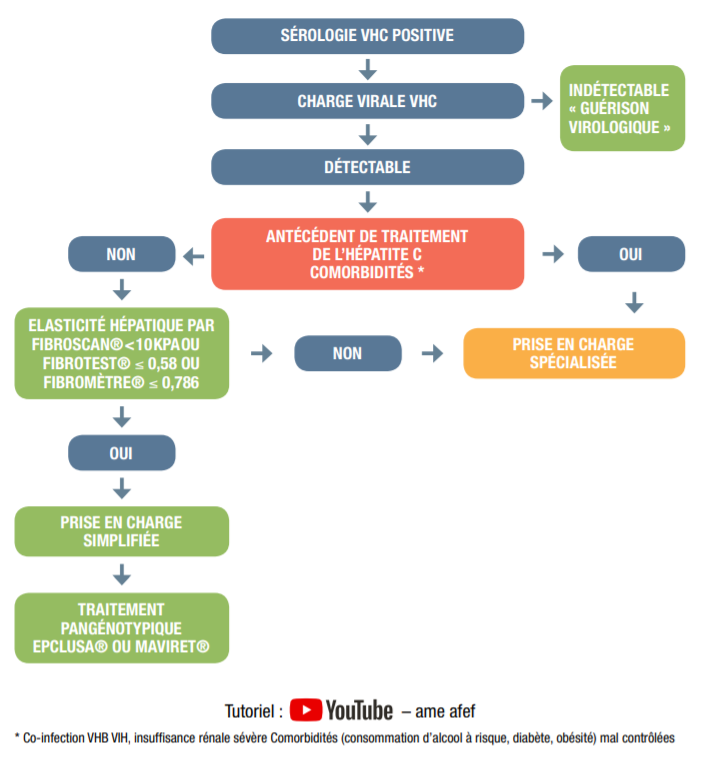
- La prise en charge simplifiée permet aux médecins généralistes de prendre en charge les patients ayant une hépatite C chronique SANS :
- co-infection VHB et/ou VIH
- insuffisance rénale sévère (DFG estimé < 30 mL/min/1,73m2)
- consommation d'alcool à risque, diabète, obésité, mal contrôlés
- maladie hépatique sévère
- antécédent de traitement de l'hépatite C
- Dans les situations listées ci-dessus, une prise en charge spécialisée est nécessaire.
- 2 options thérapeutiques :
- Sofosbuvir/velpatasvir (Epclusa®) 1 comprimé /jour pendant 12 semaines
- Ou Glécaprévir/pibrentasvir (Maviret®) 3 comprimés /jour pendant 8 semaines
- Une charge virale ARN du VHC indétectable à 12 semaines après le traitement signe une guérison.
Dépistage
Qui dépister ?
- Toute personne :
- à risque d'infection par le VHC :
- antécédent de transfusion ou potentielle transfusion avant 1992 du fait de traitements médicaux ou chirurgicaux lourds
- patients hémodialysés
- partenaires sexuels de personne ayant une hépatite C
- hommes ayant des rapports sexuels avec des hommes (HSH)
- usagers de drogues (UD) par voie intraveineuse (IV) ou pernasale
- enfants nés de mère séropositive pour le VHC
- membres de l'entourage familial de personnes atteintes d'hépatite C chronique (partage de rasoir, brosse à dents...)
- personnes incarcérées ou l'ayant été
- personnes ayant eu un tatouage / piercing / mésothérapie / acuponcture sans matériel à usage unique
- personnes originaires ou ayant séjourné dans des pays à forte prévalence du VHC
- patients ayant des ALAT supérieurs à la normale sans cause connue
- patients séropositifs pour le VIH ou porteurs du VHB
- professionnels de santé (si accident d'exposition au sang AES)
- ou estimant qu'elle a pu avoir un contact avec le VHC
- ou pour laquelle le professionnel de santé pense qu'il y a un risque
- à risque d'infection par le VHC :
Comment ?
- Sérologie VHC (Ac anti-VHC sériques)
- En alternative : les tests rapides d'orientation diagnostique (TROD) de type OraQuick HCV® (prélèvement de sang capillaire ou de liquide craviculaire) :
- pour les personnes à risque éloignées du système de soins ou qui arriveraient plus facilement à se laisser convaincre par un test rapide (les usagers de drogues (UD) par voie IV à prélèvement veineux difficile, les migrants, etc)
- ils sont le plus souvent disponibles dans des structures associatives (type SOS hépatites) ou dans des centres de dépistage (Centres gratuits d'information, de dépistage et de diagnostic, CEGIDD)
- En fonction des facteurs de risque : sérologie VIH et VHB (Ag anti-HBs, Ac anti-HBs, Ac anti-HBc)
Résultats
Tableau 1. Interprétation et conduite à tenir en fonction des résultats du dépistage
| Dépistage | Résultat | Interprétation et conduite à tenir |
|---|---|---|
| Anticorps anti-VHC sériques | Positif | Faire une recherche quantitative de l'ARN du VHC |
| Négatif |
= Absence de contact avec le VHC, sauf si :
- infection récente : redoser les Ac anti-VHC 3 mois après
- immunodépression sévère : recherche quantitative de l'ARN du VHC sur le même prélèvement | |
| TROD | Positif |
Faire une sérologie de contrôle :
- si positive : ARN du VHC quantitative sur le même prélèvement
- si négative : suivi régulier
|
| Négatif | = Absence de contact avec le VHC, sauf si :
- infection récente : redoser les Ac anti-VHC 3 mois après par TROD ou par test biologique
|
Examens complémentaires
Le bilan initial comporte :- Une recherche et une évaluation des comorbidités :
- Co-infection VHB et/ou VIH
- Insuffisance rénale sévère (DFG estimé < 30 mL/min/1,73m2)
- Consommation d'alcool
- Surpoids / obésité, diabète, syndrome métabolique
- Un bilan sanguin initial : NFS, plaquettes, glycémie à jeun, ASAT, ALAT, GGT, bilirubine, débit de filtration glomérulaire +/- sérologie VHB et VIH si non réalisées lors du dépistage.
- Une évaluation de la sévérité de la maladie hépatique par méthode non invasive :
- Voir tableau 2
- Trois méthodes disponibles : le Fibrotest® (test sanguin), le Fibromètre® (test sanguin), le Fibroscan® (élastométrie impulsionnelle ultrasonore)
- Une maladie hépatique sévère est écartée si les valeurs sont inférieures aux seuils suivants :
Tableau 2. Sévérité de la maladie hépatique
| Type | Nom | Seuil | Principes | Choix du test |
|---|---|---|---|---|
| Tests sanguins | Fibrotest® | = 0,58 | Score composite de 7 paramètres : - a2-macroglobuline, haptoglobine, apolipoprotéine A1, bilirubine totale, 𝛾GT - âge et sexe | A interpréter avec précaution en cas de : - maladie intercurrente (inflammation, hémolyse, maladie de Gilbert) - prise de médicaments induisant une hyperbilirubinémie |
| Fibromètre® | = 0,786 | Score composite de 9 paramètres : a2-macroglobuline, acide hyaluronique, ASAT, ALAT, bilirubine totale, 𝛾GT, urée, plaquettes, taux de prothrombine | A interpréter avec précaution en cas de : - inflammation - insuffisance rénale - déshydratation - cholestase responsable d'un déficit en vit K - prise d'AVK | |
| Imagerie | Fibroscan® (Liste des centres) | < 10 kPa | Technique basée sur la mesure par ultrasons de la vitesse de propagation dans le foie d'une onde mécanique permettant d'estimer un coefficient d'élasticité | Impossibilité technique d'obtenir un résultat en cas d'obésité ou d'espace intercostal étroit |
- Le bilan initial ne comporte pas, dans la prise en charge simplifiée :
- d'échographie hépatique
- de génotypage du VHC
- de ponction-biopsie hépatique
Traitement
- Une prise en charge spécialisée est nécessaire en cas :
- de traitement antiviral C antérieur
- de maladie hépatique sévère
- de co-infection VHB et/ou VIH
- d'insuffisance rénale sévère (DFGe < 30 mL/min/1,73m²)
- de comorbidité (consommation d'alcool à risque, diabète, obésité) mal contrôlée selon le médecin
- Avant de débuter le traitement (voir tableau 3 ) :
- informer le patient sur sa maladie, les risques de transmission à d'autres personnes, l'existence d'associations de lutte contre les hépatites virales
- rechercher des interactions médicamenteuses (HEP drug interaction ou application HEP iChart), dont le recours à l'automédication et à la médecine naturelle (millepertuis, compléments alimentaires)
- insister sur la nécessité d'une observance optimale du traitement
- établir une prise en charge en ALD (ALD 6)
- 2 options thérapeutiques pangénotypiques sont recommandées :
Tableau 3. Options thérapeutiques
| Médicament | Posologie | Durée | Interaction médicamenteuse | Effets indésirables principaux |
|---|---|---|---|---|
| Epclusa® Sofosbuvir/velpatasvir | 1cp/jour pendant ou en dehors du repas | 12 sem | Amiodarone Inhibiteurs de la Pompe à Proton Rosuvastatine Digoxine | Bonne tolérance Risque d'arythmie ou de bradycardie avec l'Amiodarone |
| Maviret® Glécaprévir/pibrentasvir | 3cp/jour pendant le repas | 8 sem | Statines Digoxine | Bonne tolérance Réactivation du VHB |
- Prévention des comorbidités :
- vaccination contre l'hépatite A et B si non protégé
- vaccination anti-grippale et anti-pneumococcique
Suivi
- La recherche quantitative de l'ARN du VHC 12 semaines après l'arrêt du traitement est indispensable.
- Le patient est considéré comme guéri si l'ARN du VHC est indétectable. Sinon, il doit être orienté vers une prise en charge spécialisée.
- Les patients doivent être informés de la persistance des Ac anti-VHC après guérison virologique.
- La persistance de comportements à risque (usagers de drogues actifs, comportements sexuels à risque) expose au risque de réinfection. Une recherche quantitative régulière de l'ARN du VHC doit leur être proposée.
- Les patients ayant des comorbidités hépatiques (consommation d'alcool à risque, syndrome métabolique) doivent continuer à bénéficier d'un suivi régulier et une éducation à la santé adaptée doit leur être proposée.
Auteurs de la synthèse