Mycoses cutanées et unguéales


À retenir
- Avant de mettre en place un traitement, vérifier que le patient a bien une infection fongique et pas un autre problème cutané y ressemblant. La dermatophytose peut être confirmée en prélevant des échantillons fongiques.
- La dermatophytose des plis inguinaux (tinea cruris) et la dermatophytose des pieds peuvent être traités localement au cas par cas sur la base du tableau clinique.
- Pour éviter toute utilisation inutile de médicaments antifongiques, l'onychomycose doit toujours être confirmée par prélèvement d'un échantillon fongique avant de commencer le traitement. En outre, la mise en place d'un traitement sans prélèvement d'un échantillon fongique empêchera un diagnostic mycologique fiable pendant plusieurs mois.
- La plupart des infections sont provoquées par des dermatophytes. Des levures et des moisissures sont normalement présentes sur la peau, les ongles et les muqueuses, de sorte que leur présence dans un échantillon ne signifie pas nécessairement qu'elles sont à l'origine de l'infection. Les résultats doivent être interprétées avec soin, en fonction du tableau clinique.
- Garder à l'esprit les effets indésirables des antifongiques et les interactions possibles avec d'autres médicaments. Consulter les bases de données de médicaments locales ainsi que d'autres sources d'informations.
Infection
- La dermatophytose est causée par des dermatophytes, tels que les genres Trichophyton, Epidermophyton et Microsporum. Les levures qui colonisent la peau appartiennent notamment aux genres Candida et Malassezia.
- Il est beaucoup plus rare de développer une infection à dermatophytes que d'être exposé à ceux-ci.
- Les facteurs génétiques jouent un rôle dans la contagiosité de la dermatophytose du pied, par exemple.
- Les mycoses cutanées et les onychomycoses sont plus fréquentes chez les athlètes, les personnes âgées et les patients immunodéprimés. Elles sont courantes dans les pays tropicaux et subtropicaux (ce qu'il convient de garder à l'esprit si le patient provient d'une de ces régions ou y a passé de longues périodes).
- Les dermatophytoses des animaux domestiques (vaches, cochons d'Inde, chats, etc.) se transmettent facilement à l'homme et provoquent une dermatophytose du cuir chevelu (teigne) ou des plaques circulaires sur les extrémités, le tronc et même le visage.
Prélèvement d'un échantillon fongique
- Avant tout prélèvement d'un échantillon fongique sur la peau, il est important de ne pas utiliser de médicaments antifongiques topiques pendant deux semaines ou de médicaments oraux pendant deux mois. Avant de prélever un échantillon sur un ongle, il convient de ne pas utiliser de vernis à ongles antifongique (par exemple, le vernis à ongles amorolfine) pendant 3 mois et de médicaments antifongiques oraux pendant 6 mois . Voir le tableau 1.
- Nettoyer la peau avec une solution alcoolisée, prélever (à l'aide d'un bistouri , par exemple) des squames de la marge de la lésion dans un papier plié ou un tube sec et envoyer l'échantillon au laboratoire par courrier ordinaire. Il est possible d'utiliser des poils ou la peau supérieure des cloques comme échantillons. Sur un ongle, des tranches doivent être découpées ou incisées à la limite entre l'ongle sain et l'ongle affecté, et la masse hyperkératosique sous l'ongle doit également être raclée et incluse dans l'échantillon.
- Il convient de prélever autant de matériel que possible, car l'échantillon est utilisé à la fois pour la microscopie (microscopie fongique) et pour la culture (culture fongique).
- le laboratoire effectue une microscopie (examen natif et examen à l'hydroxyde de potassium) et une culture fongique.
- la détection de champignons filamentaires lors de l'examen direct suggère une infection fongique, mais seule la mise en évidence des champignons dans la culture permet de confirmer le diagnostic.
- les résultats de l'examen direct sont obtenus en quelques jours, tandis que les résultats de la culture ne sont disponibles qu'après 2 à 4 semaines.
- si le résultat est négatif et qu'une mycose est fortement suspectée, effectuer de nouveaux prélèvements en s'assurant qu'aucun antifongique n'a été utilisé (voir le délai nécessaire entre la fin du traitement et le prélèvement de l'échantillon de culture) .
- Il existe des méthodes spécifiques aux dermatophytes basées sur l'amplification de l'acide nucléique. Le test de l'acide nucléique détecte la plupart des dermatophytes et levures courants. Cependant, il identifie également les dermatophytes morts et peut donner un résultat positif même si un traitement antifongique récent a été efficace. Les résultats doivent être interprétés avec soin, en fonction du tableau clinique.
| Antifongique externe (par exemple, crème) | Vernis à ongles antifongique (par exemple, vernis à l'amorolfine) | Antifongique systémique | |
| Culture fongique à partir de la peau | 2 semaines | - | 2 mois |
| Culture fongique à partir de l'ongle | 2 semaines | 3 mois | 6 mois |
| Dans l'état actuel des connaissances, les médicaments antifongiques n'influencent pas les résultats des tests de détection de l'acide nucléique, puisque ceux-ci peuvent également détecter l'ADN des dermatophytes morts (technique PCR). | |||
Traitements antifongiques
- Niveau de preuves
- BContinuous terbinafine compared with intermittent in treatment of toenail onychomycosis
Remarques générales
- Une infection à dermatophytes du cuir chevelu (teigne) ou des ongles nécessite un traitement systémique.
- Une infection cutanée à dermatophytes est traitée soit par des médicaments topiques B , soit par des médicaments systémiques, soit par les deux, en fonction de la propagation de l'infection. Un médicament systémique peut être envisagé si les traitements topiques ne suffisent pas à guérir la dermatophytose confirmée.
- Dans le cas de l'onychomycose, une guérison permanente (= guérison clinique après un suivi de 1 à 2 ans) est obtenue chez environ la moitié des patients.
Indications
- La terbinafine (crème, gel, spray ou comprimés) est efficace contre les dermatophytes.
- La nystatine topique est efficace contre les levures.
- Les dérivés azolés topiques (clotrimazole, miconazole, bifonazole, tioconazole, kétoconazole), la natamycine, l'amorolfine (vernis à ongles) et le ciclopirox (vernis à ongles), qui appartiennent à un groupe chimique différent, ainsi que l'itraconazole et le fluconazole systémiques pour les infections cutanées sont efficaces à la fois contre les levures et les dermatophytes.
- au niveau topique, il n'y a pas de différences notables d'efficacité entre les différents azoles.
Effets indésirables et interactions
- Il convient de vérifier les interactions lors de l'utilisation d'agents antifongiques ! Même les antifongiques topiques appliqués sur la peau ou les muqueuses, en particulier, peuvent interagir avec d'autres médicaments.
- Terbinafine : symptômes abdominaux, dermatite médicamenteuse, symptômes articulaires et musculaires, perte de goût, certaines interactions.
- Itraconazole et fluconazole : symptômes abdominaux, maux de tête, dermatite médicamenteuse ; nombreuses interactions, partiellement dangereuses, avec d'autres médicaments métabolisés par l'enzyme CYP3A4.
- Surveillance au moyen d'analyses biologiques pendant la prise de médicaments systémiques : des élévations des transaminases hépatiques et des anomalies de la numération formule sanguine ont été rapportées en association avec l'utilisation de terbinafine, d'itraconazole et de fluconazole.
- les paramètres hépatiques doivent être vérifiées avant de commencer le traitement, en particulier si le patient a des facteurs de risque, tels qu'une maladie hépatique.
- la numération formule sanguine avec numération des plaquettes, les ALAT et, éventuellement, la créatinine peuvent être vérifiées au cas par cas avant le traitement et après 1 à 2 mois.
- des analyses sanguines doivent être effectuées de manière plus systématique chez les enfants avant le traitement et toutes les 2 à 4 semaines pendant le traitement.
Résistance aux antifongiques
- Ces dernières années, une résistance au traitement clinique et une résistance aux antifongiques ont été signalées à une fréquence accrue dans les infections cutanées et unguéales causées par des dermatophytes (en particulier dans les pays à climat chaud).
- la résistance à la terbinafine semble être beaucoup plus fréquente que la résistance au groupe des azolés.
- chez certaines souches de dermatophytes (par exemple, Trichophyton indotineae et Trichophyton rubrum), une résistance à la terbinafine a été signalée plus fréquemment.
- Les raisons du développement d'une résistance aux antifongiques ne sont pas encore claires, mais il est possible que de trop petites doses de médicaments ou quantités de pommades, des traitements trop courts, la combinaison d'antifongiques avec des glucocorticoïdes et l'augmentation du nombre de patients immunodéprimés (maladies sous-jacentes, médicaments) jouent un rôle.
- Il convient de prendre connaissance des données locales pertinentes concernant la résistance des dermatophytes aux antifongiques.
- Si une résistance est suspectée, un changement d'antifongique systémique (par exemple, remplacement de la terbinafine par un médicament du groupe des azoles, comme l'itraconazole ou le fluconazole), la prolongation du traitement, ou l'utilisation d'une combinaison de traitement antifongique systémique et topique peut aider.
- Des tests de résistance des dermatophytes aux antifongiques sont réalisés au cas par cas dans certains centres de soins spécialisés.
- dans certains cas, des doses plus élevées d'antifongiques systémiques (il est recommandé de surveiller les paramètres hépatiques et le bilan sanguin, voir ci-dessus) ou des antifongiques plus récents (consulter un spécialiste) sont utilisés.
Dermatophytose du pied
- Niveau de preuves
Tableau clinique
- Les présentations cliniques comprennent une macération entre les orteils (la plus courante, image Figure 1), une desquamation sèche et hyperkératosique de la plante des pieds (pied en mocassin), des vésicules (petites cloques remplies de liquide, érythème) et des ulcérations aigües (ulcères, érosion).
- il est plus fréquent entre les 4e et 5e orteils.
- la peau entre les orteils est érythémateuse et macérée, et il peut y avoir des ulcérations et des vésicules dans la zone.
- les lésions provoquent souvent des démangeaisons et peuvent s'étendre à la partie supérieure du pied sous forme de lésions de desquamation circulaires.
- une infection bactérienne secondaire peut survenir.
- la dermatophytose du pied peut être associé à une auto-eczématisation des paumes des mains et entre les doigts.
- Pied mocassin (images Figure 2 Figure 3)
- bien souvent, il n'y a pas de symptômes (image Figure 4).
- la peau de la plante des pieds est hyperkératosique et érythémateuse et comporte une desquamation.
- l'infection fongique peut être unilatérale ou affecter uniquement la partie distale du pied (image Figure 5).
- une dermatophytose peut survenir de manière unilatérale sur la paume d'une main (image Figure 6).
- La dermatophytose du pied peut avoir diverses complications : érysipèle ou cellulite (dermatophytose entre les orteils servant de porte d'entrée à une infection), auto-eczématisation (vésicules prurigineuses sur les mains ou les pieds) et folliculite profonde (granulomes de Majocchi).
Diagnostic différentiel
- Macération de la peau et dermatophytose ulcéreuse aiguë entre les orteils : dermatite de contact irritante et macération, eczéma de contact allergique, infection bactérienne (comme l'impétigo ou une infection à Gram négatif entre les orteils), érythrasma entre les orteils
- Dermatophytose plus étendue (pied d'athlète ou pied mocassin) : eczéma atopique (eczéma hivernal atopique), eczéma de contact allergique (dû à des produits de soins topiques, par exemple), psoriasis, pustulose palmoplantaire
Étiologie
- L'agent causal le plus courant est Trichophyton rubrum, plus rarement T. mentagrophytes et très rarement Epidermophyton floccosum.
- Candida peut également être isolé à partir de la peau macérée entre les orteils, mais cela n'indique pas un rôle pathogène direct.
Prise en charge
- La dermatophytose entre les orteils (intertrigo dermatophytique) peut être traitée de manière efficace avec de la terbinafine topique, soit par une dose unique de solution, soit en combinaison avec un autre produit pendant 1 à 2 semaines. La durée du traitement est de 2 à 4 semaines dans le cas des dérivés azolés clotrimazole, miconazole, bifonazole, thioconazole et kétoconazole .
- Hygiène des pieds : un lavage quotidien normal, un séchage consciencieux et un changement de chaussettes suffisent.
- Le pied mocassin, la dermatophytose ulcéreuse aiguë, le pied d'athlète plus étendu et la dermatophytose palmaire sont difficiles à traiter et nécessitent généralement un traitement systémique : terbinafine 250 mg une fois par jour pendant 2 à 4 semaines C , itraconazole 200 mg deux fois par jour pendant une semaine C ou itraconazole 100 mg une fois par jour pendant 4 semaines.
Dermatophytose unguéale
Tableau clinique
- Fréquente au niveau des ongles des pieds, peu fréquente au niveau des ongles des mains (images Figure 7 Figure 8).
- L'onychomycose débute généralement de manière distale sous l'ongle, s'étend de manière linéaire le long de sa partie latérale vers la base de l'ongle, s'épaissit et détache l'ongle, et provoque une décoloration (image Figure 9). L'ongle finit par être complètement abîmé (image Figure 10).
- Les patients qui ont une onychomycose ont souvent une dermatophytose interdigitale simultanée ou un pied mocassin sur la plante des pieds.
- Facteurs de risque : âge avancé, diabète, immunosuppression, athérosclérose oblitérante des membres inférieurs (AOMI), neuropathies, déformations structurelles du pied, exercices physiques et loisirs impliquant une compression des pieds, traumatismes récurrents des ongles
Diagnostic différentiel
- Dystrophie traumatique de l'ongle (par exemple, chez les joueurs de football ; la cause n'est pas un incident traumatique détectable, mais une pression constante ou des microtraumatismes répétés, qui peuvent perturber de façon permanente la croissance de l'ongle)
- Psoriasis unguéal ebm00288
- Troubles intrinsèques rares des ongles (tels que la trachyonychie, la dystrophie des vingt ongles)
- Troubles génétiques rares des ongles ou de la peau ebm01119
Prise en charge
- Le diagnostic doit être confirmé en prélevant un échantillon fongique.
- Un traitement topique avec un vernis à ongles antifongique (amorolfine, ciclopirox ou tioconazole) peut être efficace en cas d'onychomycose superficielle limitée à l'extrémité distale de l'ongle.
- L'application d'une pommade à l'urée pour ramollir l'ongle, réalisée par un pédicure, peut améliorer les résultats du traitement en cas d'ongles épais et déformés.
- Le traitement le plus efficace contre l'onychomycose est la terbinafine , mais il ne permet de guérir complètement que la moitié des patients environ. La posologie est de 250 mg une fois par jour pendant 3 mois pour les ongles des pieds et 6 semaines pour le traitement des ongles des mains.
- L'itraconazole doit être administré sous forme de thérapie intermittente : 200 mg deux fois par jour aux repas pendant 1 semaine toutes les 4 semaines, et pendant 3 à 4 mois.
- Tenir compte également des interactions de l'itraconazole avec d'autres médicaments.
- Les médicaments systémiques peuvent être associés à un traitement topique (vernis à ongles et/ou crèmes) pour obtenir de meilleurs résultats.
- Les antifongiques systémiques s'accumulent dans l'ongle qui repousse et restent efficaces longtemps après l'arrêt du traitement. La repousse d'un nouvel ongle sain peut donc prendre beaucoup plus de temps (6 à 12 mois) que la durée du traitement.
- Chez les enfants, des traitements principalement topiques (vernis à ongles hors AMM et crèmes antifongiques) sont utilisés. Dans certains cas de maladie plus sévère ou résistante au traitement, des médicaments systémiques sont également utilisés.
- Chez les patients plus âgés, les résultats du traitement de l'onychomycose sont moins bons que chez les plus jeunes.
Dermatophytose des plis inguinaux
Tableau clinique
- Un anneau unilatéral, prurigineux et bien délimité ou plusieurs anneaux concentriques, érythémateux sur les bords, en particulier, sont souvent observés, au moins au début (image Figure 11).
- Une folliculite mycosique ou même de petits abcès peuvent être détectés dans la lésion et aux alentours, surtout après un traitement avec des glucocorticoïdes locaux (tinea incognito).
- La dermatophytose des plis inguinaux est essentiellement rencontré chez les hommes.
Diagnostic différentiel
- Macération (intertrigo), dermatite de contact irritante, psoriasis inversé, érythrasma, eczéma de contact allergique
Prise en charge
- Crème à base de terbinafine B sur la zone affectée une fois par jour pendant 1 à 2 semaines
- Produits azolés B deux fois par jour pendant 3 à 4 semaines
- En cas d'infection réfractaire pouvant es follicules pileux en profondeur, il convient d'associer un médicament systémique au traitement topique pendant 1 à 4 semaines.
Dermatophytose de la peau glabre
Remarques générales
- Le tableau clinique varie d'une lésion en forme d'anneau à une éruption plus étendue, dont la zone centrale peut déjà être en train de cicatriser (image Figure 12). En cas de suspicion de dermatophytose de la peau glabre, un prélèvement à des fins de diagnostic fongique spécifique est toujours nécessaire avant de commencer le traitement.
- Certaines des infections peuvent être d'origine animale. Les symptômes cutanés peuvent être plus prononcés que dans d'autres infections fongiques ; une suppuration est même possible.
- La recherche d'antécédents de contacts avec des animaux (cochon d'Inde, chat, chien, bétail) contribue au diagnostic, qui peut être confirmé par une culture fongique.
- Une maladie fongique de la peau causée par Trichophyton tonsurans a été observée chez des lutteurs. Des épidémies peuvent survenir chez les athlètes.
Diagnostic différentiel
- Eczémas (eczéma atopique et nummulaire, en particulier), psoriasis cutané et, en plaques isolées, carcinome basocellulaire superficiel également
Prise en charge
- Similaire à la dermatophytose inguinale (voir ci-dessus).
- En cas de maladie étendue, un médicament systémique peut être indiqué.
Teigne tondante
Remarques générales
- Le diagnostic doit toujours reposer sur les observations positives d'un échantillon fongique prélevé avant le début du traitement.
- L'agent causal est généralement Microsporum canis (transmis par le chat) ou T. mentagrophytes (transmis par plusieurs types d'animaux domestiques). T. violaceum (chez les personnes ayant quitté des régions endémiques), Microsporum audouinii, T. tonsurans, et T. soudanense sont rares.
Tableau clinique
- Il peut y avoir une ou plusieurs plaques squameuses sur le cuir chevelu, avec des cheveux cassés ou manquants (image Figure 13). Il peut également y avoir une suppuration du cuir chevelu.
- Une masse semblable à un abcès (kérion), une infection formant du pus et à progression très rapide, est parfois observée. Il est essentiel de commencer rapidement le traitement pour éviter une perte de cheveux permanente.
- Prélever des squames de peau et des bouts de cheveux cassés à l'aide d'une pince pour la culture fongique. En cas de pus, celui-ci doit également faire l'objet d'un prélèvement (dans un tube d'analyse séparé). En cas de kérion, le traitement doit commencer immédiatement sur la base de l'examen direct de l'échantillon – attendre les résultats de la culture peut entraîner la calvitie du patient.
- Les autres membres de la famille doivent être examinés et traités simultanément pour empêcher la propagation de la maladie.
- Les objets utilisés pour les soins capillaires (peignes, brosses, pinces, etc.) ne doivent pas être partagés avec d'autres.
Diagnostic différentiel
- Dermatite séborrhéique, eczéma atopique du cuir chevelu, psoriasis cutané, neurodermite, folliculite du cuir chevelu, impétigo du cuir chevelu et inflammation bactérienne
Prise en charge
- Pour les adultes : terbinafine à une dose de 250 mg une fois par jour ou itraconazole à une dose de 200 mg une fois par jour pendant 4 à 6 semaines
- Lors de la phase aiguë, un médicament topique peut être associé au traitement.
- Recommandations de dosage non officielles pour les enfants (en Finlande) :
- terbinafine (indication officielle ≥ 18 ans, peu d'expérience d'utilisation chez les enfants, tenir compte des réglementations locales lors de la prise en charge d'enfants )
- < 20 kg : 62,5 mg/ jour
- 20 à 40 kg : 125 mg/ jour
- > 40 kg : 250 mg/ jour
- itraconazole (pas d'indication officielle chez l'enfant, solution orale 10 mg/ml) : 3 à 5 mg/kg/jour en une prise unique ou divisé en deux doses
- 10 à 17 kg : 100 mg/jour, un jour sur deux
- 18 à 27 kg : 100 mg/ jour
- 28 à 41 kg : 100 mg/jour, ou 100 mg/jour et 200 mg/jour un jour sur deux
- 42 à 50 kg : 100 mg/ jour et 200 mg/jour un jour sur deux
- une surveillance au moyen d'analyses sanguines (numération formule sanguine avec numération plaquettaire, ALT, éventuellement créatinine) est recommandée chez les enfants avant le traitement médicamenteux et toutes les 2 à 4 semaines pendant le traitement.
- terbinafine (indication officielle ≥ 18 ans, peu d'expérience d'utilisation chez les enfants, tenir compte des réglementations locales lors de la prise en charge d'enfants )
Remarques générales concernant les infections cutanées à levures (candidose)
- Les infections cutanées à levures (candidoses) sont largement surdiagnostiquées.
- les maladies étiquetées à tort comme des candidoses comprennent le lichen plan, la « stomatodynie » et l'eczéma atopique dans les commissures de la bouche.
- dans les plis de la peau, la cause peut être une dermatite séborrhéique, une macération (intertrigo) ou un psoriasis inversé.
- la balanite candidosique ebm00252 est, dans la plupart des cas, une forme de dermatite séborrhéique.
- l'intertrigo candidosique entre les doigts peut être un eczéma toxique ebm00281.
- L'agent étiologique le plus courant d'une véritable infection à levures est Candida albicans. L'infection se produit généralement sur une zone de la peau déjà endommagée (humidité, frottement, etc.).
- L'isolement de Candida albicans à partir d'un échantillon de culture ne prouve pas qu'il s'agit de l'agent pathogène, car candida peut être un saprophyte humain.
- Dans les candidoses survenant chez les personnes âgées dans les commissures de la bouche, sous les seins et dans les plis inguinaux, la zone cutanée affectée comporte une macération, il y a souvent une ulcération à la base des plis et de petites lésions satellites peuvent être observées sur les bords.
- Les facteurs prédisposants sont, par exemple, le diabète, les traitements antibiotiques à long terme, l'immunosuppression et les prothèses dentaires.
Infections buccales à levures (candidose)
- Voir aussi l'article Infections buccales à levures ebm00152.
Tableau clinique
- Exsudats blancs typiques sur la muqueuse buccale, généralement sur la langue, chez les nourrissons âgés de quelques semaines
- Moins fréquente qu'attendu chez les adultes et souvent difficile à diagnostiquer. Il existe également des formes exsudatives et atrophiques de la maladie.
Prise en charge
- Voir l'article Stomatite chez l'enfant ebm00600.
Chéilite angulaire candidosique
Tableau clinique
- Apparaît en cas de candidose buccale concomitante ou même seule.
- La perte de la dimension verticale de l'occlusion (affaissement de l'occlusion), souvent associée à une prothèse dentaire, creuse le pli cutané dans la commissure de la bouche, le maintient humide et prédispose le sujet à une candidose (image Figure 14).
- Voir aussi l'article Chéilite ebm00154
Prise en charge
- Pommade à base d'azole; parfois, une pommade combinée pour traiter l'eczéma secondaire et l'infection bactérienne pendant 1 à 2 semaines
- La maladie a tendance à récidiver, de sorte que le traitement doit être répété de temps en temps.
Intertrigo candidosique
Tableau clinique
- Éviter un surdiagnostic : il s'agit souvent d'une macération (intertrigo), d'une dermatite de contact irritante, d'une dermatite séborrhéique (en particulier dans la région anale) ou d'un psoriasis des plis cutanés.
- Apparaît sous les seins, à l'intérieur du nombril, dans les plis inguinaux, entre les fesses et entre les doigts.
- La zone est érythémateuse, sensible et suintante, et il peut y avoir des papules satellites autour de la lésion (image Figure 15).
Prise en charge
- Une pommade combinée contenant un dermocorticoïde d'activité modérée et un antifongique, deux fois par jour pendant 1 à 2 semaines
- Un antifongique par voie orale (fluconazole, itraconazole) est très rarement nécessaire.
- Une candidose récurrente est une indication pour la détermination de la glycémie, et il faut envisager la possibilité d'une immunodéficience.
- Pour éviter les récidives, il est important de réduire les facteurs qui sollicitent la peau (macération sous les plis cutanés, humidité, frottements, etc.).
Paronychie candidosique
Tableau clinique
- Il s'agit généralement d'un eczéma de contact irritant des plis de l'ongle (lavage excessif des mains, travail en milieu humide, macération sous des gants de protection), avec éventuellement une infection secondaire mixte : Candida albicans + Staph. aureus.
- Les groupes professionnels à risque comprennent par exemple les traiteurs, les nettoyeurs, le personnel de cuisine et le personnel de santé.
- Dans la paronychie chronique ebm00294, des lignes transversales et une inégalité peuvent être observées sur la plaque de l'ongle.
- Une maladie aiguë n'endommage généralement pas l'ongle de façon permanente.
Prise en charge
- Il est essentiel de protéger les mains et de les maintenir sèches. Des crèmes ou des pommades émollientes doivent être utilisées régulièrement.
- Il est primordial de traiter l'eczéma ebm00294.
- Toute infection à Candida est traitée avec des pommades topiques contenant des azoles et de la natamycine (ou de la nystatine).
- Si nécessaire, une combinaison de dermocorticoïde et de médicament anticandida peut être utilisée de manière topique lors de la phase initiale du traitement.
- Un bain avec un produit antiseptique (tel que la chlorhexidine pendant 10 à 15 minutes) pendant quelques jours peut être utilisé lors de la phase initiale, si nécessaire.
Balanite candidosique
- Voir également les articles Balanite, balanoposthite et paraphimosis chez l'adulte ebm00252 et Posthite (balanoposthite) chez l'enfant ebm00970
Remarques générales
- Une partie des cas diagnostiqués en tant que balanites candidosiques sont en réalité des dermatites séborrhéiques.
- La maladie est généralement bénigne et peut disparaître spontanément.
- Le surdiagnostic de la candidose entraîne des inquiétudes et des problèmes inutiles pour le conjoint – la partenaire féminine peut avoir des levures même si elle n'a aucun symptôme.
Tableau clinique
- Les symptômes de la balanite comprennent des démangeaisons et des picotements.
- Des érosions érythémateuses et des exsudats blancs peuvent être observés sur les muqueuses.
Prise en charge
- Les pommades topiques contenant des azoles, avec ou sans glucocorticoïdes, conviennent pour le traitement.
Images
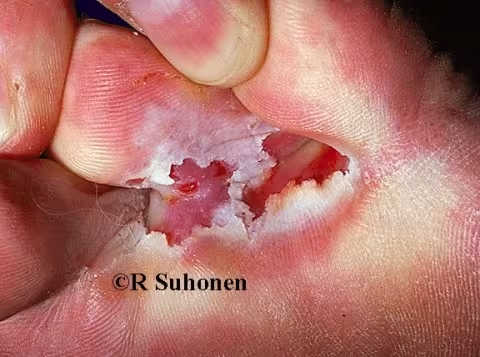
Figure 1.
Pied d'athlète (tinea pedis interdigital). Dans un environnement chaud et humide, le pied d'athlète peut fissurer la peau entre les orteils. Une infection bactérienne est également souvent présente dans une telle situation.
Image : Raimo Suhonen
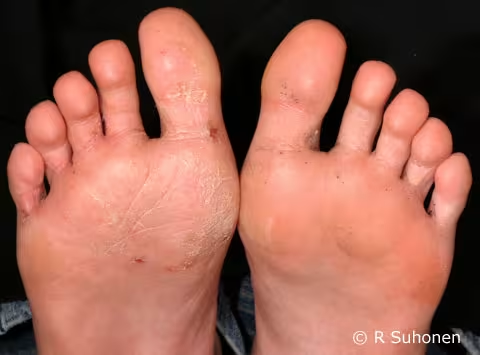
Figure 2.
Tinea pedis plantaire. Tinea pedis plantaire, ou « pied mocassin », à gauche sur la photo (pied droit). En général, les ongles présentent également des modifications dues à la dermatophytose. Le pathogène est T. rubrum.
Image : Raimo Suhonen
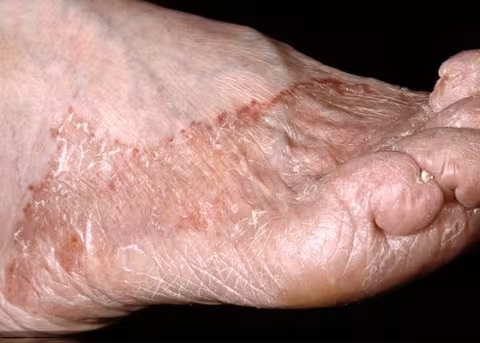
Figure 3.
Pied mocassin. Le pied mocassin s'étend souvent au bord latéral du pied, parfois même aussi haut que sur la photo. Le pathogène est T. rubrum.
Image : Raimo Suhonen
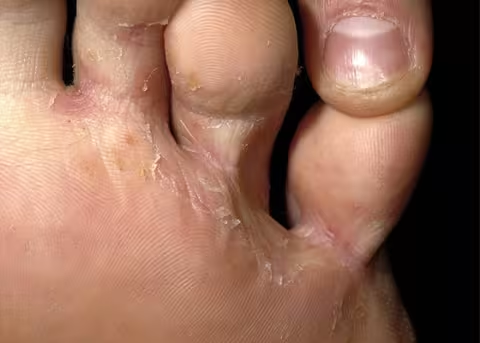
Figure 4.
Pied d'athlète. Un pied d'athlète typique et quiescent est légèrement squameux, avec des épisodes de démangeaisons, et peut même présenter des cloques.
Image : Raimo Suhonen
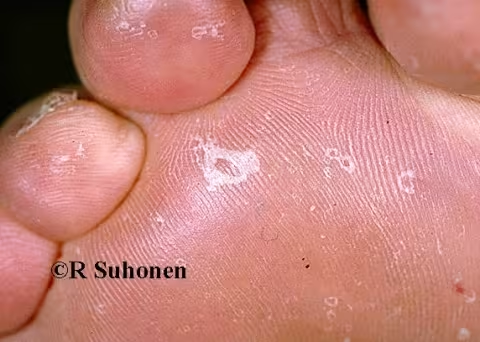
Figure 5.
Teigne sèche sur la peau plantaire.Les squames circulaires et très superficielles sur la peau plantaire sont presque pathognomoniques dans le cas du pied d'athlète causé par le dermatophyte Trichophyton rubrum. Les lésions sont des vestiges de vésicules superficielles qui passent généralement inaperçues.
Image : Raimo Suhonen
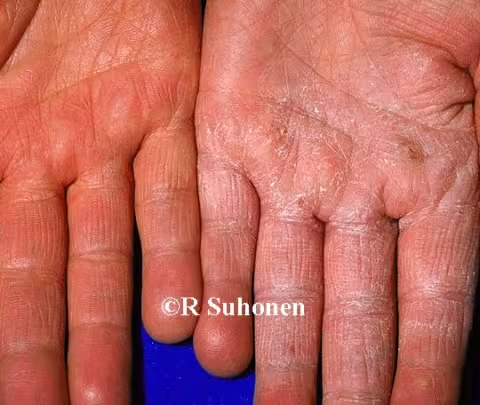
Figure 6.
Tinea manus. Une fine desquamation est observée sur la paume et les doigts de la main gauche ; la main droite ne présente aucun symptôme. Sur la paume, il n'y a pas de bord prononcé à la limite de la zone affectée, ce qui rend le bord plutôt indiscernable, la desquamation étant la principale différence.
Image : Raimo Suhonen
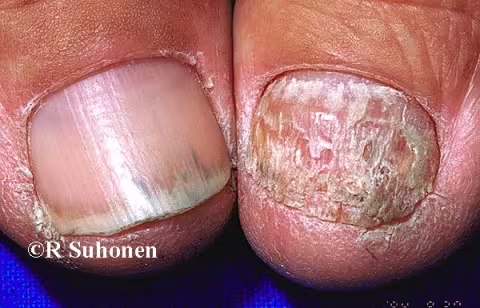
Figure 7.
Onychomycose des ongles des doigts.L'onychomycose causée par T. rubrum est rare au niveau des ongles des doigts. Chez ce patient, la maladie a également affecté les ongles des orteils.
Image : Raimo Suhonen
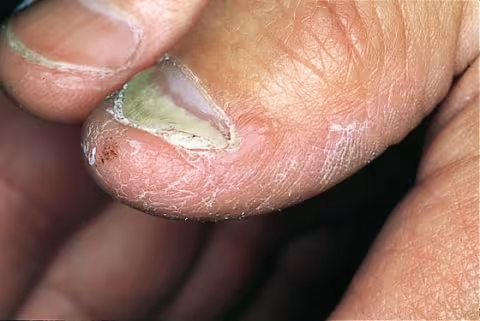
Figure 8.
Onychomycose de l'ongle du pouce.Trichophyton rubrum - le dermatophyte a envahi la peau et l'ongle du pouce. Cette situation est presque toujours précédée d'une infection de la plante des pieds et des ongles des orteils.
Image : Raimo Suhonen
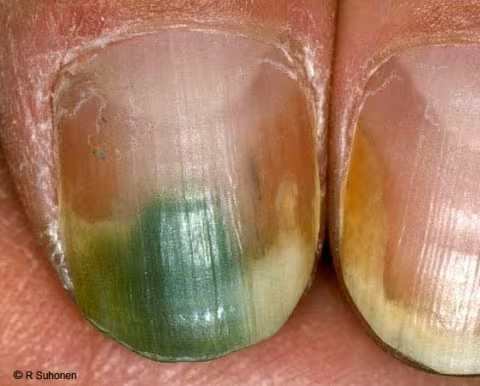
Figure 9.
Décoloration d'un ongle psoriasique causée par Pseudomonas.Pseudomonas colore l'ongle en vert. Un autre processus sous-jacent endommage généralement l'ongle, en l'occurrence le psoriasis.
Image et texte : Raimo Suhonen
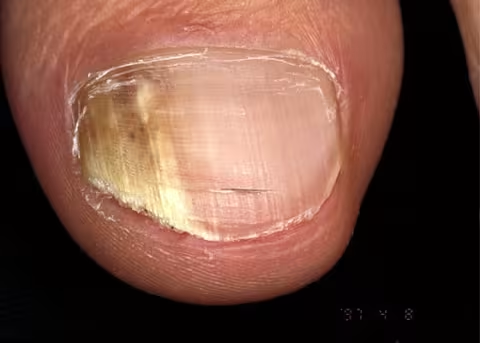
Figure 10.
Onychomycose. L'ongle du gros orteil est l'endroit le plus fréquemment touché par l'onychomycose. L'infection commence au niveau distal , lorsque le dermatophyte se développe sous l'extrémité distale de l'ongle et sur la peau située sous l'ongle. De là, elle peut s'étendre à l'ensemble de la plaque de l'ongle et l'endommager. Cependant, le champignon n'endommage pas la matrice germinale, c'est-à-dire le tissu qui génère la plaque de l'ongle.
Image : Raimo Suhonen
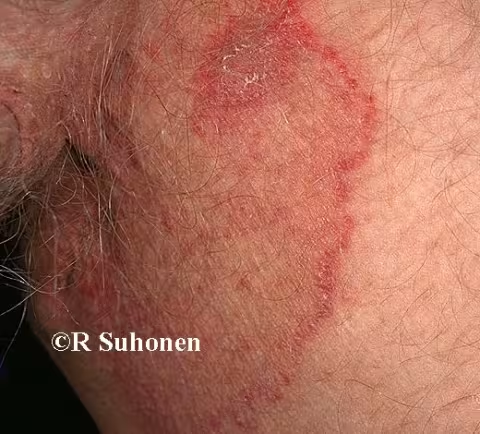
Figure 11.
Tinea cruris ou intertrigo inguinal. L'intertrigo de la région inguinale peut se manifester sous la forme de plusieurs anneaux concentriques. Un de ces anneaux se développe ici sur le bord latéral.
Image : Raimo Suhonen
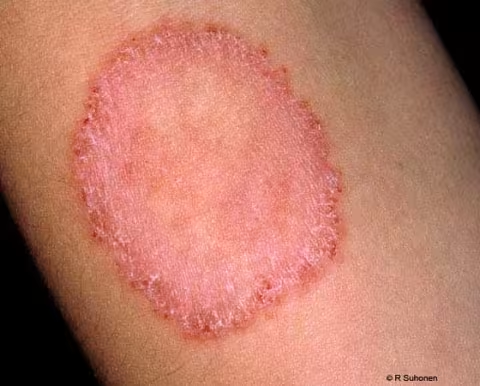
Figure 12.
Tinea corporis sur l'avant-bras. Dans ce cas-ci, la tinea corporis est causée par Trichophyton mentagrophytes. L'activité dans la zone en bordure est typique. Il est conseillé de prélever par grattage un échantillon pour culture fongique sur le bord.
Image : Raimo Suhonen
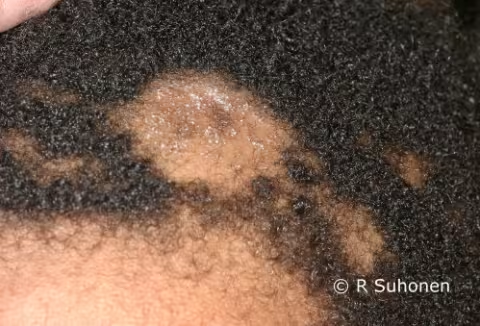
Figure 13.
Teigne du cuir chevelu. Dans le cas de la teigne du cuir chevelu, la desquamation de la zone chauve affectée peut n'être que très légère. En revanche, dans le cas de la pelade (alopecia areata), un gonflement et un érythème plus importants d'un côté sont observés.
Image : Raimo Suhonen
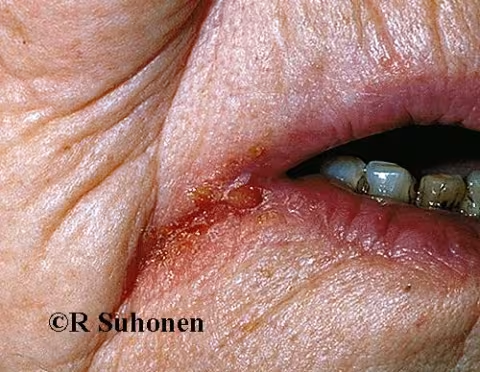
Figure 14.
Chéilite angulaire chez une personne âgée. La chéilite angulaire chez les personnes âgées est souvent associée à l'utilisation de prothèses dentaires, à l'affaissement de l'occlusion et au sillon profond qui en résulte au niveau de la région angulaire. Candida joue souvent un rôle, à tout le moins partiel. Une infection intrabuccale à levures peut également être une cause sous-jacente. Si une vieille prothèse dentaire a provoqué la perte de la dimension verticale de l'occlusion dentaire, le regarnissage ou le renouvellement de la prothèse peut faciliter la guérison de la chéilite.
Image : Raimo Suhonen
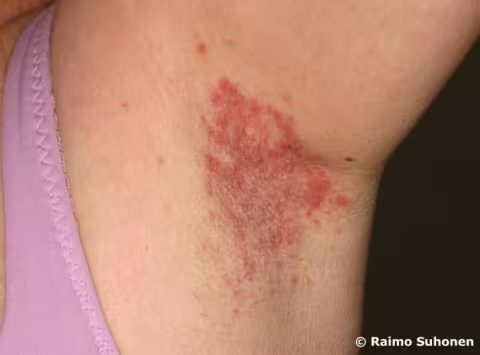
Figure 15.
Mycose des aisselles (candidose axillaire). Érythème inflammatoire au creux de l'aisselle avec de petites taches satellites autour des marges. Le diagnostic différentiel inclut le psoriasis inversé ou en flexion, qui présente un aspect similaire et qui n'est souvent confirmé que lorsqu'il touche d'autres zones cutanées. En cas d'eczéma, en revanche, la peau au creux de l'aisselle est généralement moins lésée.
Image : Raimo Suhonen
Références
- Ferreira CB, Lisboa C. A systematic review on the emergence of terbinafine-resistant Trichophyton indotineae in Europe: Time to act? J Eur Acad Dermatol Venereol 2025;39(2):364-376. PubMed
- Hill RC, Gold JAW, Lipner SR. Comprehensive Review of Tinea Capitis in Adults: Epidemiology, Risk Factors, Clinical Presentations, and Management. J Fungi (Basel) 2024;10(5):357. PubMed
- Nenoff P, Reinel D, Mayser P, ym. S1 Guideline onychomycosis. J Dtsch Dermatol Ges 2023;21(6):678-692. PubMed
- Foley K, Gupta AK, Versteeg S, et al. Topical and device-based treatments for fungal infections of the toenails. Cochrane Database Syst Rev 2020;(1):CD012093. PubMed
- Gupta AK, Foley KA, Mays RR et al. Monotherapy for toenail onychomycosis: a systematic review and network meta-analysis. Br J Dermatol 2020;182(2):287-299. PubMed
- Thomas J, Peterson GM, Christenson JK et al. Antifungal Drug Use for Onychomycosis. Am J Ther 2019;26(3):e388-e396. PubMed
- Gupta AK, Versteeg SG, Shear NH et al. A Practical Guide to Curing Onychomycosis: How to Maximize Cure at the Patient, Organism, Treatment, and Environmental Level. Am J Clin Dermatol 2019;20(1):123-133. PubMed
- Gupta AK, Mays RR, Versteeg SG et al. Onychomycosis in children: Safety and efficacy of antifungal agents. Pediatr Dermatol 2018;35(5):552-559. PubMed
- van Zuuren EJ, Fedorowicz Z, El-Gohary M. Evidence-based topical treatments for tinea cruris and tinea corporis: a summary of a Cochrane systematic review. Br J Dermatol 2015;172(3):616-41. PubMed
- Rotta I, Sanchez A, Gonçalves PR et al. Efficacy and safety of topical antifungals in the treatment of dermatomycosis: a systematic review. Br J Dermatol 2012;166(5):927-33. PubMed

Auteurs ebmfrance
Juliette Parisot , Agathe Pesci , Jordan Scheer et Jean-Laurent Thebault
Références de contextualisation
- ANSM 2024: Agence National de sécurité de médicament. Itraconazole. Février 2026. Voir la référence
- CEDEF 2015: Collège des Enseignants en Dermatologie de France (CEDEF). Revêtement cutané – Programme DFGSM 2-3 – Enseignement intégré. 2015, p.2 Voir la référence
- CEDEF 2023: Collège des enseignants en Dermatologie de France. Item 155- Infections cutanéo-muqueuses bactériennes et mycosiques. Annales de Dermatologie et de Vénéréologie - FMC. oct 2023;3(7):461-2. Voir la référence
- CPD 2024: Centre de preuve en dermatologie. Teignes: algorithme de prise en charge des teignes de l'enfant. Décembre 2024. Voir la référence
- HCSP 2012: Haut Conseil de Santé Publique. Survenue de maladies infectieuses dans une collectivité. Conduites à tenir. Septembre 2012 Voir la référence
- Prescrire 2025: La Revue Prescrire. Teigne du cuir chevelu. Stratégie de soins. Aout 2025. Voir la référence


